от Catherine Forse MD FRCPC и Jason Wasserman MD PhD FRCPC
Ноември 27, 2023
Аденокарциномът (известен също като инвазивен аденокарцином) е вид рак на хранопровода. Това е най-често срещаният вид рак на хранопровода в развитите страни и е по-често при мъжете, отколкото при жените. Аденокарциномът на хранопровода обикновено започва от жлезисти клетки, покриващи долната част на хранопровода. Долната част на хранопровода, близо до кръстовището със стомаха, е област, известна като гастроезофагеален възел. Този вид рак често се свързва със състояние, наречено Хранопровод на Барет където нормалното плоскоклетъчни клетки на хранопровода се заменят с жлезисти клетки.
Какви са симптомите на аденокарцином на хранопровода?
Най-честите симптоми на аденокарцином на хранопровода са затруднено преглъщане (особено на твърди храни), болка в гърдите, влошаване на киселинния рефлукс и загуба на тегло.
Какво причинява аденокарцином на хранопровода?
Аденокарциномът на хранопровода най-често възниква от състояние, наречено Хранопровод на Барет което се причинява от дълготраен рефлукс на стомашни киселини в хранопровода (киселинна рефлуксна болест). Поради тази причина аденокарциномът в хранопровода често се развива след много години киселинен рефлукс.
Когато вътрешността на хранопровода е изложена на стомашна киселина за дълъг период от време, плоскоклетъчни клетки които обикновено покриват вътрешността на хранопровода, са заменени от жлезисти клетки, които са подобни на клетките, намиращи се от вътрешната страна на тънките черва. Тези клетки от чревен тип са по-устойчиви на нараняване от силните киселини, възникващи в стомаха. Промяната от сквамозни клетки към клетки от чревен тип се нарича чревна метаплазия.
Хранопровод на Барет е името, което лекарите използват, за да опишат чревната метаплазия в хранопровода. Кръстен е на д-р Норман Р. Барет, хирург, практикувал в Лондон, Англия през 1950-те години на миналия век. Хората, които имат хранопровод на Барет в продължение на много години, могат да развият вид анормален растеж, наречен дисплазия което е свързано с повишен риск от развитие на аденокарцином.
Вашият патологичен доклад за аденокарцином на хранопровода
Информацията във вашия патологичен доклад за аденокарцином на хранопровода ще зависи от извършената процедура. За малки процедури като a биопсия, вашият доклад може да включва само диагнозата, клас (например добре диференцирани), и дълбочината на инвазия (колко далеч се е разпространил туморът от началната си точка на вътрешната повърхност на хранопровода). Резултатите от допълнителни биомаркери или молекулярни тестове също могат да бъдат описани. За по-големи процедури като изрязване or ресекция извършено за отстраняване на целия тумор, допълнителна информация като размера на тумора и оценка на маржове също могат да бъдат описани. Моля, вижте разделите по-долу за повече подробности.
Какво означава, ако аденокарциномът на хранопровода е описан също така, умерено или слабо диференциран?
Патолозите използват термина диференциран, за да разделят аденокарцинома на хранопровода на три степени – добре диференциран, умерено диференциран и слабо диференциран. Степента се основава на процента на тумора, образуващ кръгли структури, наречени жлези. Тумор, който не образува никакви жлези, се нарича недиференциран. Степента е важна, тъй като слабо диференцираните и недиференцираните тумори се държат по-агресивно и е по-вероятно да се разпространят в други части на тялото, като напр. лимфни възли.
Аденокарциномът на хранопровода се класифицира, както следва:
- Добре диференциран аденокарцином: Повече от 95% от тумора се състои от жлези. Патолозите също описват тези тумори като степен 1.
- Умерено диференциран аденокарцином: 50 до 95% от тумора се състои от жлези. Патолозите също описват тези тумори като степен 2.
- Слабо диференциран аденокарцином: По-малко от 50% от тумора се състои от жлези. Патолозите също описват тези тумори като степен 3.

Какво означава, ако докладът ми казва, че туморът нахлува в лигавицата на мускулатурата?
Мускуларната лигавица е тънък слой мускул точно под епителий на вътрешната повърхност на хранопровода. Аденокарциномът започва в епитела, но с нарастването на тумора клетките могат да се разпространят в мускулната мукоза. Патолозите описват това като инвазия и е важно, тъй като туморите, които нахлуват в мускулната мукоза, са по-склонни да метастазира (разпространение) към лимфни възли. Тумор, който нахлува в мускулната мукоза, показва патологичен туморен стадий от поне pT1a.

Какво означава, ако докладът ми казва, че туморът навлиза в субмукозата?
Субмукозата е тънък слой от съединителна тъкан точно под мускулната мукоза. Туморите, които нахлуват в субмукозата, влизат в контакт с повече кръвоносни съдове и лимфни канали. В резултат на това е по-вероятно тези тумори да метастазират (разпространят) в лимфни възли и други части на тялото. Тумор, който нахлува в субмукозата, показва патологичен туморен стадий най-малко на pT1b.

Какво означава, ако докладът ми казва, че туморът нахлува в muscularis propria?
Muscularis propria е дебел слой мускул в средата на стената на хранопровода. Туморите, които нахлуват в muscularis propria, обикновено са доста големи и са склонни да се държат по по-агресивен начин в сравнение с туморите, които включват само muscularis мукоза или субмукоза. Тумор, който нахлува в muscularis propria, показва патологичен туморен стадий от поне pT2.

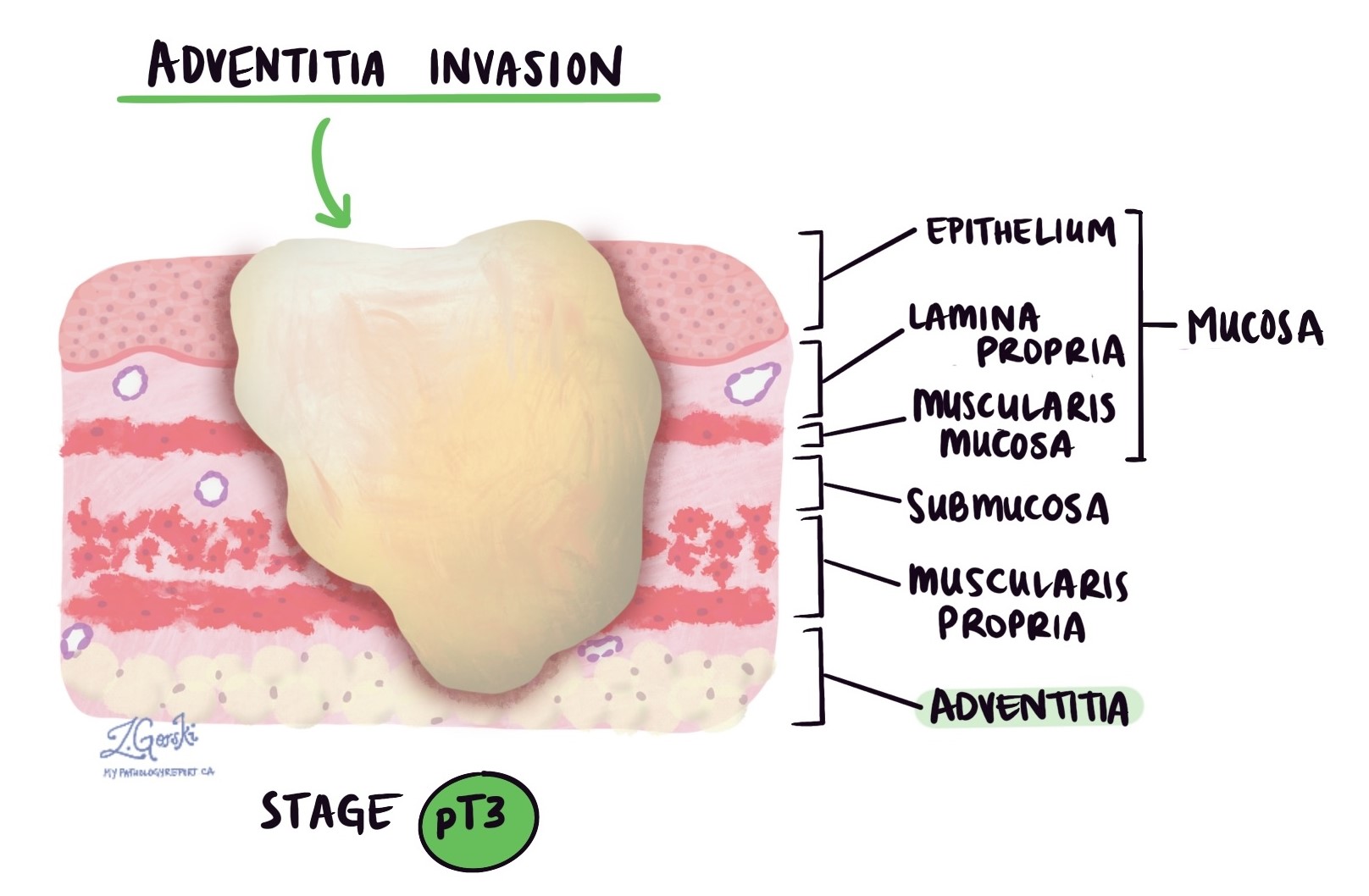
Какво означава, ако докладът ми казва, че туморът навлиза в адвентицията?
Адвентицията е тънък слой тъкан върху външната повърхност на хранопровода. Туморите, които нахлуват в адвентицията, са много по-склонни да метастазират (разпространят) в лимфни възли и други части на тялото. Туморите, които включват адвентицията, също са по-склонни да се разпространят директно към близките органи като трахеята, което може да ги направи много трудни за хирургично отстраняване. Тумор, който нахлува в адвентицията, показва патологичен стадий на тумор най-малко pT3.
Защо местоположението на тумора е важно за аденокарцинома на хранопровода?
След като целият тумор бъде отстранен, вашият доклад вероятно ще опише къде в хранопровода се е намирал туморът. Гастроезофагеалният възел (GEJ) е областта, където хранопровода се среща със стомаха. Туморите, разположени над GEJ, в GEJ, или точно под GEJ, се наричат езофагеални тумори. Тумори, които са разположени изцяло под GEJ (в рамките на стомаха), се наричат стомашни тумори. Местоположението на тумора е важно, тъй като туморите на хранопровода и стомаха са склонни да се държат различно с течение на времето и възможностите за лечение са различни.
биомаркери
Биомаркерът е генетична промяна, протеин или друг химикал, който може да бъде тестван, за да се предскаже как ще се държи дадено заболяване във времето или как ще реагира на дадено лечение. За аденокарцином на хранопровода, изследваните биомаркери включват HER2, протеини за възстановяване на несъответствието (MMR) и PD-L1.
HER2
HER2 е специален вид протеин, наречен рецептор. HER2 се държи като превключвател, който позволява на клетките да растат и да се делят. Някои туморни клетки произвеждат допълнителни количества HER2, което им позволява да растат и да се делят много по-бързо от нормалните клетки.
Един от всеки пет случая на аденокарцином на хранопровода произвежда допълнителен HER2 и има специфични лечения за пациенти с HER2-продуциращи тумори. Поради тази причина вашият патолог може да нареди тест, за да види дали туморът произвежда допълнителен HER2.
Най-честият тест, използван за търсене на HER2 при аденокарцином, се нарича имунохистохимия.
Възможни резултати от имунохистохимията на HER2:
- Отрицателен (0 или 1) – Туморните клетки не произвеждат допълнително HER2.
- Двусмислено (2) – Туморните клетки може да произвеждат допълнително HER2. В този случай патолозите обикновено извършват лабораторен тест, наречен флуоресцентна in situ хибридизация (FISH) за да видите дали туморните клетки имат повече генни копия на HER2. Това може да помогне да се определи дали туморът експресира повече HER2 протеин.
- Положителен (3) – Туморните клетки определено произвеждат допълнителни количества HER2.
Протеини за ремонт на несъответствие (MMR).
Поправката на несъответствие (MMR) е система във всички нормални, здрави клетки за коригиране на грешки в нашия генетичен материал (ДНК). Системата се състои от различни протеини и четирите най-често срещани се наричат MSH2, MSH6, MLH1 и PMS2.
Четирите протеина за възстановяване на несъответствие MSH2, MSH6, MLH1 и PMS2 работят по двойки, за да фиксират увредената ДНК. По-конкретно, MSH2 работи с MSH6, а MLH1 работи с PMS2. Ако един протеин се загуби, двойката не може да функционира нормално. Загубата на един от тези протеини увеличава риска от развитие на рак.
Патолозите поръчват тестове за възстановяване на несъответствие, за да видят дали някой от тези протеини е загубен в тумор. Ако е поръчан тест за възстановяване на несъответствие на вашата тъканна проба, резултатите ще бъдат описани във вашия доклад за патология.
Тестът за възстановяване на несъответствието (MMR) се извършва върху аденокарцином на хранопровода, за да се идентифицират пациенти, които може да имат синдром на Линч, известен също като наследствен неполипозен колоректален рак (HNPCC). Синдромът на Линч е генетично заболяване, което увеличава риска от развитие на различни видове рак, включително рак на хранопровода, рак на дебелото черво, рак на ендометриума, рак на яйчниците, рак на стомаха и други.
Най-често срещаният начин за тестване на протеини за възстановяване на несъответствие е да се извърши тест, наречен имунохистохимия. Този тест позволява на патолозите да видят дали туморните клетки произвеждат и четирите протеина за възстановяване на несъответствието. Нормален резултат ще покаже, че протеинът е задържан или експресиран. Ненормален резултат ще покаже, че има загуба на протеин или че протеинът е дефицитен.
PD-L1
PD-L1 (Programmed Death-Ligand 1) е протеин, открит на повърхността на нормални, здрави клетки и някои ракови клетки. Нарича се протеин на имунна контролна точка, защото действа, за да намали активността на имунните клетки, наречени Т клетки които обикновено откриват анормални клетки като ракови клетки и ги отстраняват от тялото. Раковите клетки, които експресират този протеин, избягват атаката на Т клетките чрез активиране на протеин в Т клетката, наречен PD-1.
Лекарите тестват този протеин, за да помогнат да се определи кои пациенти могат да се възползват от лечения, насочени към PD-1/PD-L1 пътя, като например инхибитори на имунната контролна точка. За да тестват експресията на PD-L1, патолозите обикновено извършват тест, наречен имунохистохимия (IHC) върху тъканна проба от тумора. При този тест специфично антитяло срещу PD-L1 се прилага върху тъканния участък и след това се открива с помощта на вторично антитяло, прикрепено към багрило.
Нивото на протеинова експресия след това се преброява и оценява въз основа на интензитета и процента на положителните клетки. За рак на хранопровода резултатът се отчита като комбиниран положителен резултат (CPS), като резултат > 1 се счита за положителен.
Какво означава периневрална инвазия и защо е важна?â € <
Периневрална инвазия е термин, който патолозите използват, за да опишат раковите клетки, прикрепени към или вътре в нерв. Подобен термин, интраневрална инвазия, се използва за описание на ракови клетки вътре в нерв. Нервите са като дълги жици, съставени от групи клетки, наречени неврони. Нервите се намират в цялото тяло и са отговорни за изпращането на информация (като температура, налягане и болка) между тялото и мозъка. Периневралната инвазия е важна, тъй като раковите клетки могат да използват нерва, за да се разпространят в околните органи и тъкани. Това увеличава риска от повторно развитие на тумора след операцията.

Какво означава лимфоваскуларна инвазия и защо е важна?
Лимфоваскуларна инвазия означава, че раковите клетки са били наблюдавани вътре в кръвоносен или лимфен съд. Кръвоносните съдове са дълги тънки тръби, които пренасят кръвта по тялото. Лимфните съдове са подобни на малките кръвоносни съдове, с изключение на това, че пренасят течност, наречена лимфа, вместо кръв. Лимфните съдове се свързват с малки имунни органи, наречени лимфни възли, които се намират в цялото тяло. Лимфоваскуларната инвазия е важна, тъй като раковите клетки могат да използват кръвоносни или лимфни съдове, за да се разпространят в други части на тялото, като напр. лимфни възли или черния дроб.

Какво е марж и защо маржовете са важни?
В патологията границата е ръбът на тъкан, който се изрязва при отстраняване на тумор от тялото. Границите, описани в патологичния доклад, са много важни, защото те ви казват дали целият тумор е бил отстранен или част от тумора е останала. Състоянието на маржа ще определи какво (ако има такова) допълнително лечение може да ви е необходимо.
Повечето доклади за патология описват само граници след хирургична процедура, наречена an изрязване or ресекция е извършено с цел отстраняване на целия тумор. Поради тази причина маржовете обикновено не се описват след процедура, наречена a биопсия се извършва с цел отстраняване само на част от тумора.
Патолозите внимателно изследват границите, за да търсят туморни клетки в срязания ръб на тъканта. Ако туморните клетки се видят на срязания ръб на тъканта, границата ще бъде описана като положителна. Ако не се виждат туморни клетки на срязания ръб на тъканта, границата ще бъде описана като отрицателна. Дори ако всички граници са отрицателни, някои доклади за патология също ще осигурят измерване на най-близките туморни клетки до срязания ръб на тъканта.

Положителната (или много близка) граница е важна, защото означава, че туморните клетки може да са останали в тялото ви, когато туморът е бил хирургично отстранен. Поради тази причина на пациенти, които имат положителна граница, може да бъде предложена друга операция за отстраняване на останалата част от тумора или лъчева терапия в областта на тялото с положителна граница.
За ендоскопски резекции където е отстранена само малка част от вътрешността на хранопровода, полетата ще включват:
- Марж на лигавицата – Това е тъканта, която покрива вътрешната повърхност на хранопровода. Друго име за този марж е страничният марж.
- Дълбок марж – Тази тъкан е вътре в стената на хранопровода. Намира се под тумора.
За проби за езофагектомия когато е отстранен цял сегмент от хранопровода, ръбовете ще включват:
- Проксимален марж – Този ръб се намира близо до горната част на хранопровода, по-близо до устата.
- Дистален ръб – Този ръб се намира близо до долната част на хранопровода. Дисталният ръб може да бъде в хранопровода или стомаха.
- Радиален марж – Това е тъканта около външната страна на хранопровода.
Какво представляват лимфните възли и защо са важни?
Лимфни възли са малки имунни органи, разположени в цялото тяло. Раковите клетки могат да се разпространят от тумора до лимфните възли чрез малки съдове, наречени лимфни. Поради тази причина лимфните възли обикновено се отстраняват и изследват под микроскоп, за да се търсят ракови клетки. Преместването на раковите клетки от тумора към друга част на тялото, като лимфен възел, се нарича a метастаза.

Раковите клетки обикновено се разпространяват първо в лимфните възли близо до тумора, въпреки че могат да бъдат включени и лимфни възли, далеч от тумора. Поради тази причина първите отстранени лимфни възли обикновено са близо до тумора. Лимфните възли, които са по-далеч от тумора, обикновено се отстраняват само ако са увеличени и има голямо клинично подозрение, че може да има ракови клетки в лимфния възел.
Ако има отстранени лимфни възли от тялото ви, те ще бъдат прегледани под микроскоп от патолог и резултатите от това изследване ще бъдат описани във вашия доклад. Повечето отчети ще включват общия брой изследвани лимфни възли, къде в тялото са открити лимфните възли и броя (ако има такива), които съдържат ракови клетки. Ако раковите клетки са били наблюдавани в лимфен възел, размерът на най-голямата група ракови клетки (често описван като „фокус“ или „депозит“) също ще бъде включен.
Изследването на лимфните възли е важно по две причини. Първо, тази информация се използва за определяне на патологичния нодален стадий (pN). Второ, намирането на ракови клетки в лимфен възел увеличава риска раковите клетки да бъдат открити в други части на тялото в бъдеще. В резултат на това Вашият лекар ще използва тази информация, когато решава дали е необходимо допълнително лечение като химиотерапия, лъчева терапия или имунотерапия.
Какво означава, ако даден лимфен възел е описан като положителен?
Патолозите често използват термина „положителен“, за да опишат лимфен възел, който съдържа ракови клетки. Например, лимфен възел, който съдържа ракови клетки, може да бъде наречен „положителен за злокачествено заболяване“ или „положителен за метастатичен карцином“.
Какво означава, ако даден лимфен възел е описан като отрицателен?
Патолозите често използват термина „отрицателен“, за да опишат лимфен възел, който не съдържа никакви ракови клетки. Например, лимфен възел, който не съдържа ракови клетки, може да бъде наречен „отрицателен за злокачествено заболяване“ или „отрицателен за метастатичен карцином“.
Какво означава екстранодално разширение?
Всички лимфни възли са заобиколени от тънък слой тъкан, наречен капсула. Екстранодално разширение означава, че раковите клетки в лимфния възел са пробили капсулата и са се разпространили в тъканта извън лимфния възел. Екстранодалното разширение е важно, защото увеличава риска туморът да израсне отново на същото място след операцията. За някои видове рак екстранодалното разширение също е причина да се обмисли допълнително лечение като химиотерапия или лъчева терапия.
Какво означава лечебен ефект?
Ако сте получили лечение (химиотерапия или лъчева терапия) за вашия рак преди отстраняването на тумора, вашият патолог ще прегледа цялата подадена тъкан, за да види колко от тумора е все още жива (жизнеспособна).
Ефектът от лечението ще бъде докладван по скала от 0 до 3, като 0 означава липса на жизнеспособни ракови клетки (всички ракови клетки са мъртви) и 3 е екстензивен остатъчен рак без видима регресия на тумора (всички или повечето от раковите клетки са жив). Лимфни възли с ракови клетки също ще бъдат изследвани за ефектите на лечението.
Каква информация се използва за определяне на патологичния стадий на аденокарцинома на хранопровода?
Патологичният стадий на аденокарцинома на хранопровода се основава на системата за стадиране TNM, международно призната система, първоначално създадена от Американски съвместен комитет по рак. Тази система използва информация за първичния тумор (Т), лимфни възли (N) и далечни метастатичен заболяване (M), за да се определи пълният патологичен стадий (pTNM). Вашият патолог ще прегледа предоставената тъкан и ще даде номер на всяка част. Като цяло, по-голям брой означава по-напреднало заболяване и по-лошо прогноза.
Туморен стадий (pT)
На аденокарцинома на хранопровода се дава туморен стадий между 1 и 4 въз основа на разстоянието, на което туморните клетки са се разпространили от лигавицата по вътрешната повърхност на хранопровода в стената на хранопровода.
- T1a – Туморните клетки все още се намират изцяло в лигавицата на вътрешната повърхност на хранопровода. Този етап често се нарича специално интрамукозен аденокарцином.
- T1b – Туморните клетки са влезли в субмукозата.
- T2 – Туморните клетки са влезли в мускулната мускулатура в средата на стената.
- T3 – Туморните клетки са в адвентицията на външната повърхност на хранопровода.
- T4 – Туморните клетки са се разпространили извън хранопровода в околните органи или тъкани като белите дробове или аортата.
Възлов стадий (pN)
На аденокарцинома на хранопровода се дава нодален стадий между 0 и 3 въз основа на наличието на туморни клетки в лимфен възел и броя на засегнатите лимфни възли.
- N0 – Не се наблюдават туморни клетки в нито един от изследваните лимфни възли.
- N1 – Туморните клетки се виждат в един или два лимфни възела.
- N2 – Туморните клетки се наблюдават в три до шест лимфни възли.
- N3 – Туморните клетки се наблюдават в повече от шест лимфни възли.
- NX – Не са изпратени лимфни възли при патолога за преглед.
Метастатичен стадий (pM)
На аденокарцинома на хранопровода се дава метастатичен стадий 0 или 1 въз основа на наличието на туморни клетки на отдалечено място в тялото (например белите дробове). Метастатичният стадий може да се определи само ако тъкан от отдалечено място бъде представена за патологично изследване. Тъй като тази тъкан рядко присъства, метастатичният стадий не може да бъде определен и е посочен като Mx.
За тази статия
Тази статия е написана от лекари, за да ви помогне да прочетете и разберете вашия патологичен доклад. Контакти ако имате някакви въпроси относно тази статия или вашия доклад за патология. Прочети тази статия за по-общо въведение в частите на типичен патологичен доклад.


