জেসন ওয়াসারম্যান এমডি পিএইচডি এফআরসিপিসি দ্বারা
আগস্ট 27, 2025
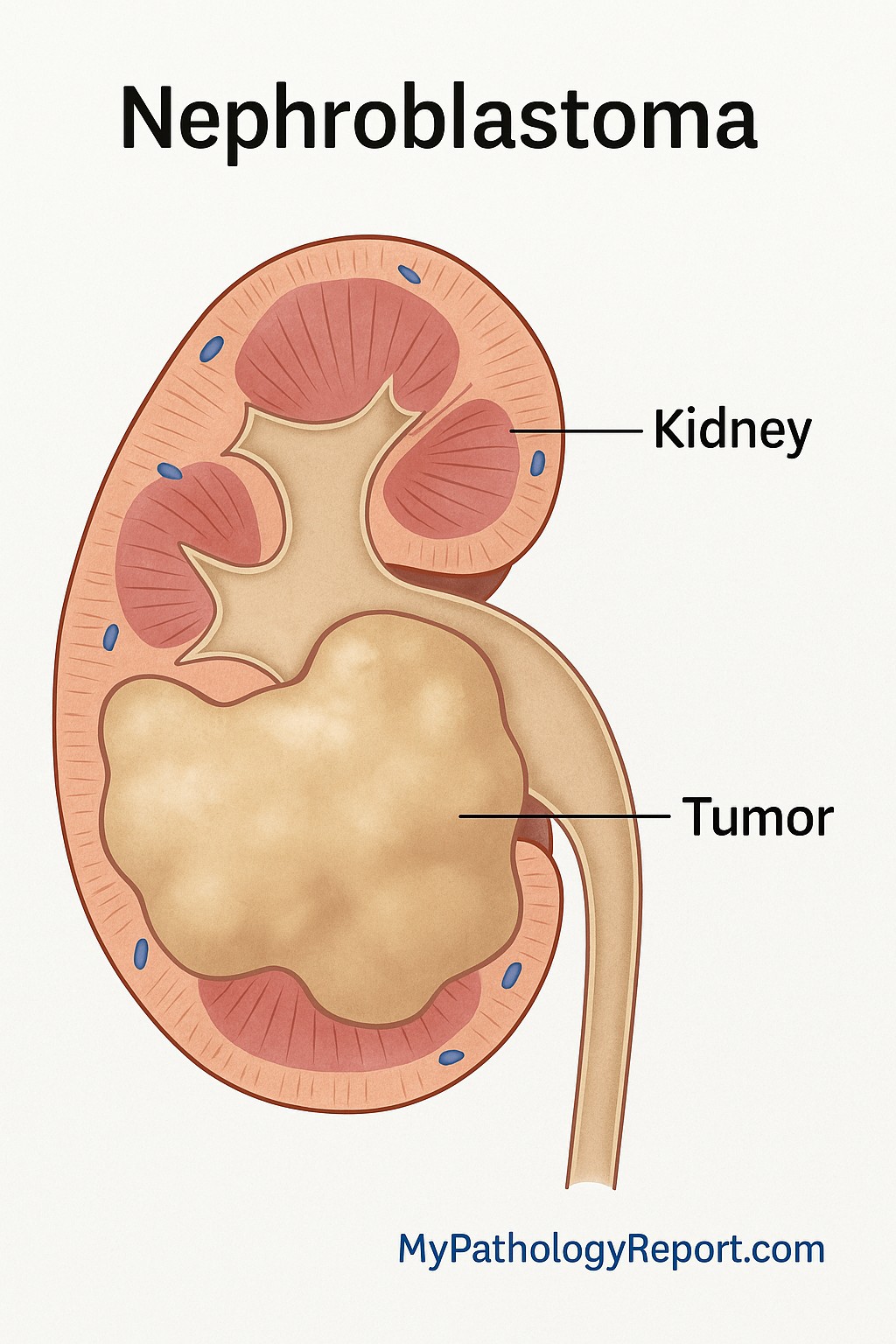
নেফ্রোব্লাস্টোমা, যাকে উইলমস টিউমারও বলা হয়, এটি এক ধরণের ক্যান্সার যা কিডনি থেকে শুরু হয়। এটি শিশুদের মধ্যে সবচেয়ে সাধারণ কিডনি ক্যান্সার। টিউমারটি নেফ্রোজেনিক ব্লাস্টেমা নামক প্রাথমিক কিডনি কোষ থেকে বিকশিত হয়, যা সাধারণত গর্ভে বিকাশের সময় তৈরি হয়। অণুবীক্ষণ যন্ত্রের নীচে, নেফ্রোব্লাস্টোমা দেখতে একটি বিকাশমান কিডনির মতো।
নেফ্রোব্লাস্টোমা কতটা সাধারণ?
নেফ্রোব্লাস্টোমা সাধারণত ৩ থেকে ৪ বছর বয়সী শিশুদের মধ্যে ধরা পড়ে। ছেলেদের তুলনায় মেয়েদের মধ্যে এটি কিছুটা বেশি দেখা যায়। ইউরোপ এবং উত্তর আমেরিকার প্রতি ১০,০০০ শিশুর মধ্যে ১ জনকে এটি প্রভাবিত করে। আফ্রিকান এবং আফ্রিকান-আমেরিকান শিশুদের মধ্যে এই টিউমার বেশি দেখা যায় এবং পূর্ব এশীয় জনসংখ্যার শিশুদের মধ্যে কম দেখা যায়। প্রাপ্তবয়স্কদের মধ্যে নেফ্রোব্লাস্টোমা খুব কমই দেখা যায়।
নেফ্রোব্লাস্টোমা কোথায় হয়?
নেফ্রোব্লাস্টোমা কিডনিতে বিকশিত হয়। বেশিরভাগ শিশুর ক্ষেত্রে, শুধুমাত্র একটি কিডনি আক্রান্ত হয়। প্রায় ৫ থেকে ১০ শতাংশ ক্ষেত্রে, উভয় কিডনিই জড়িত থাকে। খুব কম ক্ষেত্রেই, নেফ্রোব্লাস্টোমা কিডনির বাইরে বিকশিত হতে পারে।
নেফ্রোব্লাস্টোমার লক্ষণগুলি কী কী?
নেফ্রোব্লাস্টোমার সবচেয়ে সাধারণ লক্ষণ হল পেটে একটি ভর বা ফোলাভাব যা প্রায়শই প্রথমে একজন পিতামাতা বা যত্নশীল ব্যক্তি লক্ষ্য করেন। প্রায় ২০ থেকে ৩০ শতাংশ শিশুর অন্যান্য লক্ষণও দেখা দেয়, যার মধ্যে অন্তর্ভুক্ত থাকতে পারে:
-
পেটে ব্যথা।
-
প্রস্রাবে রক্ত (যাকে হেমাটুরিয়া বলা হয়)।
-
হরমোন উৎপাদন বৃদ্ধির কারণে উচ্চ রক্তচাপ।
-
লোহিত রক্তকণিকার সংখ্যা কম (রক্তাল্পতা), যা ক্লান্তি এবং দুর্বলতার কারণ হতে পারে।
কিছু শিশুর কি নেফ্রোব্লাস্টোমা হওয়ার সম্ভাবনা বেশি?
হ্যাঁ। ১০ থেকে ১৫ শতাংশ ক্ষেত্রে, নেফ্রোব্লাস্টোমা নির্দিষ্ট কিছু জিনগত অবস্থার সাথে যুক্ত থাকে অথবা লক্ষণএই সিন্ড্রোমগুলি টিউমার হওয়ার ঝুঁকি বাড়িয়ে দিতে পারে।
উচ্চ ঝুঁকিপূর্ণ সিন্ড্রোম (২০ শতাংশের বেশি):
-
WAGR সিন্ড্রোম (উইলস টিউমার, চোখে আইরিসের অনুপস্থিতি, যৌনাঙ্গের অস্বাভাবিকতা এবং বিকাশে বিলম্ব)।
-
ডেনিস-ড্র্যাশ সিন্ড্রোম।
মাঝারি ঝুঁকির লক্ষণ (৫ থেকে ২০ শতাংশ):
-
বেকউইথ-উইডেম্যান সিন্ড্রোম।
-
সিম্পসন-গোলাবি-বেহমেল সিন্ড্রোম।
-
ফ্রেসিয়ার সিন্ড্রোম।
কম ঝুঁকিপূর্ণ সিন্ড্রোম (৫ শতাংশের কম):
-
ব্লুম সিনড্রোম।
-
DICER1 সিন্ড্রোম।
-
লি-ফ্রাউমেনি সিন্ড্রোম।
-
বিচ্ছিন্ন হেমিহাইপারট্রফি (যেখানে শরীরের একপাশ অন্যপাশ থেকে বড় হয়ে যায়)।
এছাড়াও, প্রায় ১ থেকে ২ শতাংশ ক্ষেত্রে নেফ্রোব্লাস্টোমার ইতিহাস আছে এমন পরিবারগুলিতে এটি ঘটে।
নেফ্রোব্লাস্টোমা কী কারণে হয়?
নেফ্রোব্লাস্টোমা অস্বাভাবিক কিডনি কোষের ছোট ছোট ক্লাস্টার থেকে বিকশিত হয় বলে মনে করা হয় যাকে নেফ্রোজেনিক রেস্ট বলা হয়। একটি কিডনিতে টিউমারযুক্ত প্রায় ৪০ শতাংশ শিশুর এবং উভয় কিডনিতে টিউমারযুক্ত ৯০ শতাংশেরও বেশি শিশুর ক্ষেত্রে এটি দেখা যায়।
বিভিন্ন ধরণের নেফ্রোজেনিক বিশ্রাম রয়েছে। কিছু সুপ্ত অবস্থায় থাকে, আবার কিছু অস্বাভাবিকভাবে বৃদ্ধি পায়। যখন অনেক নেফ্রোজেনিক বিশ্রাম থাকে, তখন এই অবস্থাকে নেফ্রোব্লাস্টোমাটোসিস বলা হয়। নেফ্রোব্লাস্টোমাটোসিসে আক্রান্ত বেশিরভাগ শিশুর ক্যান্সার হয় না, তবে কিছু ক্ষেত্রে, যেমন পেরিলোবার নেফ্রোজেনিক বিশ্রাম নামক একটি নির্দিষ্ট ধরণের শিশুদের ক্ষেত্রে, অন্য কিডনিতে টিউমার হওয়ার ঝুঁকি অনেক বেশি থাকে।
নেফ্রোব্লাস্টোমার বিকাশে বেশ কয়েকটি জিন ভূমিকা পালন করে, যার মধ্যে ক্রোমোজোম ১১-এর WT1 জিনও রয়েছে। অন্যান্য জিনের পরিবর্তন, যেমন CTNNB1, IGF2, TP53, এবং MYCN, এর সাথেও জড়িত থাকতে পারে।
নেফ্রোব্লাস্টোমা কীভাবে চিকিৎসা করা হয়?
বিশ্বব্যাপী নেফ্রোব্লাস্টোমার দুটি প্রধান চিকিৎসা পদ্ধতি ব্যবহৃত হয়:
-
ইন্টারন্যাশনাল সোসাইটি অফ পেডিয়াট্রিক অনকোলজি (SIOP) – বেশিরভাগ দেশে অনুসরণ করা এই পদ্ধতিটি অস্ত্রোপচারের আগে টিউমার সঙ্কুচিত করার জন্য কেমোথেরাপি দিয়ে শুরু হয়। এরপর অস্ত্রোপচার করা হয়, তারপরে আরও কেমোথেরাপি এবং কখনও কখনও রেডিয়েশন থেরাপি করা হয়।
-
চিলড্রেনস অনকোলজি গ্রুপ (COG) - এই পদ্ধতিটি, যা মূলত মার্কিন যুক্তরাষ্ট্র এবং কানাডায় অনুসরণ করা হয়, সাধারণত টিউমার অপসারণের জন্য অস্ত্রোপচারের মাধ্যমে শুরু হয়, তারপরে কেমোথেরাপি এবং কখনও কখনও রেডিয়েশন থেরাপির মাধ্যমে।
A বায়োপসি (একটি ছোট টিস্যু নমুনা) চিকিৎসার আগে সাধারণত সুপারিশ করা হয় না যদি না শিশুর অস্বাভাবিক উপস্থাপনা থাকে, যেমন রোগ নির্ণয়ের সময় 10 বছরের বেশি বয়সী।
এই রোগ নির্ণয় কিভাবে করা হয়?
নেফ্রোব্লাস্টোমা রোগ নির্ণয় সাধারণত ইমেজিং পরীক্ষা, অস্ত্রোপচার এবং মাইক্রোস্কোপিক পরীক্ষার সমন্বয়ের পরে করা হয়। রোগবিদ্যাবিৎ.
-
আল্ট্রাসাউন্ড, সিটি, অথবা এমআরআই-এর মতো ইমেজিং পরীক্ষাগুলি প্রায়শই প্রথম ধাপ। এই স্ক্যানগুলি কিডনিতে একটি ভর দেখাতে পারে এবং ডাক্তারদের সিদ্ধান্ত নিতে সাহায্য করে যে ফলাফলগুলি নেফ্রোব্লাস্টোমা নাকি অন্য কোনও টিউমারের সাথে সবচেয়ে বেশি সামঞ্জস্যপূর্ণ।
-
সাধারণত কেমোথেরাপির আগে বা পরে টিউমার অপসারণের জন্য অস্ত্রোপচার করা হয়, চিকিৎসা পদ্ধতির উপর নির্ভর করে। এরপর টিউমারটি প্যাথলজি ল্যাবরেটরিতে পাঠানো হয়।
-
রোগ নির্ণয়ের ক্ষেত্রে মাইক্রোস্কোপিক পরীক্ষা হল সবচেয়ে গুরুত্বপূর্ণ ধাপ। একজন রোগ বিশেষজ্ঞ টিউমারের পাতলা টুকরোগুলি মাইক্রোস্কোপের নীচে পরীক্ষা করে তিনটি সাধারণ উপাদান: ব্লাস্টেমাল, এপিথেলিয়াল এবং স্ট্রোমাল কোষ খুঁজে বের করেন। বেশিরভাগ ক্ষেত্রে এই উপাদানগুলির মধ্যে কমপক্ষে দুটির উপস্থিতি রোগ নির্ণয় নিশ্চিত করে।
-
বিশেষ পরীক্ষা, যেমন ইমিউনোহিস্টোকেমিস্ট্রি or আণবিক পরীক্ষা, নেফ্রোব্লাস্টোমার বৈশিষ্ট্যযুক্ত প্রোটিন এবং জিনের পরিবর্তন সনাক্ত করার জন্যও করা যেতে পারে।
একসাথে, এই পদক্ষেপগুলি ডাক্তারদের একটি সুনির্দিষ্ট রোগ নির্ণয় করতে এবং সর্বোত্তম চিকিৎসা পরিকল্পনা করতে সাহায্য করে।
মাইক্রোস্কোপের নীচে নেফ্রোব্লাস্টোমা কেমন দেখায়?
নেফ্রোব্লাস্টোমা প্রায়শই তিনটি প্রধান উপাদান নিয়ে গঠিত:
-
ব্লাস্টেমাল কোষ - এগুলি ছোট, অপরিণত কোষ যা প্রাথমিক কিডনি টিস্যুর মতো।
-
এপিথেলিয়াল কোষের – কোষগুলি টিউবুল, প্যাপিলি, বা গ্লোমেরুলাসের মতো কাঠামো তৈরি করে (কিডনি ফিল্টারিং ইউনিট)।
-
স্ট্রোমাল কলা - সংযোগকারী টিস্যু যা পেশী, চর্বি, বা তরুণাস্থির মতো পরিবর্তন দেখাতে পারে।
সব টিউমারে তিনটি উপাদান থাকে না। কিছু টিউমারে কেবল একটি বা দুটি থাকে।
একটি বিশেষ বৈশিষ্ট্য যার নাম অ্যানাপ্লাজিয়া প্রায় ৭ থেকে ১০ শতাংশ নেফ্রোব্লাস্টোমায় দেখা যায়। অ্যানাপ্লাসিয়া মানে টিউমার কোষগুলি স্বাভাবিকের তুলনায় অনেক বড় এবং অস্বাভাবিক, বিকৃত বিভাজন সংখ্যা সহ। অ্যানাপ্লাসিয়া ফোকাল (সীমিত এলাকা) এবং ডিফিউজ (টিউমার জুড়ে ছড়িয়ে থাকা) এ বিভক্ত। ডিফিউজ অ্যানাপ্লাসিয়া আরও খারাপ ফলাফলের সাথে যুক্ত।
রোগ নির্ণয় নিশ্চিত করার জন্য আর কোন পরীক্ষা করা যেতে পারে?
প্যাথোলজিস্টদের নামক একটি পরীক্ষা ব্যবহার করতে পারে ইমিউনোহিস্টোকেমিস্ট্রি (IHC) নেফ্রোব্লাস্টোমা রোগ নির্ণয় নিশ্চিত করার জন্য। টিউমার কোষের ভিতরে প্রোটিন খোঁজার জন্য IHC বিশেষ দাগ ব্যবহার করে।
-
ব্লাস্টেমাল কোষগুলি সাধারণত WT1, PAX8 এবং ভিমেন্টিনের জন্য ইতিবাচক হয়।
-
এপিথেলিয়াল কোষগুলি সাইটোকেরাটিন, EMA এবং CD56 এর জন্য ইতিবাচক। তারা WT1ও দেখাতে পারে।
-
স্ট্রোমাল কোষগুলি ভিমেন্টিনের জন্য ইতিবাচক এবং কখনও কখনও BCL2 বা CD34 এর জন্য ইতিবাচক।
WT1 প্রোটিনটি বিশেষভাবে গুরুত্বপূর্ণ কারণ এটি প্রায় 90 শতাংশ নেফ্রোব্লাস্টোমায় উপস্থিত থাকে। ফলাফলের এই ধরণটি রোগ বিশেষজ্ঞদের নিশ্চিত করতে সাহায্য করে যে টিউমারটি নেফ্রোব্লাস্টোমা এবং অন্য ধরণের শৈশব কিডনি ক্যান্সার নয়।
ডাক্তাররা নেফ্রোব্লাস্টোমাকে কীভাবে শ্রেণীবদ্ধ করেন?
শ্রেণীবিভাগ বলতে টিউমারের চেহারা অনুবীক্ষণ যন্ত্রের নীচে দেখে তাদের শ্রেণীবদ্ধ করা বোঝায়। নেফ্রোব্লাস্টোমার ক্ষেত্রে শ্রেণীবিভাগ গুরুত্বপূর্ণ কারণ এটি টিউমারটি কেমন আচরণ করবে এবং কতটা চিকিৎসার প্রয়োজন তা ভবিষ্যদ্বাণী করতে সাহায্য করে। দুটি প্রধান শ্রেণীবিভাগ পদ্ধতি রয়েছে যদিও তাদের ব্যবহার অবস্থান অনুসারে পরিবর্তিত হয়।
SIOP হিস্টোলজিক শ্রেণীবিভাগ
এই পদ্ধতিটি অস্ত্রোপচারের আগে কেমোথেরাপি দেওয়ার পরে টিউমারকে শ্রেণীবদ্ধ করে। এটি ইউরোপ এবং উত্তর আমেরিকার বাইরের অনেক দেশে ব্যবহৃত হয়।
ঝুঁকি কম
- কেমোথেরাপির মাধ্যমে সম্পূর্ণরূপে ধ্বংস হওয়া টিউমার (সম্পূর্ণ নেক্রোটিক)।
- আংশিকভাবে পৃথক কোষ সহ সিস্টিক টিউমার।
মধ্যবর্তী ঝুঁকি
- এপিথেলিয়াল, স্ট্রোমাল, অথবা রিগ্রেসিভ (আংশিকভাবে ধ্বংসপ্রাপ্ত) কোষের মিশ্রণযুক্ত টিউমার।
- ফোকাল অ্যানাপ্লাসিয়া (অস্বাভাবিক কোষের ছোট, সীমিত অঞ্চল) সহ টিউমার।
উচ্চ ঝুঁকি
- কেমোথেরাপির পরে বেশিরভাগ ব্লাস্টেমাল কোষ (খুব অপরিণত কোষ) সহ টিউমার।
- ছড়িয়ে পড়া অ্যানাপ্লাসিয়া (ব্যাপক অস্বাভাবিক, আক্রমণাত্মক কোষ) সহ টিউমার।
COG হিস্টোলজিক শ্রেণীবিভাগ
এই পদ্ধতিতে কেমোথেরাপির আগে টিউমারের শ্রেণীবিভাগ করা হয়, কারণ প্রথমে অস্ত্রোপচার করা হয়। এই পদ্ধতিটি মূলত মার্কিন যুক্তরাষ্ট্র এবং কানাডায় ব্যবহৃত হয়।
অনুকূল হিস্টোলজি
- অ্যানাপ্লাসিয়া ছাড়া টিউমার।
- এই টিউমারগুলি চিকিৎসায় খুব ভালো সাড়া দেয়।
প্রতিকূল হিস্টোলজি
- ছড়িয়ে পড়া অ্যানাপ্লাসিয়া সহ টিউমার।
- এই টিউমারগুলির চিকিৎসা করা আরও কঠিন এবং শক্তিশালী থেরাপির প্রয়োজন।
ডাক্তাররা নেফ্রোব্লাস্টোমা কীভাবে নির্ধারণ করেন?
রোগ নির্ণয়ের সময় টিউমারটি কতদূর ছড়িয়ে পড়েছে তা স্টেজিং দ্বারা বর্ণনা করা হয়। স্টেজিং গুরুত্বপূর্ণ কারণ এটি চিকিৎসাকে নির্দেশ করে এবং পূর্বাভাস অনুমান করতে সাহায্য করে। SIOP এবং COG উভয়ই একই ধরণের পর্যায় ব্যবহার করে, তবে সামান্য পার্থক্য রয়েছে।
পর্যায় আমি
-
টিউমার কিডনিতেই সীমাবদ্ধ।
-
অস্ত্রোপচারের মাধ্যমে সম্পূর্ণরূপে অপসারণ করা হয়েছে।
-
কিডনির বাইরে কোনও বিস্তার নেই।
দ্বিতীয় স্তর
-
টিউমার কিডনির ঠিক বাইরে টিস্যুতে বৃদ্ধি পেয়েছে, যেমন চর্বি বা রেনাল সাইনাস।
-
অস্ত্রোপচারের মাধ্যমে এখনও সম্পূর্ণ অপসারণযোগ্য।
পর্যায় III
-
টিউমার সম্পূর্ণরূপে অপসারণ করা যায় না, অথবা অপসারণকৃত টিস্যুর প্রান্তে টিউমার কোষ পাওয়া যায়।
-
টিউমার কোষগুলি কাছাকাছি লিম্ফ নোড বা রক্তনালীতে পাওয়া যেতে পারে।
-
টিউমার ফেটে যাওয়া বা পেটে পানি পড়ে যাওয়া টিউমারটিকে এই পর্যায়ে নিয়ে যায়।
পর্যায় IV
-
টিউমার ফুসফুস, লিভার, হাড় বা মস্তিষ্কের মতো দূরবর্তী অঙ্গগুলিতে ছড়িয়ে পড়েছে (মেটাস্ট্যাসাইজড)।
-
কিডনি থেকে দূরে লিম্ফ নোডগুলিতেও টিউমার কোষ পাওয়া যেতে পারে।
পর্যায় V
-
রোগ নির্ণয়ের সময় উভয় কিডনিতেই টিউমার উপস্থিত ছিল।
-
প্রতিটি কিডনি আলাদাভাবে মঞ্চস্থ করা হয়।
নেফ্রোব্লাস্টোমার পূর্বাভাস কী?
নেফ্রোব্লাস্টোমা আক্রান্ত শিশুদের জন্য সাধারণত খুব ভালো সম্ভাবনা থাকে। আধুনিক চিকিৎসার মাধ্যমে প্রায় ৯০ শতাংশ শিশু বেঁচে যায়। বেশিরভাগ ক্ষেত্রেই নেফ্রোব্লাস্টোমা পুনরায় দেখা দেয়, রোগ নির্ণয়ের পর প্রথম দুই বছরের মধ্যেই।
একটি ভালো পূর্বাভাসের সাথে সম্পর্কিত বৈশিষ্ট্যগুলি
-
প্রথম বা দ্বিতীয় পর্যায়ের টিউমার যা কিডনি বা কাছাকাছি টিস্যুতে সীমাবদ্ধ থাকে এবং অস্ত্রোপচারের মাধ্যমে সম্পূর্ণরূপে অপসারণ করা হয়।
-
কোন অ্যানাপ্লাসিয়া নেই (যাকে অনুকূল হিস্টোলজি বলা হয়)।
- ২ বছরের কম বয়স যাদের ছোট, নিম্ন-পর্যায়ের টিউমার আছে।
-
টিউমারের ওজন ৫৫০ গ্রামের কম।
-
কেমোথেরাপির প্রথম রাউন্ডের পরে ফুসফুসের নোডুলস দ্রুত সঙ্কুচিত হয়।
-
টিউমারে কোনও উচ্চ-ঝুঁকিপূর্ণ জেনেটিক পরিবর্তন নেই।
খারাপ পূর্বাভাসের সাথে সম্পর্কিত বৈশিষ্ট্যগুলি
-
তৃতীয় পর্যায়ের টিউমার যার মধ্যে কাছাকাছি লিম্ফ নোড থাকে, ফেটে যায়, অথবা সম্পূর্ণরূপে অপসারণ করা যায় না।
-
চতুর্থ পর্যায়ের টিউমার যা ফুসফুস, লিভার, হাড় বা মস্তিষ্কের মতো দূরবর্তী অঙ্গে ছড়িয়ে পড়েছে।
-
স্টেজ ভি টিউমার উভয় কিডনিকেই প্রভাবিত করে, যা অস্ত্রোপচারকে আরও জটিল করে তোলে।
-
ডিফিউজ অ্যানাপ্লাসিয়া (ব্যাপক অস্বাভাবিক, আক্রমণাত্মক কোষ)।
-
৪ বছরের বেশি বয়স, বিশেষ করে ১০ বছরের বেশি বয়স।
-
৫৫০ গ্রামের বেশি ওজনের বড়, ভারী টিউমার।
-
ফুসফুসের নোডুলস যা প্রাথমিক কেমোথেরাপির মাধ্যমে দ্রুত সঙ্কুচিত হয় না।
-
জিনগত পরিবর্তন যেমন ক্রোমোজোম 1p এবং 16q-এ হেটেরোজাইগোসিটি হ্রাস বা 1q বৃদ্ধি, যা পুনরাবৃত্তির উচ্চ ঝুঁকির সাথে যুক্ত।
আপনার ডাক্তারকে জিজ্ঞাসা করার জন্য প্রশ্নগুলি
- টিউমার কোন পর্যায়ে আছে?
-
টিউমারটিতে কি অ্যানাপ্লাসিয়া বা অন্যান্য উচ্চ-ঝুঁকিপূর্ণ বৈশিষ্ট্য দেখা গেছে?
-
কোন চিকিৎসা পদ্ধতি ব্যবহার করা হচ্ছে (SIOP বা COG)?
-
আমার সন্তানের কি কেমোথেরাপি, রেডিয়েশন, নাকি দুটোই প্রয়োজন হবে?
-
আমার সন্তান বা পরিবারের জন্য কি জেনেটিক পরীক্ষা করা বাঞ্ছনীয়?
-
চিকিৎসার পর কোন পরবর্তী যত্নের প্রয়োজন হবে?


