od Jasona Wassermana MD PhD FRCPC
4. dubna 2024
Adenoidní cystický karcinom (ACC) je pomalu rostoucí, ale lokálně agresivní typ rakoviny, který se nejčastěji vyskytuje v oblasti hlavy a krku. Mezi další možné lokalizace patří kůže, plíce, prsa a prostata.
Adenoidní cystický karcinom roste pomalu, ale široce se šíří do okolních tkání. Na rozdíl od jiných typů rakoviny se však adenoidně cystický karcinom typicky nerozšíří lymfatické uzliny pokud neprojde vysoce kvalitní transformací.
Jaké jsou příznaky adenoidně cystického karcinomu?
Příznaky adenoidně cystického karcinomu závisí na tom, kde nádor začíná a na velikosti nádoru. Příznaky spojené s nádory v oblasti hlavy a krku zahrnují bolest, necitlivost a brnění v oblasti nádoru. V kůži nebo prsu se nádor může jevit jako nebolestivá bulka nebo uzlík. Nádory v plicích mohou způsobit dušnost, kašel nebo sípání.
Co způsobuje adenoidně cystický karcinom?
Přesná příčina adenoidně cystického karcinomu není plně objasněna. Na rozdíl od některých jiných typů rakoviny neexistují žádné jasné rizikové faktory životního stylu nebo životního prostředí přímo spojené se vznikem adenoidně cystického karcinomu. Místo toho je vznik tohoto typu rakoviny z velké části připisován genetickým mutacím a chromozomálním přestavbám, které ovlivňují buněčný růst a diferenciaci.
- Genetické mutace a chromozomální přestavby: Charakteristickým znakem adenoidně cystického karcinomu je přítomnost specifických genetických změn, včetně fúze genu MYB-NFIB, vyplývající z translokace mezi chromozomy 6 a 9. Tento fúzní gen vede k nadměrné expresi genu MYB, který se podílí na regulaci buněčného růstu, diferenciace a apoptózy. Takové genetické změny narušují normální buněčné funkce, což vede k nekontrolovanému růstu buněk a tvorbě nádorů.
- Přeuspořádání MYBL1: V případech, kdy není přítomna fúze MYB-NFIB, byly pozorovány přeuspořádání zahrnující gen MYBL1, blízký příbuzný MYB. Tyto změny přispívají k rozvoji rakoviny podobnými mechanismy a podporují abnormální buněčnou proliferaci.
Mikroskopické rysy tohoto nádoru
Při vyšetření pod mikroskopem se adenoidně cystický karcinom skládá ze dvou typů buněk: duktálních buněk a myoepiteliálních buněk. V důsledku toho je někdy popisován jako dvoufázový nádor slinných žláz. Nádorové buňky u adenoidně cystického karcinomu běžně vykazují dva typy růstu: tubulární a cribriform. V tubulárním vzoru se nádorové buňky spojují a vytvářejí prstencovitou strukturu s otvorem uprostřed. V kribriformním vzoru se nádorové buňky spojují a vytvářejí malé prostory zvané mikrocysty. Tyto mikrocysty jsou často vyplněny modře nebo růžově zbarveným materiálem.
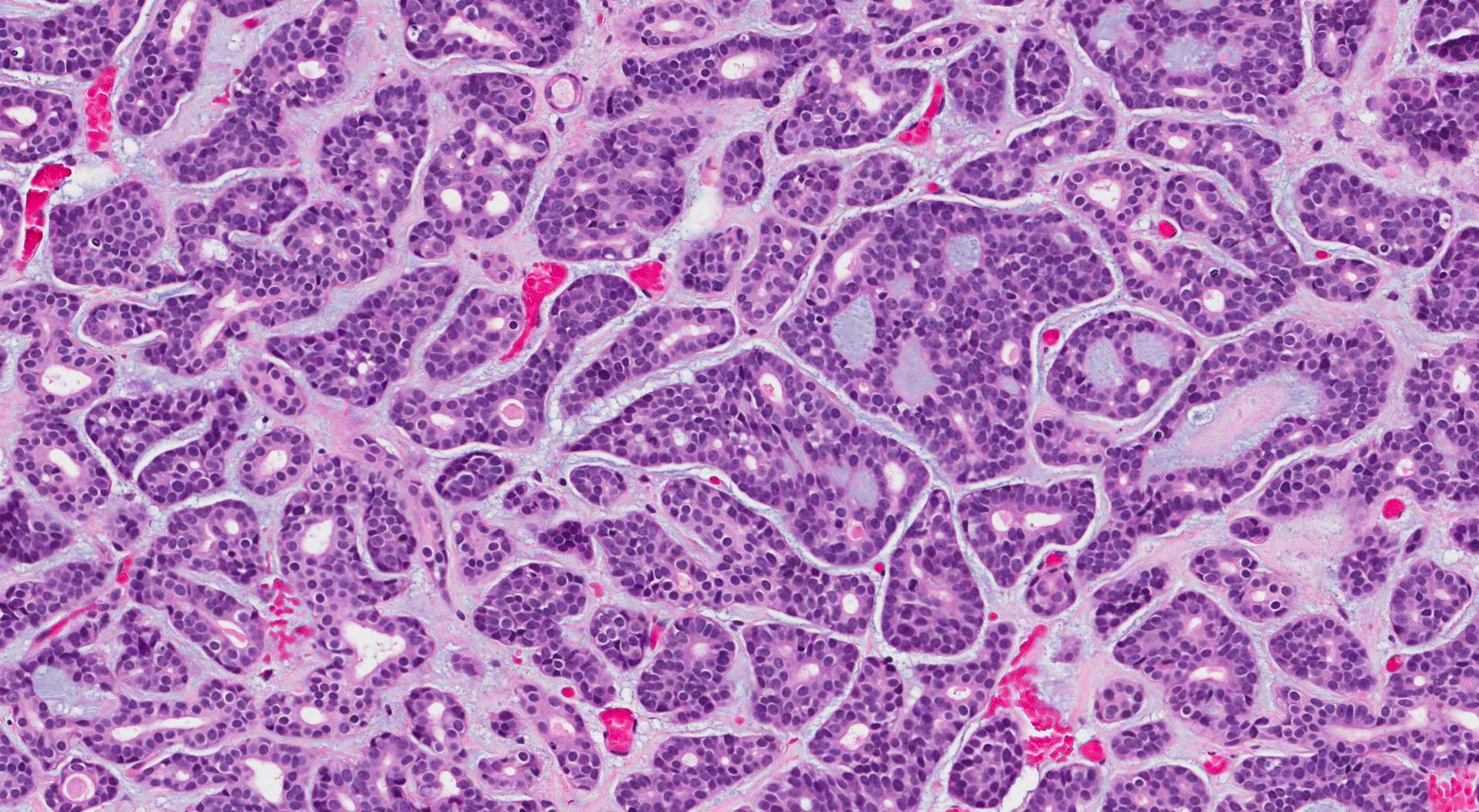
Co hledat ve vaší patologické zprávě pro adenoidně cystický karcinom:
Vysoce kvalitní transformace
Transformace vysokého stupně u adenoidně cystického karcinomu znamená, že se nádor začal měnit způsobem, který vede k agresivnějšímu chování. Při zkoumání pod mikroskopem ztratily nádory s vysokým stupněm transformace některé rysy typického nádoru. Konkrétně se nádorové buňky často slepují a vytvářejí velké skupiny buněk bez mikrocyst, které se typicky vyskytují u adenoidně cystického karcinomu. Patologové používají termín pevná látka k popisu tohoto vzorce růstu. Nádory s transformací vysokého stupně mají často více mitotické figury (dělení nádorových buněk za vzniku nových nádorových buněk) a typ buněčné smrti tzv nekróza může být také vidět. Transformace vysokého stupně je důležitá, protože tyto nádory s větší pravděpodobností metastazují (šíří se). lymfatické uzliny a plíce.
Extraparenchymální extenze
V souvislosti s nádorem slinných žláz, jako je adenoidně cystický karcinom, je extraparenchymální extenze (EPE) rozšíření nádoru mimo slinnou žlázu do okolních tkání. Tento stav je často spojen s agresivnější formou rakoviny, což naznačuje, že nádor může proniknout za své původní místo. Přítomnost extraparenchymálního rozšíření je spojena s agresivnějšími nádory a horšími prognóza.
Extraparenchym, extenze ovlivňuje patologické stadium, ale pouze u nádorů vycházejících z jedné z hlavních slinných žláz (příušní, submandibulární a sublingvální). Nádory s extraparenchymálním rozšířením jsou obecně klasifikovány ve vyšším stadiu, což odráží jejich pokročilou povahu a související problémy v léčbě a léčbě.
Perineurální invaze
Patologové používají termín perineurální invaze (PNI) k popisu situace, kdy se rakovinné buňky přichytí nebo napadnou nerv. „Intraneurální invaze“ je příbuzný termín, který konkrétně odkazuje na rakovinné buňky nalezené uvnitř nervu. Nervy, připomínající dlouhé dráty, se skládají ze skupin buněk známých jako neurony. Tyto nervy, přítomné v celém těle, přenášejí mezi tělem a mozkem informace, jako je teplota, tlak a bolest. Přítomnost perineurální invaze je důležitá, protože umožňuje rakovinným buňkám cestovat podél nervu do blízkých orgánů a tkání, což zvyšuje riziko recidivy nádoru po operaci. Perineurální invaze je téměř vždy pozorována u adenoidně cystického karcinomu.

Lymfovaskulární invaze
Lymfovaskulární invaze (LVI) nastává, když rakovinné buňky napadnou krevní cévu nebo lymfatickou cévu. Krevní cévy, tenké trubičky, které vedou krev po celém těle, kontrastují s lymfatickými cévami, které nesou místo krve tekutinu zvanou lymfa. Tyto lymfatické cévy se spojují s malými imunitními orgány známými jako lymfatické uzliny, rozptýlené po celém těle. Lymfovaskulární invaze je důležitá, protože umožňuje rakovinným buňkám šířit se do jiných částí těla, včetně lymfatických uzlin nebo jater, prostřednictvím krevních nebo lymfatických cév. Lymfovaskulární invaze je typicky pozorována pouze u adenoidně cystických karcinomů, které prošly transformací vysokého stupně.

Okraje
V patologii se okraj vztahuje k okraji tkáně odstraněné během operace nádoru. Stav okraje ve zprávě o patologii je důležitý, protože ukazuje, zda byl odstraněn celý nádor, nebo zda nějaký zůstal. Tyto informace pomáhají určit potřebu další léčby.
Patologové obvykle hodnotí okraje po chirurgickém zákroku, jako je např vyříznutí or resekce, zaměřené na odstranění celého nádoru. Marže se obvykle nevyhodnocují po a biopsie, která odstraní pouze část nádoru. Počet hlášených okrajů a jejich velikost – kolik normální tkáně je mezi nádorem a hranou řezu – se liší v závislosti na typu tkáně a umístění nádoru.
Patologové zkoumají okraje, aby zkontrolovali, zda jsou na řezné hraně tkáně přítomny nádorové buňky. Pozitivní okraj, kde se nacházejí nádorové buňky, naznačuje, že určitá rakovina může v těle zůstat. Naproti tomu negativní okraj bez nádorových buněk na okraji naznačuje, že nádor byl zcela odstraněn. Některé zprávy také měří vzdálenost mezi nejbližšími nádorovými buňkami a okrajem, i když jsou všechny okraje negativní.

Lymfatické uzliny
Malé imunitní orgány známé jako lymfatické uzliny jsou umístěny po celém těle. Rakovinné buňky mohou cestovat z nádoru do těchto lymfatických uzlin prostřednictvím drobných lymfatických cév. Z tohoto důvodu lékaři často odebírají a mikroskopicky vyšetřují lymfatické uzliny, aby hledali rakovinné buňky. Tento proces, kdy se rakovinné buňky přesouvají z původního nádoru do jiné části těla, jako je lymfatická uzlina, se nazývá metastáza.
Rakovinové buňky obvykle nejprve migrují do lymfatických uzlin v blízkosti nádoru, i když mohou být postiženy i vzdálené lymfatické uzliny. V důsledku toho chirurgové obvykle nejprve odstraní lymfatické uzliny nejblíže nádoru. Mohou odstranit lymfatické uzliny dále od nádoru, pokud jsou zvětšené a existuje silné podezření, že obsahují rakovinné buňky.

Patologové vyšetří všechny odstraněné lymfatické uzliny pod mikroskopem a nálezy budou podrobně uvedeny ve vaší zprávě. „Pozitivní“ výsledek znamená přítomnost rakovinných buněk v lymfatických uzlinách, zatímco „negativní“ výsledek znamená, že nebyly nalezeny žádné rakovinné buňky. Pokud zpráva najde rakovinné buňky v lymfatické uzlině, může také specifikovat velikost největšího shluku těchto buněk, často označovaného jako „focus“ nebo „depozit“. Extranodální prodloužení nastává, když nádorové buňky proniknou do vnějšího pouzdra lymfatické uzliny a šíří se do sousední tkáně.
Vyšetření lymfatických uzlin je důležité ze dvou důvodů. Za prvé, pomáhá určit patologické uzlové stadium (pN). Za druhé, objev rakovinných buněk v lymfatické uzlině naznačuje zvýšené riziko pozdějšího nalezení rakovinných buněk v jiných částech těla. Tyto informace vedou vašeho lékaře při rozhodování, zda potřebujete další léčbu, jako je chemoterapie, radiační terapie nebo imunoterapie.
Jaká je prognóza pro pacienta s diagnostikovaným adenoidně cystickým karcinomem?
Projekt prognóza pro jedince s diagnózou adenoidně cystického karcinomu se může značně lišit a je ovlivněna několika faktory. Tento typ rakoviny je známý svým pomalým růstem, ale má také tendenci k recidivám a metastázám, a to i mnoho let po počáteční léčbě, což komplikuje prognózu.
Faktory, které ovlivňují prognózu:
- Lokalizace nádoru: Místo primárního nádoru může ovlivnit prognózu. Horší prognózu mohou mít nádory v lokalizacích, které je obtížné chirurgicky zcela odstranit, nebo v oblastech s vysokým rizikem funkčního postižení po operaci.
- Velikost a stádium nádoru: Větší nádory a ty, které jsou v době diagnózy pokročilejší (rozšířily se na lymfatické uzliny nebo vzdálená místa) mívají horší prognózu. Rané stadium rakoviny omezené na místo původu má obvykle lepší výsledek.
- Transformace vysokého stupně: Transformace vysokého stupně znamená, že se nádor změnil na agresivnější formu rakoviny. Nádory s transformací vysokého stupně se pravděpodobněji rozšíří lymfatické uzliny a jsou spojeny s horší prognózou.
- Perineurální invaze: Adenoidně cystický karcinom často napadá nervy, fenomén známý jako perineurální invaze. Tato charakteristika může vést k vyššímu riziku lokální recidivy a je spojena s horší prognózou.
- Metastáza: Přítomnost metastáz, zejména ve vzdálených orgánech, jako jsou plíce, významně negativně ovlivňuje míru přežití.
- Chirurgické okraje: Schopnost dosáhnout jasného chirurgického zákroku okraje (na okraji odebrané tkáně nebyly nalezeny žádné rakovinné buňky) je spojena s lepší prognózou. Kladné marže ukazují na vyšší riziko recidivy.
- Věk pacienta a celkový zdravotní stav: Mladší pacienti a pacienti s dobrým celkovým zdravím mohou mít lepší prognózu, částečně díky lepší schopnosti podstoupit agresivní léčbu a zotavit se z ní.
O tomto článku
Lékaři napsali tento článek, aby vám pomohl přečíst a porozumět vaší patologické zprávě. Kontakt pokud máte dotazy k tomuto článku nebo k vaší zprávě o patologii. Úplný úvod do zprávy o patologii najdete v článku tento článek.


