von Jason Wasserman MD PhD FRCPC
22. März 2023
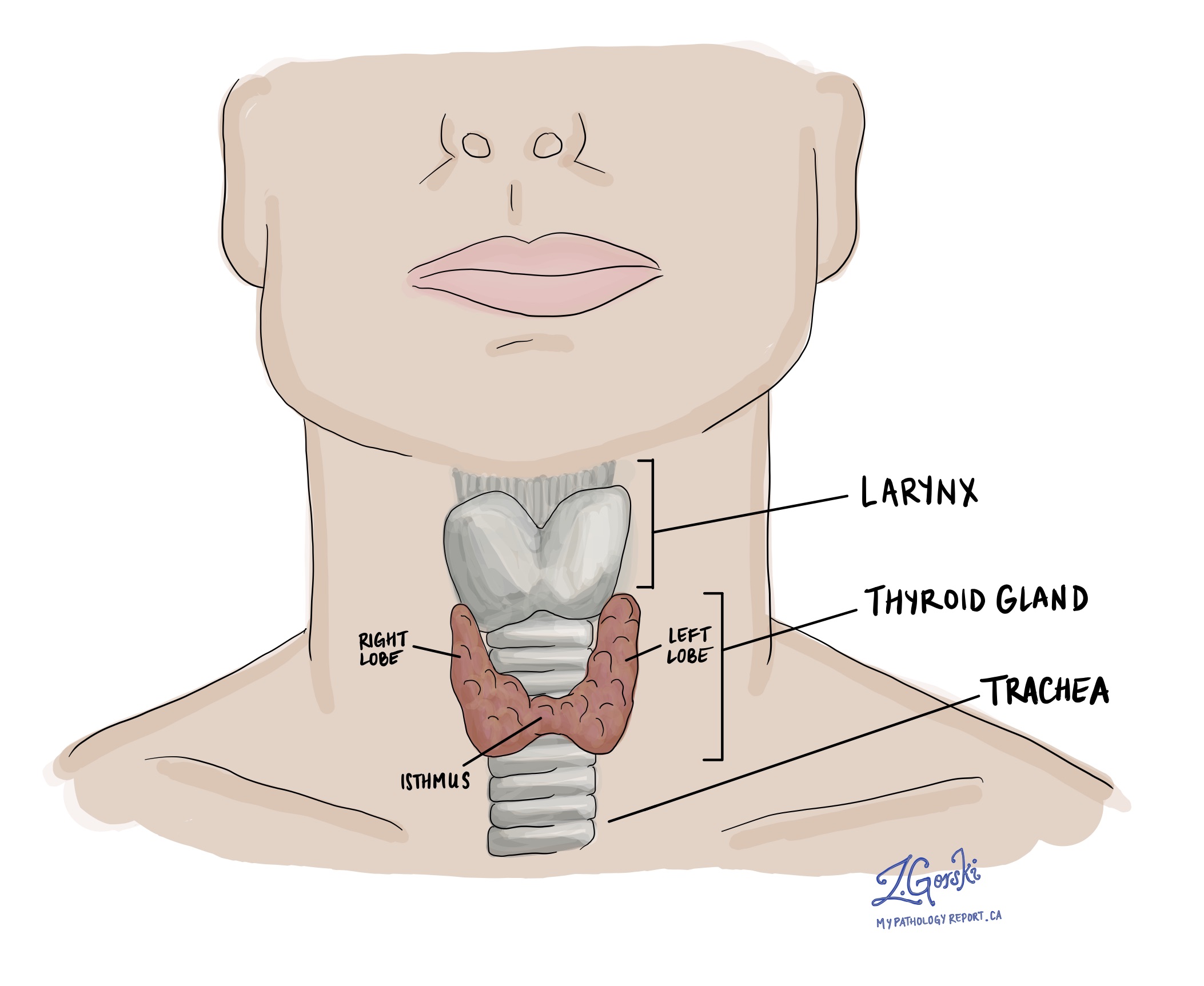
Was ist ein weit invasives onkozytisches Karzinom der Schilddrüse?
Weitgehend invasives onkozytisches Karzinom ist eine Art von Schilddrüsenkrebs. Der Tumor wird als „weitgehend invasiv“ bezeichnet, weil Gruppen von Krebszellen in der gesamten normalen Schilddrüse gefunden werden. Ein anderer Name für diesen Tumor ist weit invasives Hurthle-Zell-Karzinom.
Wie wird das weit invasive onkozytäre Karzinom der Schilddrüse diagnostiziert?
Die Diagnose eines weit invasiven onkozytären Karzinoms kann erst gestellt werden, nachdem der gesamte Tumor entfernt und zur Untersuchung an einen Pathologen geschickt wurde. Dies beinhaltet normalerweise die chirurgische Entfernung eines Schilddrüsenlappens, obwohl manchmal die gesamte Schilddrüse entfernt wird. Die Diagnose kann nicht nach einem weniger invasiven Verfahren namens a gestellt werden Feinnadelaspirationsbiopsie (FNAB).
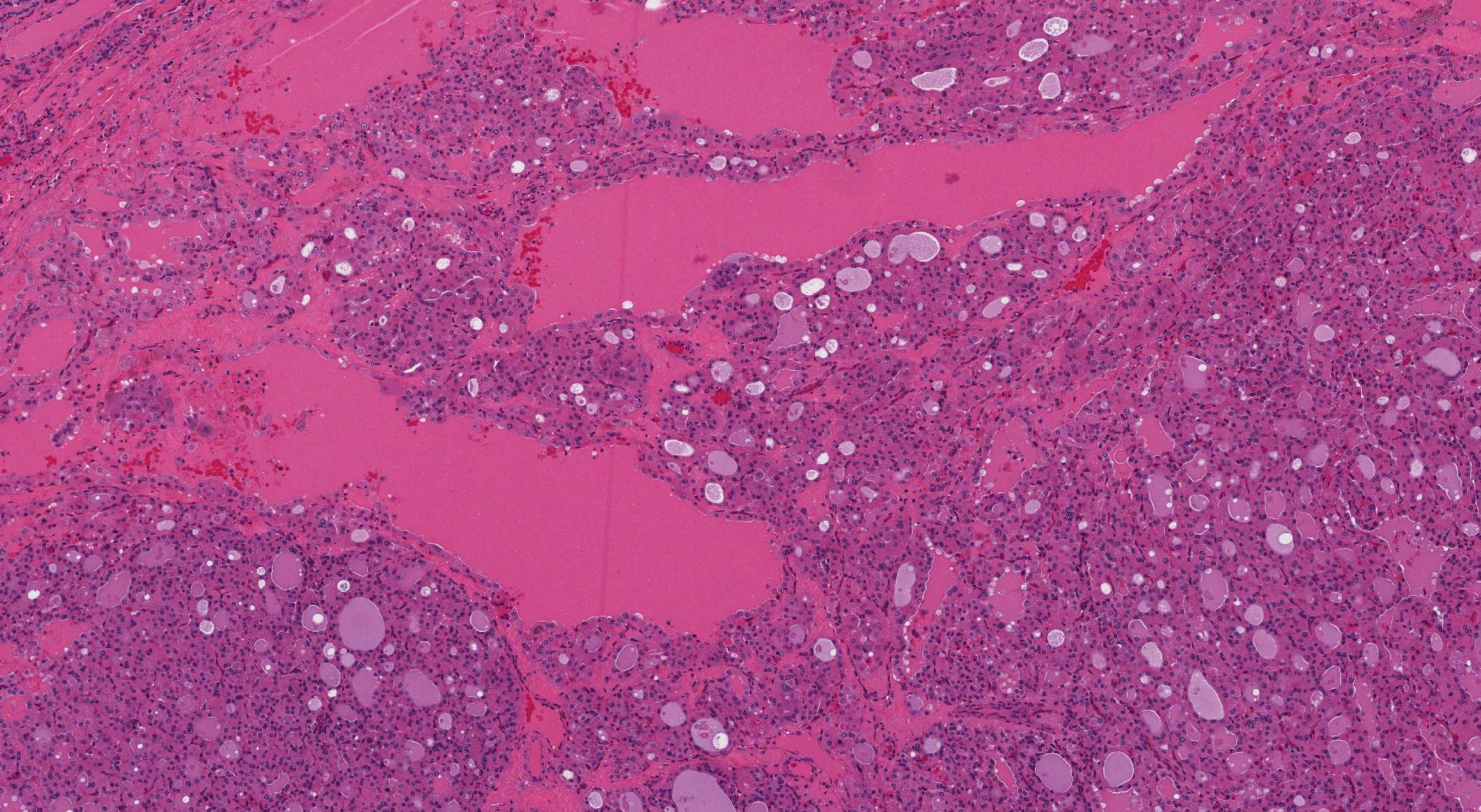
Wie sieht ein weit invasives onkozytäres Karzinom unter dem Mikroskop aus?
Unter dem Mikroskop betrachtet, besteht der Tumor aus einem großen Rosa Onkozytär Zellen. Die Zellen erscheinen rosa, weil die Zytoplasma (Körper der Zelle) ist voll von einem zellulären Teil, der Mitochondrien genannt wird. Onkozytische Zellen haben auch eine große Runde Kern (der Teil der Zelle, der das genetische Material enthält) und eine prominente Mitte Nukleolus (ein Klumpen genetischen Materials in der Mitte des Zellkerns). Die onkozytären Zellen können sich zu kleinen runden Strukturen verbinden, die Follikel genannt werden, oder sie können in großen Gruppen vorliegen, die Pathologen als „festes Muster“ bezeichnen.
Was macht ein onkozytisches Zellkarzinom weit verbreitet?
Onkozytäres Zellkarzinom wird als „weitgehend invasiv“ bezeichnet, wenn sich die Krebszellen in der normalen Schilddrüse ausgebreitet haben. Im Gegensatz dazu werden die Krebszellen bei einer verwandten Krebsart genannt minimal-invasives onkozytisches Karzinom sind meist durch eine dünne Gewebeschicht namens a von der normalen Schilddrüse getrennt Tumorkapsel.
Warum ist die Tumorgröße wichtig?
Nachdem der gesamte Tumor entfernt wurde, wird er gemessen und die Größe des Tumors wird in Ihren Pathologiebericht aufgenommen. Die Tumorgröße ist wichtig, weil sie zur Bestimmung des pathologischen Tumorstadiums (pT) verwendet wird und weil größere Tumore eher auf andere Körperteile übergreifen.
Was ist Angioinvasion (Gefäßinvasion) und warum ist sie wichtig?
Angioinvasion (Gefäßinvasion) bedeutet, dass Krebszellen in mindestens einem Blutgefäß gesehen wurden. Eine Angioinvasion findet sich sehr häufig bei einem weit invasiven onkozytären Karzinom. Die Angioinvasion ist wichtig, da Krebszellen, die in ein Blutgefäß eingedrungen sind, sich auf andere Teile des Körpers wie Lunge oder Knochen ausbreiten können.
Was ist eine lymphatische Invasion und warum ist sie wichtig?
Lymphatische Invasion bedeutet, dass Krebszellen in einem Lymphgefäß gesehen wurden. Lymphgefäße sind kleine, dünne Kanäle, durch die Abfall, überschüssige Flüssigkeit und Zellen ein Gewebe verlassen können. Lymphgefäße sind im ganzen Körper zu finden. Eine lymphatische Invasion ist wichtig, weil sie das Risiko erhöht, dass Krebszellen in einem gefunden werden Lymphknoten. Eine lymphatische Invasion wird beim weit invasiven onkozytären Karzinom nicht häufig beobachtet.
Was ist eine extrathyreoidale Extension und warum ist sie wichtig?
Extrathyreoidale Ausdehnung bedeutet, dass sich Krebszellen über die Schilddrüse hinaus und in das umgebende Gewebe ausgebreitet haben. Krebszellen, die sich weit genug aus der Schilddrüse heraus bewegen, können mit anderen Organen wie Muskeln, der Speiseröhre oder der Luftröhre in Kontakt kommen
Es gibt zwei Arten von extrathyreoider Extension:
- Mikroskopisch – Die Krebszellen außerhalb der Schilddrüse wurden erst gefunden, nachdem der Tumor unter dem Mikroskop untersucht wurde.
- Makroskopisch (brutto) – Der Tumor kann ohne Mikroskop in das umliegende Gewebe einwachsen. Diese Art der extrathyreoidalen Erweiterung kann von Ihrem Chirurgen zum Zeitpunkt der Operation oder von der Assistentin des Pathologen gesehen werden, die die grobe Untersuchung des Gewebes durchführt, das zur Pathologie geschickt wird.
Die makroskopische (grobe) extrathyreoidale Ausdehnung ist wichtig, da sie das pathologische Tumorstadium (pT) erhöht und mit einer Verschlechterung einhergeht Prognose. Im Gegensatz dazu verändert eine mikroskopische extrathyreoidale Ausdehnung das Tumorstadium nicht und ist nicht mit einer schlechteren Prognose verbunden.
Was ist eine Marge und warum sind Margen wichtig?
A Marge ist jedes Gewebe, das vom Chirurgen geschnitten werden muss, um die Schilddrüse aus Ihrem Körper zu entfernen. Ein Rand wird als positiv angesehen, wenn Krebszellen ganz am Rand des geschnittenen Gewebes vorhanden sind. Ein negativer Rand bedeutet, dass an der Schnittkante des Gewebes keine Krebszellen zu sehen waren.

Wurden Lymphknoten untersucht und enthielten welche Krebszellen?
Lymphknoten sind kleine Immunorgane, die im ganzen Körper zu finden sind. Krebszellen können sich durch kleine Gefäße, die Lymphgefäße genannt werden, von einem Tumor zu Lymphknoten ausbreiten. Aus diesem Grund werden Lymphknoten üblicherweise entfernt und unter einem Mikroskop auf Krebszellen untersucht. Die Bewegung von Krebszellen vom Tumor zu einem anderen Körperteil wie einem Lymphknoten wird als a bezeichnet Metastasierung.
Lymphknoten aus dem Hals werden manchmal gleichzeitig mit der Schilddrüse in einem als Neck Dissection bezeichneten Verfahren entfernt. Die entfernten Lymphknoten stammen normalerweise aus verschiedenen Bereichen des Halses und jeder Bereich wird als Ebene bezeichnet. Die Stufen im Nacken sind von 1 bis 7 nummeriert. In Ihrem Pathologiebericht wird oft beschrieben, wie viele Lymphknoten in jeder zur Untersuchung geschickten Stufe gesehen wurden. Lymphknoten auf derselben Seite wie der Tumor werden ipsilateral genannt, während diejenigen auf der gegenüberliegenden Seite des Tumors als kontralateral bezeichnet werden.
Wenn Ihnen Lymphknoten entfernt wurden, werden diese von einem Pathologen unter dem Mikroskop untersucht und die Ergebnisse dieser Untersuchung in Ihrem Bericht beschrieben. Die meisten Berichte enthalten die Gesamtzahl der untersuchten Lymphknoten, wo im Körper die Lymphknoten gefunden wurden, und die Anzahl (falls vorhanden), die Krebszellen enthalten. Wenn Krebszellen in einem Lymphknoten gesehen wurden, wird auch die Größe der größten Gruppe von Krebszellen (oft als „Fokus“ oder „Ablagerung“ bezeichnet) aufgenommen.
Die Untersuchung von Lymphknoten ist aus zwei Gründen wichtig. Zunächst wird diese Information verwendet, um das pathologische Lymphknotenstadium (pN) zu bestimmen. Zweitens erhöht das Auffinden von Krebszellen in einem Lymphknoten das Risiko, dass in Zukunft Krebszellen in anderen Teilen des Körpers gefunden werden. Daher wird Ihr Arzt diese Informationen verwenden, um zu entscheiden, ob eine zusätzliche Behandlung wie Chemotherapie, Strahlentherapie oder Immuntherapie erforderlich ist.

Was bedeutet es, wenn ein Lymphknoten als positiv beschrieben wird?
Pathologen verwenden oft den Begriff „positiv“, um einen Lymphknoten zu beschreiben, der Krebszellen enthält. Beispielsweise kann ein Lymphknoten, der Krebszellen enthält, als „positiv für Malignität“ oder „positiv für metastasierendes Karzinom“ bezeichnet werden.
Was bedeutet es, wenn ein Lymphknoten als negativ beschrieben wird?
Pathologen verwenden oft den Begriff „negativ“, um einen Lymphknoten zu beschreiben, der keine Krebszellen enthält. Beispielsweise kann ein Lymphknoten, der keine Krebszellen enthält, als „negativ für Malignität“ oder „negativ für metastasierendes Karzinom“ bezeichnet werden.
Wie wird das pathologische Stadium (pTNM) beim weit invasiven onkozytären Karzinom bestimmt?
Das pathologische Stadium des weit invasiven onkozytären Karzinoms basiert auf dem TNM-Staging-System, einem international anerkannten System, das ursprünglich von der entwickelt wurde Amerikanisches gemeinsames Komitee für Krebs. Dieses System verwendet Informationen über den Primärtumor (T), Lymphknoten (N) und entfernt metastasiertem Krankheit (M), um das vollständige pathologische Stadium (pTNM) zu bestimmen. Ihr Pathologe wird das eingereichte Gewebe untersuchen und jedem Teil eine Nummer zuweisen. Im Allgemeinen bedeutet eine höhere Zahl eine fortgeschrittenere Erkrankung und eine Verschlechterung Prognose.
Tumorstadium (pT) beim weit invasiven onkozytären Karzinom
Dem weit invasiven onkozytären Karzinom wird ein Tumorstadium zwischen 1 und 4 zugeordnet, basierend auf der Größe des Tumors und dem Vorhandensein von Krebszellen außerhalb der Schilddrüse.
- T1 – Der Tumor ist kleiner oder gleich 2 cm und die Krebszellen reichen nicht über die Schilddrüse hinaus.
- T2 – Der Tumor ist größer als 2 cm, aber kleiner oder gleich 4 cm und die Krebszellen reichen nicht über die Schilddrüse hinaus.
- T3 – Der Tumor ist größer als 4 cm OR die Krebszellen erstrecken sich in die Muskeln außerhalb der Schilddrüse.
- T4 – Die Krebszellen erstrecken sich auf Strukturen oder Organe außerhalb der Schilddrüse, einschließlich Luftröhre, Kehlkopf oder Speiseröhre.
Knotenstadium (pN) für weit invasives onkozytisches Karzinom
Weitgehend invasives onkozytisches Karzinom erhält ein Knotenstadium von 0 oder 1, basierend auf dem Vorhandensein oder Fehlen von Krebszellen in a Lymphknoten und die Lage der betroffenen Lymphknoten.
- N0 – In keinem der untersuchten Lymphknoten wurden Krebszellen gefunden.
- N1a – Krebszellen wurden in einem oder mehreren Lymphknoten der Stufe 6 oder 7 gefunden.
- N1b – Krebszellen wurden in einem oder mehreren Lymphknoten der Stufen 1 bis 5 gefunden.
- NX – Es wurden keine Lymphknoten zur Untersuchung in die Pathologie geschickt.
Metastasierungsstadium (pM) für weit invasives onkozytisches Karzinom
Dem weit invasiven onkozytären Karzinom wird ein Metastasierungsstadium von 0 oder 1 zugeordnet, basierend auf dem Vorhandensein von Tumorzellen an einer entfernten Stelle im Körper (z. B. der Lunge). Das Metastasierungsstadium kann nur bestimmt werden, wenn Gewebe von einer entfernten Stelle zur pathologischen Untersuchung eingesandt wird. Da dieses Gewebe selten eingeschickt wird, kann das Metastasierungsstadium nicht bestimmt werden und wird als MX aufgeführt.


