por Allison Osmond, MD FRCPC
Enero 8, 2024
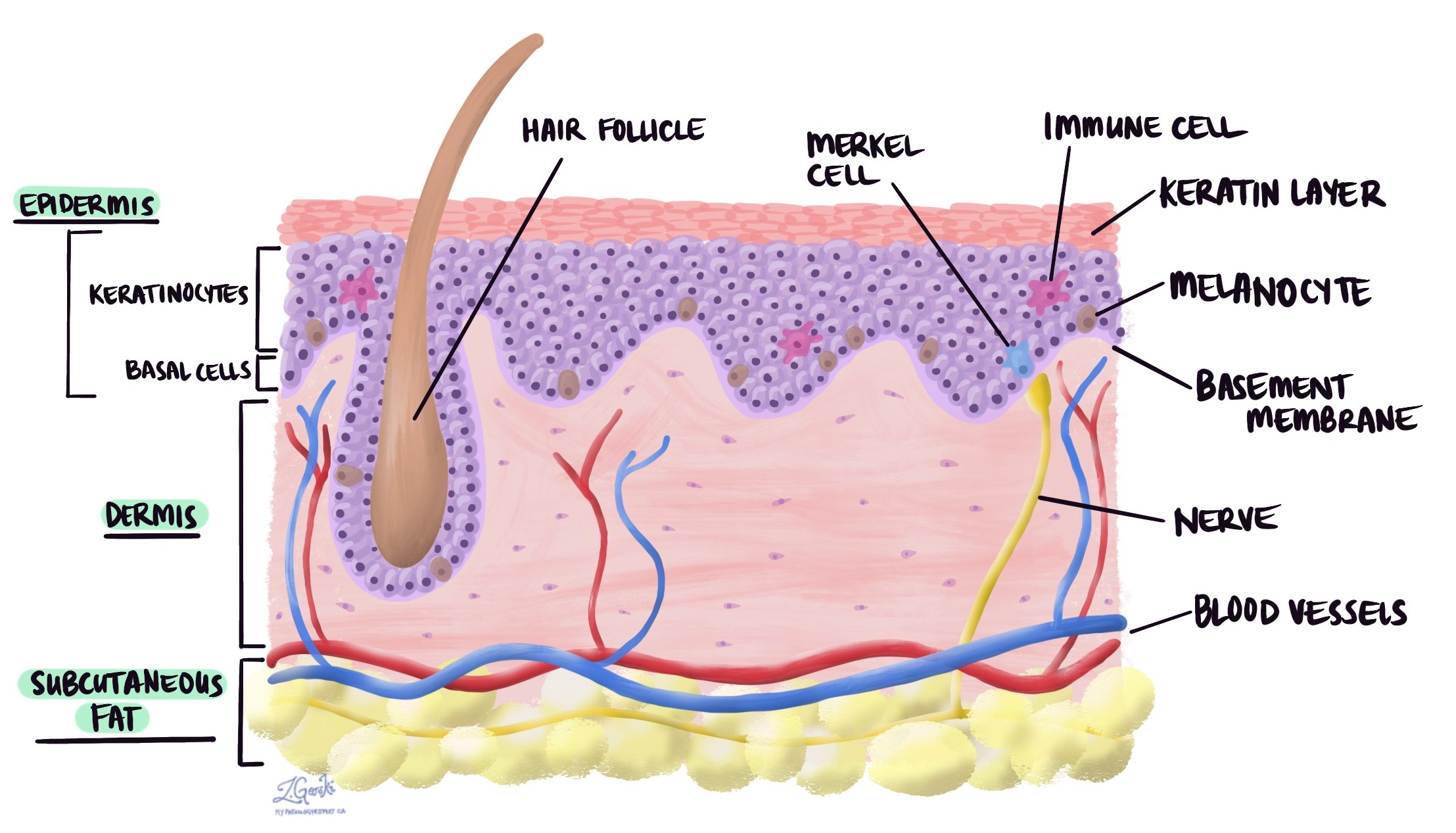
El carcinoma de células basales (CBC) es el tipo más común de cáncer de piel. comienza desde células basales Normalmente se encuentra cerca de la parte inferior de la epidermis, una fina capa de tejido en la superficie de la piel. La mayoría de los tumores ocurren en adultos mayores con piel expuesta al sol.
Este artículo le ayudará a comprender el diagnóstico y el informe patológico del carcinoma de células basales de piel.
¿Qué causa el carcinoma de células basales en la piel?
La exposición prolongada y excesiva a la radiación ultravioleta del sol es la causa más común de carcinoma de células basales. Debido a que se dividen constantemente, las células basales son más sensibles al daño en el ADN causado por la exposición prolongada a la radiación ultravioleta del sol.
¿Se extenderán las células del carcinoma de células basales a otras partes del cuerpo?
Las células cancerosas en el carcinoma de células basales rara vez hacer metástasis (extender ganglios linfáticos o sitios distantes como los pulmones.
¿Cómo se hace este diagnóstico?
El diagnóstico generalmente se hace después de que se extrae una pequeña muestra de tejido en un procedimiento llamado biopsia. El diagnóstico también se puede hacer después de que se extirpa todo el tumor en un procedimiento llamado excisión. Si el diagnóstico se realiza después de una biopsia, es probable que su médico recomiende un segundo procedimiento quirúrgico para extirpar el resto del tumor.
Su informe de patología para el carcinoma de células basales
La información que se encuentra en su informe de patología del carcinoma de células basales juega un papel importante en su atención médica. Además del diagnóstico, la mayoría de los informes incluirán el subtipo junto con información sobre el grosor del tumor, la presencia o ausencia de invasión perineural e invasión linfovascular y la evaluación de los márgenes. Estos elementos se describen con mayor detalle en las secciones siguientes.
Tipos de carcinoma de células basales
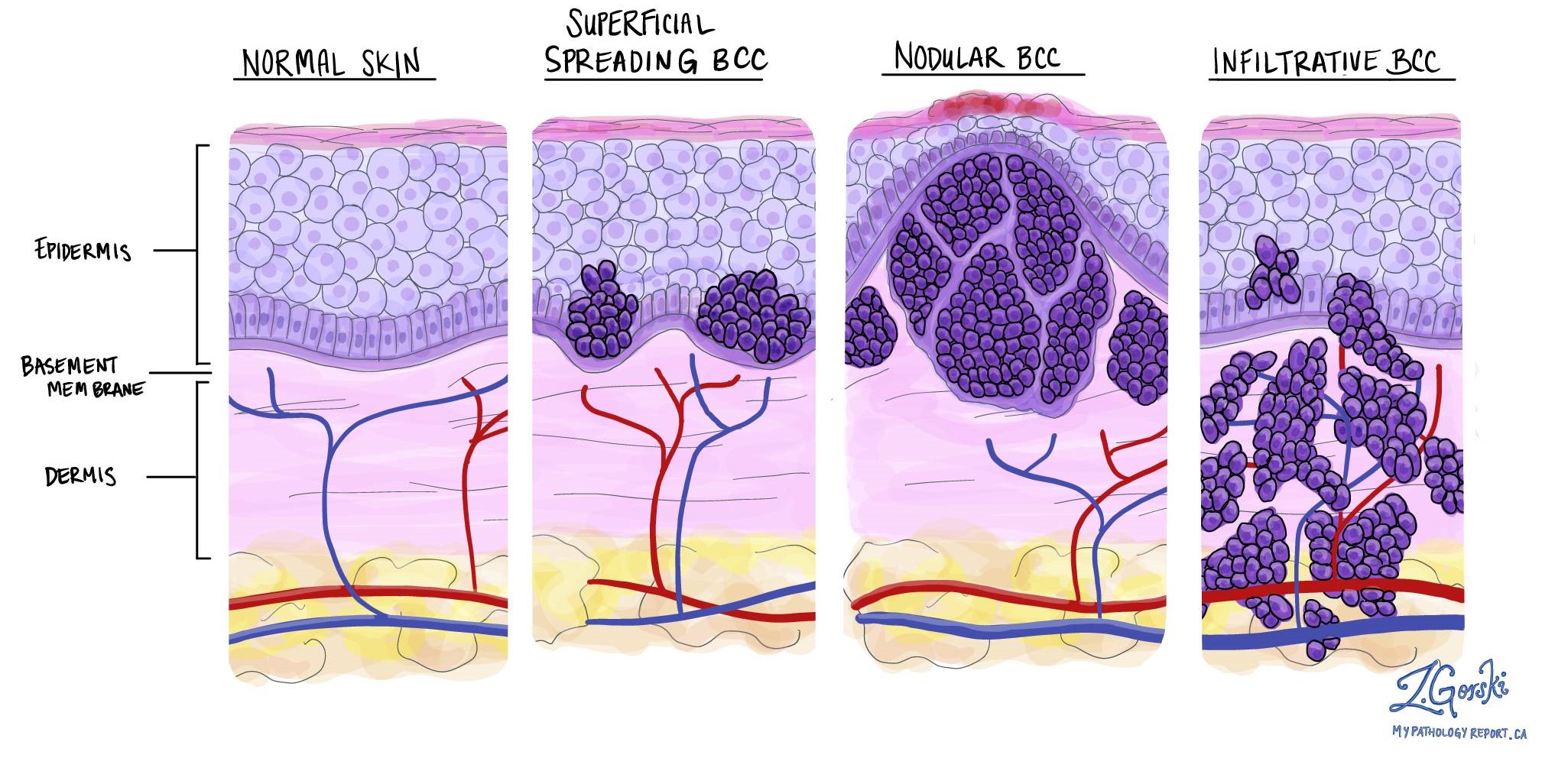
Los patólogos dividen el carcinoma de células basales en tipos histológicos según cómo se unen las células cancerosas y las formas que adoptan a medida que crece el tumor. El tipo solo se puede determinar después de que un patólogo haya examinado el tumor bajo el microscopio. Un tumor puede estar formado por uno o varios tipos de carcinoma de células basales.
tipo infiltrante
El infiltrante es un tipo de carcinoma de células basales de alto riesgo. Se llama “infiltrante” porque el tumor está formado por pequeños grupos de células cancerosas que crecen profundamente en una parte de la piel llamada dermis. Este patrón profundo de invasión dificulta a los cirujanos extirpar completamente el tumor. Como resultado, es más probable que este tipo vuelva a crecer después de la cirugía en comparación con los tipos de carcinoma de células basales de bajo riesgo.
tipo micronodular
El micronodular es un tipo de carcinoma de células basales de alto riesgo. Este tipo de cáncer se llama "micronodular" porque el tumor está formado por grupos muy pequeños ("micro") de células cancerosas llamados nódulos. Los nódulos de células cancerosas generalmente se diseminan profundamente hacia una parte de la piel llamada dermis. Este patrón profundo de invasión dificulta a los cirujanos extirpar completamente el tumor. Como resultado, es más probable que el tipo micronodular vuelva a crecer después de la cirugía en comparación con los tipos de carcinoma de células basales de bajo riesgo.
tipo nodular
El nodular es el tipo más común de carcinoma de células basales. Este tipo de cáncer se llama "nodular" porque las células tumorales se conectan para formar grandes grupos llamados "nódulos" en una capa de la piel llamada dermis. Se considera un tipo de carcinoma de células basales de bajo riesgo.
Tipo pigmentado
El pigmentado es un tipo de carcinoma de células basales de bajo riesgo. Este tipo de cáncer se llama “pigmentado” porque un pigmento llamado melanina se encuentra en todo el tumor. Es el pigmento melanina el que le da al tumor su color oscuro.
tipo esclerosante
El esclerosante (también llamado morfoico) es un tipo de carcinoma de células basales de alto riesgo. Este tipo de cáncer se llama "esclerosante" porque el tumor está formado por grupos muy pequeños de células cancerosas rodeadas por un tejido conectivo denso llamado colágeno que los patólogos describen como "esclerótico". Los grupos de células cancerosas generalmente se diseminan profundamente en una parte de la piel llamada dermis. Este patrón profundo de invasión dificulta a los cirujanos extirpar completamente el tumor. Como resultado, es más probable que el tipo esclerosante vuelva a crecer después de la cirugía en comparación con los tipos de carcinoma de células basales de bajo riesgo.
tipo superficial
El superficial es un tipo relativamente común de carcinoma de células basales. Este tipo de cáncer se llama “superficial” porque la mayor parte del tumor se encuentra en la unión de la epidermis y la dermis, cerca de la superficie de la piel. Se considera un tipo de carcinoma de células basales de bajo riesgo.
Espesor del tumor
El carcinoma de células basales de la piel comienza en una fina capa de tejido en la superficie de la piel llamada epidermis. El espesor del tumor es una medida de hasta qué punto se han diseminado las células tumorales desde la parte superior de la epidermis hasta las capas de tejido inferiores (la dermis y el tejido subcutáneo). El grosor del tumor es similar pero diferente de la profundidad de la invasión, que es una medida de hasta qué punto las células tumorales se han diseminado desde la parte inferior de la epidermis hasta el nivel más profundo de invasión.

Invasión perineural
Los patólogos utilizan el término "invasión perineural" para describir una situación en la que las células cancerosas se adhieren a un nervio o lo invaden. "Invasión intraneural" es un término relacionado que se refiere específicamente a las células cancerosas que se encuentran dentro de un nervio. Los nervios, que parecen cables largos, están formados por grupos de células conocidas como neuronas. Estos nervios, presentes en todo el cuerpo, transmiten información como temperatura, presión y dolor entre el cuerpo y el cerebro. La invasión perineural es importante porque permite que las células cancerosas viajen a lo largo del nervio hasta los órganos y tejidos cercanos, lo que aumenta el riesgo de que el tumor reaparezca después de la cirugía.

Invasión linfovascular
La invasión linfovascular ocurre cuando las células cancerosas invaden un vaso sanguíneo o un canal linfático. Los vasos sanguíneos, tubos delgados que transportan sangre por todo el cuerpo, contrastan con los canales linfáticos, que transportan un líquido llamado linfa en lugar de sangre. Estos canales linfáticos se conectan a pequeños órganos inmunes conocidos como ganglios linfáticos, esparcidos por todo el cuerpo. La invasión linfovascular es importante porque propaga las células cancerosas a otras partes del cuerpo, incluidos los ganglios linfáticos o los pulmones, a través de la sangre o los vasos linfáticos.

Márgenes
En patología, un margen se refiere al borde del tejido extirpado durante la cirugía tumoral. El estado de los márgenes en un informe de patología es importante ya que indica si se extirpó todo el tumor o si quedó parte. Esta información ayuda a determinar la necesidad de tratamiento adicional.
Los patólogos suelen evaluar los márgenes después de un procedimiento quirúrgico como un excisión or resección, destinado a extirpar todo el tumor. Los márgenes no suelen evaluarse después de un biopsia, que extirpa sólo una parte del tumor. La cantidad de márgenes informados y su tamaño (cuánto tejido normal hay entre el tumor y el borde cortado) varían según el tipo de tejido y la ubicación del tumor.
Los patólogos examinan los márgenes para comprobar si hay células tumorales en el borde cortado del tejido. Un margen positivo, donde se encuentran las células tumorales, sugiere que es posible que quede algo de cáncer en el cuerpo. Por el contrario, un margen negativo, sin células tumorales en el borde, sugiere que el tumor se extirpó por completo. Algunos informes también miden la distancia entre las células tumorales más cercanas y el margen, incluso si todos los márgenes son negativos. Los tipos micronodular e infiltrante de carcinoma de células basales se asocian con un mayor riesgo de margen positivo porque no existe un límite claro entre el borde del tumor y el tejido normal adyacente.

completamente extirpado
Extirpado por completo significa que todo el tumor se extirpó con éxito mediante el procedimiento quirúrgico realizado. Los patólogos determinan si un tumor se extirpa por completo examinando el márgenes del tejido (consulte más arriba para obtener más información sobre los márgenes).
extirpado de forma incompleta
Extirpación incompleta significa que solo se extirpó una parte del tumor mediante el procedimiento quirúrgico realizado. Los patólogos describen un tumor como extirpado de forma incompleta cuando se observan células tumorales en la margen o corte el borde del tejido (consulte más arriba para obtener más información sobre los márgenes).
Es normal que un tumor no se extirpe por completo después de un pequeño procedimiento, como una biopsia porque estos procedimientos generalmente no se realizan para extirpar todo el tumor. Sin embargo, los procedimientos más grandes como escisiones y resecciones generalmente se realizan para extirpar todo el tumor. Si un tumor se extirpa de forma incompleta, su médico puede recomendar otro procedimiento para extirpar el resto del tumor.