توسط Jason Wasserman MD PhD FRCPC
ژوئیه 15، 2022
کارسینوم فولیکولی تیروئید چیست؟
کارسینوم فولیکولی تیروئید نوعی سرطان تیروئید است. تومور از سلول های فولیکولی که به طور معمول در غده تیروئید یافت می شود شروع می شود و دومین سرطان شایع تیروئید در بزرگسالان است. کارسینوم فولیکولار بیشتر در بزرگسالان مسن ایجاد می شود و به ندرت در کودکان دیده می شود.

تشخیص کارسینوم فولیکولی تیروئید چگونه انجام می شود؟
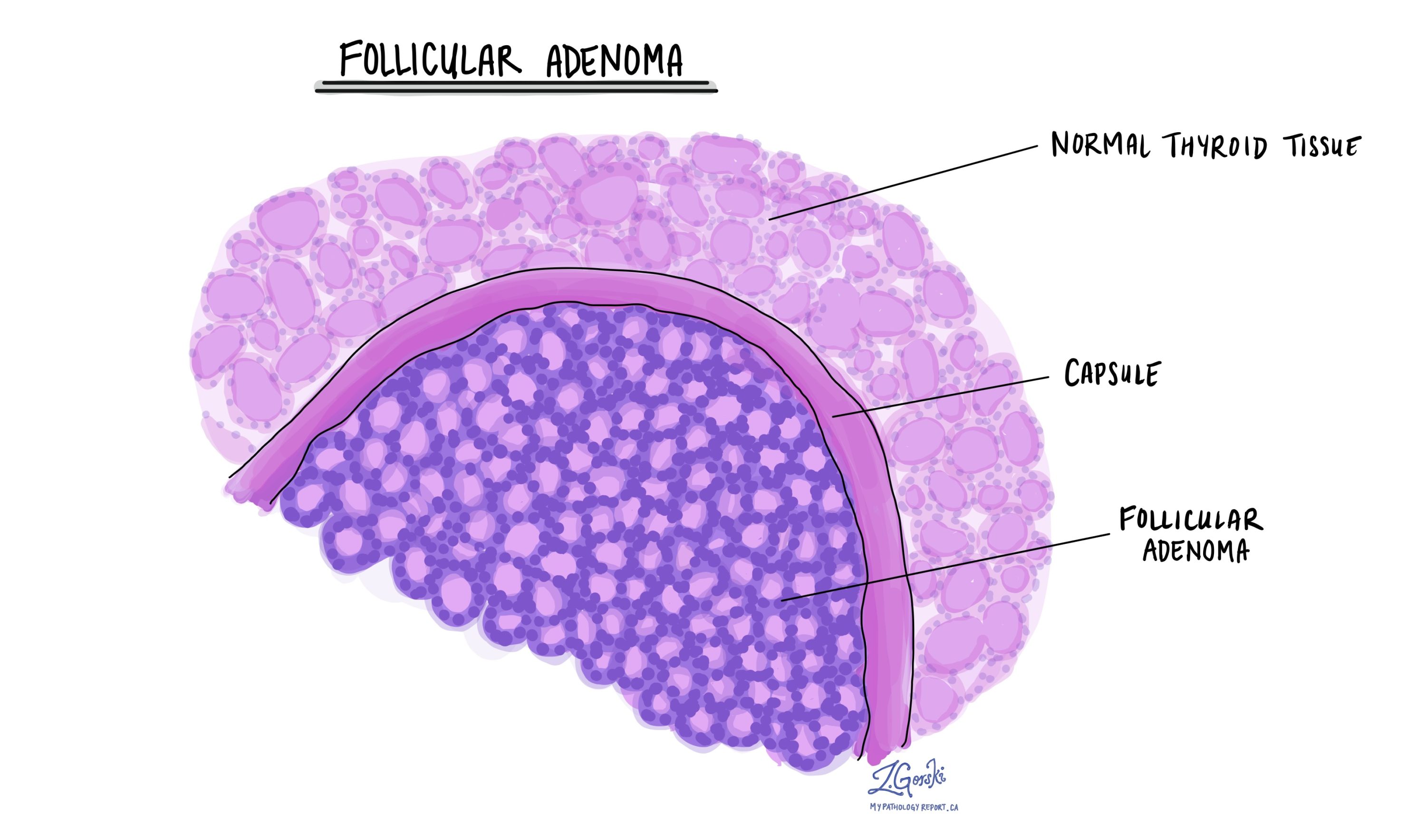
بیماران مبتلا به کارسینوم فولیکولی تیروئید ممکن است متوجه رشد یا توده در جلوی گردن خود شوند. سونوگرافی انجام شده ممکن است یک یا چند ندول را در غده تیروئید نشان دهد. اکثر تومورها از غده تیروئید اطراف طبیعی توسط یک سد بافت نازک به نام a جدا می شوند کپسول توموربه با گذشت زمان ، برخی از کپسول های تومور ممکن است ناپدید شوند و تومورهای بزرگ ممکن است هیچ کپسولی نداشته باشند.
تشخیص کارسینوم تیروئید فولیکولی پس از برداشتن کل تومور و ارسال به پاتولوژیست برای معاینه انجام می شود. هنگامی که در زیر میکروسکوپ مشاهده می شود، سلول های یک کارسینوم فولیکولار می توانند بسیار شبیه به سلول های یک نوع غیر سرطانی تومور تیروئید به نام آدنوم فولیکولار. تنها تفاوت بین کارسینوم فولیکولی تیروئید و آدنوم فولیکولار این است که سلول های تومور در کارسینوم فولیکولار از یک سد بافت نازک به نام کپسول تومور و به غده تیروئید طبیعی اطراف گسترش یافته است. آسیب شناسان این بیماری را کپسول تومور توصیف می کنند تهاجمبه در مقابل ، تمام سلولهای غیر طبیعی در آدنوم فولیکولار توسط غده تیروئید طبیعی توسط کپسول تومور جدا می شوند.
از آنجایی که کل کپسول تومور نیاز به بررسی دارد، تشخیص کارسینوم فولیکولی تیروئید تنها پس از برداشتن تومور و ارسال به پاتولوژیست برای بررسی زیر میکروسکوپ امکان پذیر است.

تهاجم به چه معناست؟
آسیب شناسان از این اصطلاح استفاده می کنند تهاجم برای توصیف گسترش سلول های تومور به بافت سالم اطراف. سلولهای تومور در کارسینوم تیروئید فولیکولی میتوانند سه الگوی مختلف تهاجم را نشان دهند: کم تهاجمی، آنژیوتهاجمی محصور شده، و به طور گسترده تهاجمی. الگوی تهاجم بسیار مهم است زیرا تومورهای آنژیو تهاجمی کپسوله شده و تومورهای بسیار تهاجمی بسیار بیشتر احتمال دارد به سایر قسمت های بدن سرایت کنند.
حداقل تهاجمی
کارسینوم فولیکولار زمانی که تومور توسط یک احاطه شده باشد کم تهاجمی نامیده می شود کپسول تومور اما سلول های تومور در حال گسترش از پشت کپسول به داخل غده تیروئید طبیعی یافت شدند. سلولهای توموری که از کپسول عبور کردهاند معمولاً تنها پس از بررسی بافت زیر میکروسکوپ یافت میشوند.
آنژیو تهاجمی کپسوله شده
کارسینوم فولیکولار زمانی که سلولهای تومور از طریق آن شکسته شده باشند، آنژیو تهاجمی کپسوله نامیده میشود کپسول تومور و در رگ خونی پخش شده اند. به این فرآیند آنژیو تهاجم می گویند. بقیه تومور معمولاً هنوز توسط یک کپسول تومور از غده تیروئید طبیعی جدا می شود.
به طور گسترده تهاجمی
کارسینوم فولیکولار زمانی که تومور توسط a احاطه نشده باشد به طور گسترده تهاجمی نامیده می شود کپسول تومور یا زمانی که فقط قسمت کوچکی از کپسول هنوز باقی مانده است. سلولهای یک تومور بسیار تهاجمی بسیار بیشتر از سلولهای یک تومور با حداقل تهاجم به تیروئید طبیعی گسترش یافتهاند. در برخی موارد، گسترش سلول های تومور به داخل غده تیروئید طبیعی بدون میکروسکوپ در طول دوره قابل مشاهده است معاینه ناخالص.
اندازه تومور
این اندازه تومور است که بر حسب سانتی متر (سانتی متر) اندازه گیری می شود. تومور معمولاً در سه بعد اندازه گیری می شود اما تنها بزرگترین بعد در گزارش شما شرح داده شده است. به عنوان مثال ، اگر اندازه تومور 4.0 سانتی متر در 2.0 سانتی متر در 1.5 سانتی متر باشد ، گزارش شما تومور را 4.0 سانتی متر توصیف می کند. اندازه تومور نقش مهمی در تعیین مرحله پاتولوژیک تومور برای کارسینوم فولیکولار دارد (مرحله آسیب شناسی را در زیر ببینید).
آنژیواینواژن (تهاجم عروقی) چیست؟
رگ های خونی خون را به سراسر بدن منتقل می کنند. سلول های توموری که وارد عروق خونی می شوند قادرند به قسمت های دور بدن مانند ریه ها و استخوان ها گسترش یابند. حرکت سلول های تومور به قسمت دیگری از بدن نامیده می شود متاستاز. کارسینوم فولیکولار نسبت به سایر انواع سرطان تیروئید احتمال آنژیو تهاجم بیشتری دارد.
سلول های توموری که در داخل یک رگ خونی دیده می شوند، آنژیو تهاجم (تهاجم عروقی) نامیده می شود. اگر آنژیو تهاجم دیده شود، پاتولوژیست شما تعداد عروق حاوی سلول های تومور را شمارش می کند.
گزارش شما در صورتی که هیچ سلول سرطانی در داخل رگ خونی دیده نشود، آنژیو تهاجم منفی، اگر کمتر از 4 رگ خونی با سلولهای سرطانی وجود داشته باشد، مثبت و کانونی، و اگر 4 یا بیشتر رگ خونی با سلولهای سرطانی وجود داشته باشد، مثبت و منتشر میشود.
تهاجم لنفاوی چیست؟
لنفاوی عروق نازک کوچکی هستند که راهی برای خروج مایعات و سلول ها از بافت فراهم می کنند. لنفاوی در سراسر بدن یافت می شود. سلول های توموری که وارد عروق لنفاوی می شوند ، به ویژه در سایر نقاط بدن گسترش می یابند گره های لنفاوی.
سلول های توموری که در داخل رگ لنفاوی دیده می شوند ، حمله لنفاوی نامیده می شود. آسیب شناس شما بافت شما را از نظر تهاجم لنفاوی با دقت بررسی می کند. در صورت مشاهده تهاجم لنفاوی ، مثبت نامیده می شود. اگر تهاجم لنفاوی دیده نشود ، منفی نامیده می شود. سرطان فولیکولار کمتر از سایر انواع سرطان تیروئید به غدد لنفاوی سرایت می کند.
اکستنشن خارج تیروئید چیست؟
ترویج خارج تیروئید حرکت سلولهای تومور از غده تیروئید به بافتهای اطراف است. سلول های توموری که به اندازه کافی از غده تیروئید حرکت می کنند ممکن است با ساختارهای اضافی مانند ماهیچه ها ، مری یا نای در تماس باشند.
دو نوع اکستنشن خارج تیروئیدی وجود دارد:
- میکروسکوپی - سلولهای توموری خارج از غده تیروئید تنها پس از بررسی تومور در زیر میکروسکوپ یافت شدند.
- ماکروسکوپی (ناخالص) - تومور را می توان بدون استفاده از میکروسکوپ در بافت های اطراف مشاهده کرد. این نوع اکستنشن خارج تیروئید ممکن است توسط جراح شما در زمان جراحی یا توسط دستیار آسیب شناس که معاینه ناخالص بافت ارسالی به آسیب شناسی را انجام می دهد ، مشاهده شود.
فرمت غده تیروئید ماکروسکوپی (ناخالص) مهم است زیرا مرحله تومور را افزایش می دهد (به مرحله آسیب شناسی در زیر مراجعه کنید) و با وضعیت بدتری همراه است پیش بینی. در مقابل، اکستنشن خارج تیروئیدی میکروسکوپی مرحله تومور را تغییر نمی دهد و با پیش آگهی بدتری همراه نیست.
حاشیه چیست؟
الف حاشیه بافتی است که باید توسط جراح بریده شود تا غده تیروئید از بدن شما خارج شود. حاشیه زمانی مثبت تلقی می شود که سلول های سرطانی در لبه بافت برش وجود داشته باشد. حاشیه منفی به این معنی است که هیچ سلول سرطانی در لبه بریده شده بافت مشاهده نشده است.

آیا سلول های سرطانی به غدد لنفاوی گسترش یافته اند؟
گره های لنفاوی اندام های ایمنی کوچکی هستند که در سراسر بدن قرار دارند. سلول های تومور می توانند از تیروئید به غدد لنفاوی از طریق مجاری لنفاوی واقع در داخل و اطراف تومور حرکت کنند (حمله لنفاوی را در بالا ببینید). حرکت سلولهای توموری از تیروئید به غدد لنفاوی نامیده می شود متاستازبه سرطان فولیکولار کمتر از سایر انواع سرطان تیروئید به غدد لنفاوی سرایت می کند.
غدد لنفاوی از گردن گاهی اوقات همزمان با تیروئید در روشی که کالبد شکافی گردن نامیده می شود برداشته می شود. غدد لنفاوی برداشته شده معمولاً از نواحی مختلف گردن می آیند و به هر ناحیه یک سطح می گویند. سطوح گردن از 1 تا 7 شماره گذاری شده است. گزارش آسیب شناسی شما اغلب تعداد غدد لنفاوی را در هر سطحی که برای معاینه ارسال شده اند ، توصیف می کند. به غدد لنفاوی در همان سمت تومور ، طرف مقابل گفته می شود در حالی که در طرف مقابل تومور طرف مقابل نامیده می شود.
پاتولوژیست شما هر گره لنفاوی را از نظر وجود سلول های توموری با دقت بررسی می کند. غدد لنفاوی حاوی سلول های توموری اغلب مثبت و آنهایی که فاقد هر گونه سلول سرطانی هستند منفی نامیده می شوند. اکثر گزارشات شامل تعداد کل غدد لنفاوی مورد بررسی و تعداد ، در صورت وجود ، حاوی سلول های سرطانی است.

رسوب تومور چیست؟
گروهی از سلولهای سرطانی درون غدد لنفاوی a نامیده می شود رسوب توموربه در صورت یافتن رسوب تومور ، آسیب شناس شما رسوب را اندازه گیری می کند و بزرگترین رسوب تومور کشف شده در گزارش شما شرح داده می شود.
اکستنشن خارج گرهی (ENE) چیست؟
معرفی گره های لنفاوی توسط یک لایه نازک از بافت به نام کپسول احاطه شده اند. اکسترانودال اکستنشن (ENE) به این معنی است که سلول های تومور از طریق کپسول شکسته شده و به بافتی که غدد لنفاوی را احاطه کرده است ، گسترش یافته اند.
مرحله پاتولوژیک (pTNM) برای کارسینوم تیروئید فولیکولی چگونه تعیین می شود؟
مرحله پاتولوژیک کارسینوم تیروئید فولیکولی بر اساس سیستم مرحله بندی TNM است، یک سیستم شناخته شده بین المللی که در ابتدا توسط کمیته مشترک سرطان در آمریکابه این سیستم از اطلاعات اولیه استفاده می کند تومور (T) ، گره های لنفاوی (N) ، و از راه دور متاستاتیک بیماری (M) برای تعیین مرحله آسیب شناسی کامل (pTNM). آسیب شناس شما بافت ارسالی را بررسی کرده و به هر قسمت یک شماره می دهد. به طور کلی ، تعداد بیشتر به معنی بیماری پیشرفته تر و بدتر است پیش بینی.
مرحله تومور (pT) برای کارسینوم تیروئید فولیکولی
کارسینوم فولیکولی تیروئید بر اساس اندازه تومور و وجود سلول های تومور در خارج از تیروئید یک مرحله تومور بین 1 تا 4 داده می شود (به اکستنشن خارج تیروئید در بالا مراجعه کنید).
- T1 - تومور کمتر یا مساوی 2 سانتی متر است و سلول های سرطانی به غده تیروئید فراتر نمی روند.
- T2 - تومور بزرگتر از 2 سانتی متر اما کمتر یا مساوی 4 سانتی متر است و سلول های سرطانی از غده تیروئید فراتر نمی روند.
- T3 - تومور بزرگتر از 4 سانتی متر است OR سلولهای سرطانی به عضلات خارج از غده تیروئید گسترش می یابد.
- T4 - سلولهای سرطانی به ساختارها یا اندامهای خارج از غده تیروئید از جمله نای ، حنجره یا مری گسترش می یابد.
مرحله گرهی (pN) برای کارسینوم تیروئید فولیکولی
کارسینوم فولیکولی تیروئید بر اساس وجود یا عدم وجود سلول های تومور در یک مرحله گرهی 0 یا 1 داده می شود. گره لنفاوی و محل غدد لنفاوی درگیر.
- N0 - هیچ سلول توموری در هیچ یک از غدد لنفاوی مورد بررسی یافت نشد.
- N1a - سلولهای تومور در یک یا چند غدد لنفاوی از سطوح 6 یا 7 یافت شدند.
- N1b - سلولهای تومور در یک یا چند غدد لنفاوی از سطوح 1 تا 5 یافت شدند.
- NX - هیچ غدد لنفاوی برای معاینه به پاتولوژی ارسال نشد.
مرحله متاستاتیک (pM) برای کارسینوم تیروئید فولیکولی
کارسینوم فولیکولی تیروئید یک مرحله متاستاتیک 0 یا 1 بر اساس حضور سلول های تومور در یک مکان دور از بدن (به عنوان مثال ریه) داده می شود. مرحله متاستاتیک را تنها در صورتی می توان تعیین کرد که بافتی از یک محل دور برای بررسی پاتولوژیک ارسال شود. از آنجایی که این بافت به ندرت ارسال می شود، مرحله متاستاتیک را نمی توان تعیین کرد و به عنوان MX درج می شود.


