par Jason Wasserman MD PhD FRCPC
15 juillet 2022
Qu'est-ce que le carcinome folliculaire mini-invasif de la thyroïde ?
Le carcinome folliculaire mini-invasif de la thyroïde est un type de cancer de la thyroïde. La tumeur est séparée de la normale glande thyroïde par une fine bande de tissu appelée capsule tumorale. Dans une tumeur «mini-invasive», des groupes de cellules cancéreuses ont traversé la capsule tumorale et se sont propagés dans la glande thyroïde normale environnante.
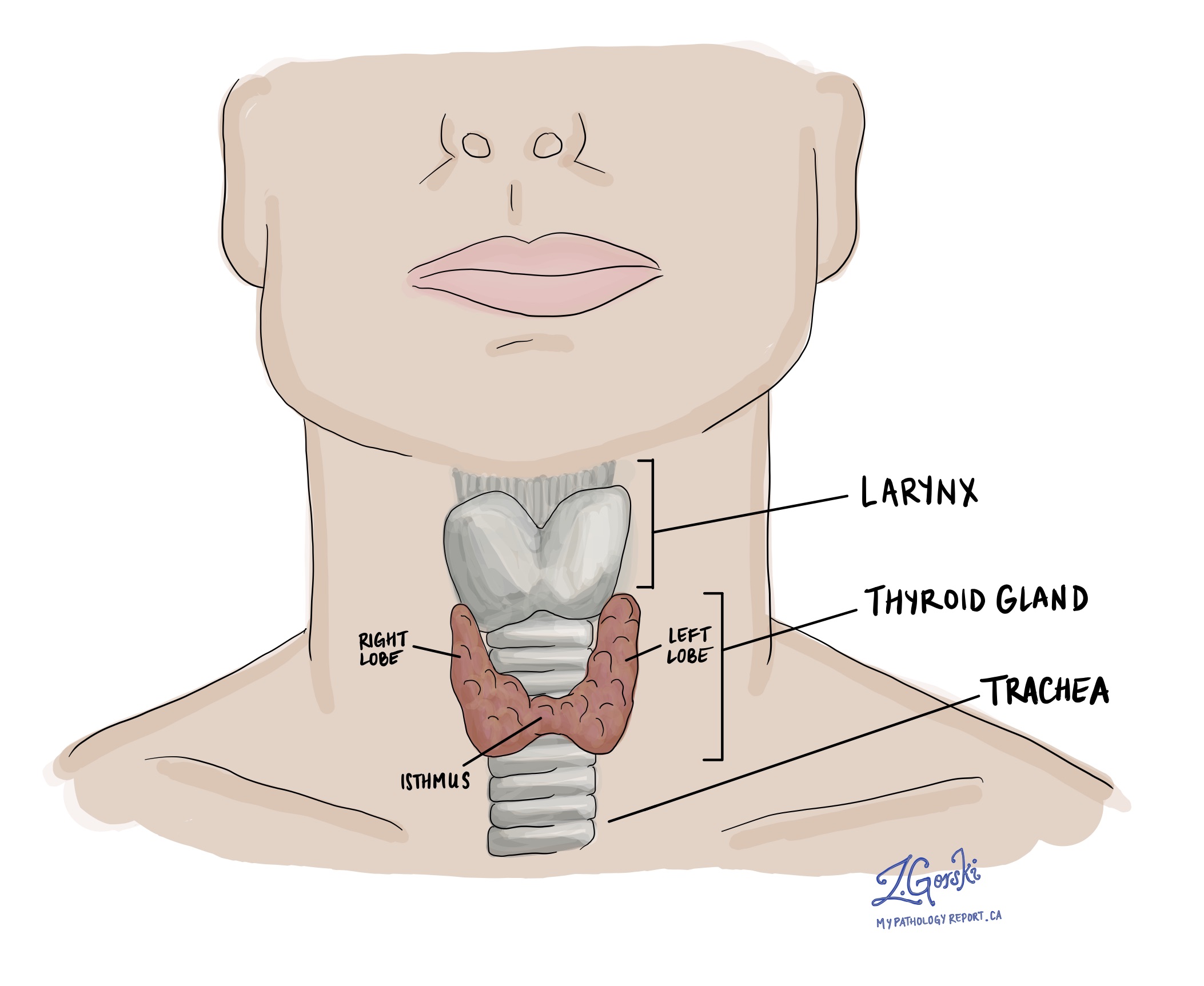
Comment diagnostique-t-on le carcinome folliculaire thyroïdien mini-invasif ?
Le diagnostic de carcinome folliculaire thyroïdien mini-invasif ne peut être posé qu'après l'ablation de la totalité de la tumeur et son envoi à un pathologiste pour examen. Cela implique généralement l'ablation chirurgicale d'un lobe de la glande thyroïde, bien que parfois toute la glande thyroïde soit retirée. La tumeur doit être enlevée parce que l'ensemble capsule tumorale doit être examiné au microscope pour rechercher une invasion de la capsule tumorale. L'invasion de la capsule tumorale signifie que les cellules cancéreuses ont traversé la capsule tumorale et se sont propagées dans la glande thyroïde normale environnante. UN adénome folliculaire est un type de tumeur thyroïdienne non cancéreuse qui ressemble beaucoup au carcinome folliculaire mini-invasif. Cependant, contrairement au carcinome folliculaire mini-invasif, les cellules tumorales d'un adénome folliculaire n'ont pas traversé la capsule et se sont propagées dans la glande thyroïde environnante.

Qu'est-ce qui rend un carcinome folliculaire de la thyroïde peu invasif ?
Le carcinome folliculaire de la thyroïde est appelé "mini-invasif" lorsque seules certaines des cellules cancéreuses ont traversé le capsule tumorale et se propager dans la glande thyroïde normale environnante. Ceci est différent d'un type apparenté de cancer appelé carcinome folliculaire thyroïdien largement invasif où très peu ou pas de capsule tumorale est visible et où la plupart des cellules cancéreuses se sont propagées dans la glande thyroïde normale environnante.
Pourquoi la taille de la tumeur est-elle importante ?
Une fois toute la tumeur retirée, elle sera mesurée et la taille de la tumeur sera incluse dans votre rapport de pathologie. La taille de la tumeur est importante car elle est utilisée pour déterminer le stade pathologique de la tumeur (pT) et parce que les tumeurs plus grosses sont plus susceptibles de se propager à d'autres parties du corps.
Qu'est-ce que l'angioinvasion (invasion vasculaire) ?
L'angioinvasion (invasion vasculaire) signifie que des cellules cancéreuses ont été observées à l'intérieur d'un vaisseau sanguin. Afin de poser le diagnostic de carcinome folliculaire thyroïdien mini-invasif, votre pathologiste ne doit pas voir d'angioinvasion (invasion vasculaire). Si une angioinvasion (invasion vasculaire) est observée, la tumeur doit être diagnostiquée comme carcinome folliculaire thyroïdien angio-invasif encapsulé.
Qu'est-ce que l'invasion lymphatique ?
L'invasion lymphatique signifie que des cellules cancéreuses ont été vues à l'intérieur d'un vaisseau lymphatique. Les vaisseaux lymphatiques sont de petits canaux minces qui permettent aux déchets, aux liquides supplémentaires et aux cellules de quitter un tissu. Les lymphatiques se trouvent dans tout le corps. L'invasion lymphatique est importante car elle augmente le risque que des cellules cancéreuses soient trouvées dans un ganglion lymphatique. L'invasion lymphatique n'est pas couramment observée dans le carcinome folliculaire thyroïdien mini-invasif.
Qu'est-ce que l'extension extrathyroïdienne ?
L'extension extrathyroïdienne signifie que les cellules cancéreuses se sont propagées au-delà de la glande thyroïde et dans les tissus environnants. Les cellules cancéreuses qui se déplacent suffisamment loin de la glande thyroïde peuvent entrer en contact avec d'autres organes tels que les muscles, l'œsophage ou la trachée.
Il existe deux types d'extension extrathyroïdienne :
- Microscopique – Les cellules cancéreuses à l'extérieur de la glande thyroïde n'ont été trouvées qu'après examen de la tumeur au microscope.
- Macroscopique (brut) – On peut voir la tumeur se développer dans les tissus environnants sans l'utilisation d'un microscope. Ce type d'extension extrathyroïdienne peut être vu par votre chirurgien au moment de la chirurgie ou par l'assistant du pathologiste effectuant l'examen macroscopique du tissu envoyé en pathologie.
L'extension extrathyroïdienne macroscopique (grossière) est importante car elle augmente le stade tumoral pathologique (pT) et est associée à une aggravation pronostic. En revanche, l'extension extrathyroïdienne microscopique ne modifie pas le stade tumoral et n'est pas associée à un pronostic plus défavorable.
Qu'est-ce qu'une marge?
Un marge est tout tissu qui doit être coupé par le chirurgien afin de retirer la glande thyroïde de votre corps. Une marge est considérée comme positive lorsqu'il y a des cellules cancéreuses au bord même du tissu coupé. Une marge négative signifie qu'aucune cellule cancéreuse n'a été observée sur le bord coupé du tissu.

Les cellules cancéreuses se sont-elles propagées aux ganglions lymphatiques ?
Ganglions sont de petits organes immunitaires situés dans tout le corps. Les cellules cancéreuses peuvent voyager de la thyroïde à un ganglion lymphatique par des canaux lymphatiques situés dans et autour de la tumeur (voir Invasion lymphatique ci-dessus). Le mouvement des cellules cancéreuses de la thyroïde vers un ganglion lymphatique est appelé métastase. Le carcinome folliculaire mini-invasif est moins susceptible que les autres types de cancer de la thyroïde de se propager aux ganglions lymphatiques.
Les ganglions lymphatiques du cou sont parfois retirés en même temps que la thyroïde lors d'une procédure appelée dissection du cou. Les ganglions lymphatiques retirés proviennent généralement de différentes zones du cou et chaque zone est appelée un niveau. Les niveaux dans le cou sont numérotés de 1 à 7. Votre rapport de pathologie décrira souvent le nombre de ganglions lymphatiques observés dans chaque niveau envoyé pour examen. Les ganglions lymphatiques du même côté que la tumeur sont appelés ipsilatéraux tandis que ceux du côté opposé de la tumeur sont appelés controlatéraux.
Votre pathologiste examinera soigneusement chaque ganglion lymphatique à la recherche de cellules cancéreuses. Les ganglions lymphatiques qui contiennent des cellules cancéreuses sont souvent appelés positifs tandis que ceux qui ne contiennent aucune cellule cancéreuse sont appelés négatifs. La plupart des rapports incluent le nombre total de ganglions lymphatiques examinés et le nombre, le cas échéant, qui contiennent des cellules cancéreuses.

Qu'est-ce qu'un dépôt tumoral ?
Un groupe de cellules cancéreuses à l'intérieur d'un ganglion lymphatique est appelé un dépôt tumoral. Si un dépôt tumoral est trouvé, votre pathologiste mesurera le dépôt et le plus gros dépôt tumoral trouvé sera généralement décrit dans votre rapport.
Qu'est-ce que l'extension extranodale (ENE) ?
Tous ganglions lymphatiques sont entourés d'une fine couche de tissu appelée capsule. L'extension extranodale (ENE) signifie que les cellules cancéreuses ont traversé la capsule et se sont propagées dans le tissu qui entoure le ganglion lymphatique.
Comment le stade pathologique (pTNM) du carcinome folliculaire thyroïdien mini-invasif est-il déterminé ?
Le stade pathologique du carcinome folliculaire thyroïdien mini-invasif est basé sur le système de stadification TNM, un système internationalement reconnu créé à l'origine par le Comité mixte américain sur le cancer. Ce système utilise des informations sur le principal tumeur (T), ganglions lymphatiques (N) et distant métastatique maladie (M) pour déterminer le stade pathologique complet (pTNM). Votre pathologiste examinera le tissu soumis et attribuera un numéro à chaque partie. En général, un nombre plus élevé signifie une maladie plus avancée et une pire pronostic.
Stade tumoral (pT) pour le carcinome folliculaire thyroïdien mini-invasif
Le carcinome folliculaire thyroïdien mini-invasif se voit attribuer un stade tumoral compris entre 1 et 4 en fonction de la taille de la tumeur et de la présence de cellules cancéreuses à l'extérieur de la thyroïde.
- T1 – La tumeur est inférieure ou égale à 2 cm et les cellules cancéreuses ne s'étendent pas au-delà de la glande thyroïde.
- T2 – La tumeur est supérieure à 2 cm mais inférieure ou égale à 4 cm et les cellules cancéreuses ne s'étendent pas au-delà de la glande thyroïde.
- T3 – La tumeur est supérieure à 4 cm OR les cellules cancéreuses s'étendent dans les muscles à l'extérieur de la glande thyroïde.
- T4 – Les cellules cancéreuses s'étendent à des structures ou à des organes situés à l'extérieur de la glande thyroïde, notamment la trachée, le larynx ou l'œsophage.
Stade nodal (pN) pour le carcinome folliculaire thyroïdien mini-invasif
Le carcinome folliculaire thyroïdien mini-invasif reçoit un stade nodal de 0 ou 1 en fonction de la présence ou de l'absence de cellules cancéreuses dans un ganglion lymphatique et l'emplacement des ganglions lymphatiques impliqués.
- N0 – Aucune cellule cancéreuse n'a été trouvée dans aucun des ganglions lymphatiques examinés.
- N1a – Des cellules cancéreuses ont été trouvées dans un ou plusieurs ganglions lymphatiques des niveaux 6 ou 7.
- N1b – Des cellules cancéreuses ont été trouvées dans un ou plusieurs ganglions lymphatiques des niveaux 1 à 5.
- NX – Aucun ganglion lymphatique n'a été envoyé en pathologie pour examen.
Stade métastatique (pM) pour le carcinome folliculaire thyroïdien mini-invasif
Le carcinome folliculaire thyroïdien mini-invasif se voit attribuer un stade métastatique de 0 ou 1 en fonction de la présence de cellules tumorales à un site distant du corps (par exemple les poumons). Le stade métastatique ne peut être déterminé que si des tissus provenant d'un site distant sont envoyés pour examen pathologique. Parce que ce tissu est rarement envoyé, le stade métastatique ne peut pas être déterminé et est répertorié comme MX.


