írta: Jason Wasserman MD, PhD FRCPC
Március 22, 2023
Mi az a jól differenciált neuroendokrin daganat a gyomorban?
A jól differenciált neuroendokrin daganat (NET) a gyomorban egyfajta rák, amely speciális neuroendokrin sejtek. Ezeket a daganatokat három fokozatra osztják (1-től 3-ig), ahol a magasabb fokú daganatok agresszívebb viselkedéssel és összességében rosszabbul járnak. prognózis.
A gyomor jól differenciált neuroendokrin daganata a rák egyik fajtája?
Igen. A jól differenciált NET a rák egy fajtája, amelyből áll neuroendokrin sejtek.
Egy jól differenciált neuroendokrin daganat rosszindulatú?
Igen. Minden jól megkülönböztethető NET az gonosz (rákos) daganatok, amelyek képesek Áttéteket (terjed) a test más részeire.
Milyen tünetei vannak a jól differenciált neuroendokrin daganatnak a gyomorban?
A legtöbb jól differenciált NET a gyomorban nem okoz tüneteket, és a daganatot csak akkor találják meg, ha a páciens gyomorvizsgálaton esik át, amelyet endoszkópiának neveznek. Néhány ilyen daganatos betegnél korábban krónikus atrófiás gyomorhurutot diagnosztizáltak, egy olyan autoimmun állapotot, amely károsítja a gyomor belsejében lévő sejteket. A ritka szerotonintermelő daganatok olyan tüneteket okozhatnak, mint kipirulás, hasmenés és légszomj.
Mi okozza a jól differenciált neuroendokrin daganatot a gyomorban?
Azoknál az embereknél, akiknél autoimmun gyomorbetegséget, úgynevezett krónikus atrófiás gastritist diagnosztizáltak, vagy akiknél az 1-es típusú többszörös endokrin neoplasia (MEN1) genetikai szindrómája van, nagyobb a kockázata annak, hogy jól differenciált NET-ek alakulnak ki a gyomorban. Sok ember számára azonban, akik jól differenciált NET-t fejlesztenek ki, nem azonosítanak konkrét okot.
Hogyan diagnosztizálják a patológusok egy jól differenciált neuroendokrin daganatot a gyomorban?
A jól differenciált NET diagnózisát általában a daganat egy kis darabjának eltávolítása után állítják fel, az úgynevezett a biopszia. A szövetet patológushoz küldik mikroszkópos vizsgálatra. A diagnózis felállítható azután is, hogy a teljes daganatot eltávolítják egy nagyobb műtéti eljárással, az úgynevezett a kivágás.
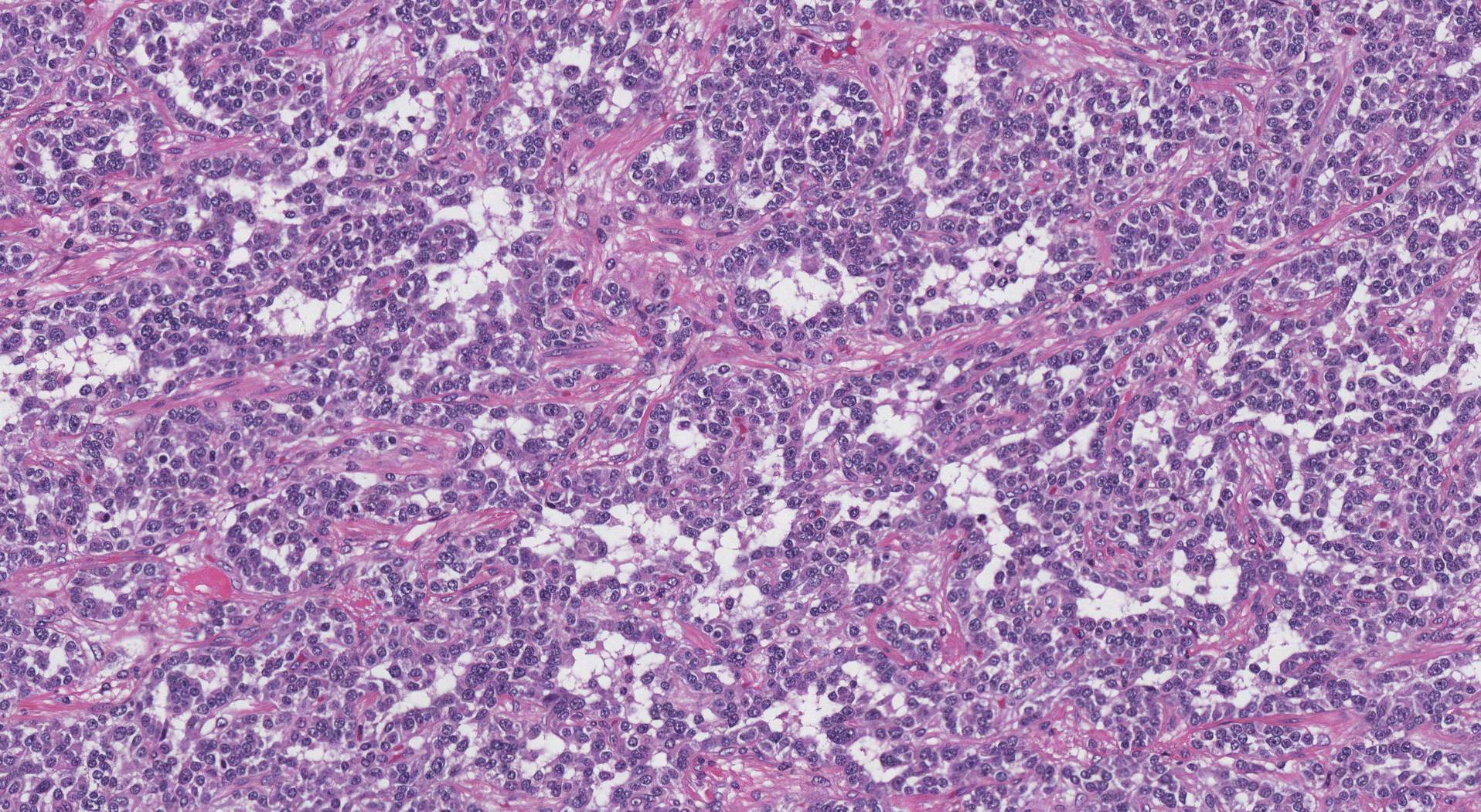
Hogyan néz ki mikroszkóp alatt egy jól differenciált neuroendokrin daganat?
Mikroszkóp alatt vizsgálva a daganat speciális neuroendokrin sejtek amelyek különféle növekedési mintákat mutathatnak, beleértve a beágyazott, trabekuláris, pszeudomirigyes, pszeudoacináris és szilárd növekedési mintákat. A tumorban lévő sejtek általában nagyon hasonló megjelenésűek, amelyeket a patológusok monomorfnak vagy monotonnak neveznek. A genetikai anyag ill kromatin belül atommag gyakran kis pöttyökként jelenik meg, amelyeket a patológusok „sónak és borsnak” neveznek.
Milyen egyéb vizsgálatokat végeznek a jól differenciált neuroendokrin daganat diagnózisának megerősítésére?
Egy speciális teszt ún immunhisztokémia elvégezhető a diagnózis megerősítésére. Ez a teszt lehetővé teszi a patológusok számára, hogy jobban megértsék a sejteket az általuk termelt fehérjék alapján. A jól differenciált NET sejtjei általában két fehérjét termelnek: szinaptofizin és kromogranin. Mindkét fehérjét a neuroendokrin differenciálódás markerének tekintik, mivel a neuroendokrin sejtek. A patológusok pozitívnak vagy reaktívnak írják le a fehérjét termelő tumorsejteket. Azokat, amelyek nem termelik a fehérjét, negatívnak vagy nem reaktívnak nevezzük.
Mi a WHO minősítés és miért fontos a jól differenciált neuroendokrin gyomordaganat szempontjából?
A gyomorban jól differenciált NET-eket három fokozatra osztják (1-től 3-ig). A fokozat azért fontos, mert a magasabb fokozatú (2. és 3. fokozatú) daganatok nagyobb valószínűséggel terjednek át a test más részeire. A fokozatot csak azután lehet meghatározni, hogy a daganatot a patológus mikroszkóp alatt megvizsgálta.
A patológusok úgy határozzák meg a fokozatot, hogy megmérik azoknak a daganatsejteknek a számát, amelyek osztódás alatt állnak, hogy új daganatsejteket hozzanak létre. Ezeket a sejteket ún mitotikus figurák és az úgynevezett folyamaton mennek keresztül mitózis. A mitotikus sebesség az osztódó sejtek száma, amely akkor látható, amikor a daganatot nagy nagyítással mikroszkóppal vizsgálják (a patológusok ezt „nagy teljesítményű mezőnek” vagy „HPF-nek” nevezik).
A patológusa egy ún immunhisztokémia mert Ki-67 hogy kiemeljük az osztódásra képes sejteket. A Ki-67 index (vagy proliferációs index) a Ki-67-et termelő daganatsejtek százalékos aránya. A jól differenciált NET-ek proliferációs indexe 1% és 20% feletti tartományban mozoghat.
Patológusa a mitózis sebességét és/vagy a Ki-67 indexet használja a fokozat meghatározásához a következők szerint:
- 1. osztály (G1) – Ezeknek a daganatoknak a mitotikus rátája kevesebb, mint 2, vagy a Ki-67 indexe kevesebb, mint 3%.
- Grade 2 (G2) – Ezeknek a daganatoknak a mitotikus aránya 2 és 20 között van, vagy a Ki-67 indexe 3% és 20% közötti.
- 3. osztály (G3) – Ezeknek a daganatoknak a mitotikus rátája nagyobb, mint 20, vagy a Ki-67 indexe nagyobb, mint 20%.
Mit jelent az invázió és miért fontos?
A patológusok ezt a szót használják invázió a daganatsejtek gyomor belsejéből a környező szövetekbe való terjedésének leírására. Úgy gondolják, hogy minden jól megkülönböztethető NET onnan indul ki neuroendokrin sejtek általában megtalálható a nyálmirigyek a gyomor belső felületén. A mirigyek egy vékony szövetréteg részei, az úgynevezett nyálkahártya. A nyálkahártya alatti szövetrétegek közé tartozik a submucosa, a muscularis propria, a subserosalis zsírszövet és a serosa. Ahogy a daganat nő, a sejtek átterjedhetnek ezekbe a rétegekbe. Végül a daganatsejtek áttörhetik a gyomor külső felületét, és közvetlenül a közeli szervekbe és szövetekbe terjedhetnek.
Az invázió mértéke az invázió legmélyebb pontja, és csak a daganat patológus általi mikroszkópos vizsgálata után mérhető. Az invázió mértéke azért fontos, mert azok a daganatok, amelyek mélyebben behatolnak a gyomor falába, nagyobb valószínűséggel terjednek át a test más részeire. Az invázió mértékét a patológiás tumor stádiumának (pT) meghatározására is használják.
Mi az a perineurális invázió és miért fontos?
A perineurális invázió egy olyan kifejezés, amelyet a patológusok az ideghez vagy az ideg belsejében kapcsolódó rákos sejtek leírására használnak. Hasonló kifejezést, az intraneurális inváziót használják az idegben lévő rákos sejtek leírására. Az idegek olyanok, mint a hosszú vezetékek, amelyek neuronoknak nevezett sejtcsoportokból állnak. Az idegek az egész testben megtalálhatók, és felelősek az információk (például hőmérséklet, nyomás és fájdalom) elküldéséért a test és az agy között. A perineurális invázió azért fontos, mert a rákos sejtek az ideg segítségével átterjedhetnek a környező szervekbe és szövetekbe. Ez növeli annak kockázatát, hogy a daganat a műtét után újranövekszik. Ha perineurális inváziót észlel, az szerepelni fog a jelentésében.

Mi a limfovaszkuláris invázió és miért fontos?
A limfovaszkuláris invázió azt jelenti, hogy a rákos sejteket véredényben vagy nyirokerekben láttak. A vérerek hosszú, vékony csövek, amelyek vért szállítanak a testben. A nyirokerek hasonlóak a kis erekhez, kivéve, hogy vér helyett nyirok nevű folyadékot szállítanak. A nyirokerek kis immunszervekkel, úgynevezett nyirokcsomók amelyek az egész testben megtalálhatók. A limfovaszkuláris invázió azért fontos, mert a rákos sejtek a vérerek vagy a nyirokerek segítségével átterjedhetnek a test más részeire, például a nyirokcsomókba vagy a tüdőbe. Ha limfovaszkuláris inváziót észlel, az szerepelni fog a jelentésében.

.
Mi az az árrés, és miért fontosak az árrés?
A patológiában a margó a szövet széle, amelyet elvágnak, amikor a daganatot eltávolítják a testből. A patológiai jelentésben leírt margók nagyon fontosak, mert ezek jelzik, hogy a teljes daganatot eltávolították-e, vagy a daganat egy része hátramaradt. Az árrés állapota határozza meg, hogy milyen (ha van ilyen) további kezelésre szüksége.
A legtöbb patológiai jelentés csak a szegélyeket írja le az úgynevezett sebészeti beavatkozás után kivágás or kivágás a teljes daganat eltávolítása céljából végezték el. Emiatt a margókat általában nem írják le az a. nevű eljárás után biopszia csak a daganat egy részének eltávolítása céljából történik. A patológiai jelentésben leírt szegélyek száma az eltávolított szövetek típusától és a daganat helyétől függ. A perem mérete (a normál szövet mennyisége a daganat és a vágott él között) az eltávolítandó daganat típusától és a daganat elhelyezkedésétől is függ.
A patológusok gondosan megvizsgálják a szegélyeket, hogy daganatos sejteket keressenek a szövet vágott szélén. Ha daganatsejtek láthatók a szövet vágott szélén, a margót pozitívnak írják le. Ha a szövet vágott szélén nem láthatók tumorsejtek, a margót negatívnak írják le. Még ha az összes margó negatív is, egyes patológiai jelentések a szövet vágott széléhez legközelebb eső tumorsejtek mérését is tartalmazzák.
A pozitív (vagy nagyon közeli) margó azért fontos, mert ez azt jelenti, hogy daganatsejtek maradhattak a szervezetben, amikor a daganatot műtéti úton eltávolították. Emiatt azoknak a betegeknek, akiknek pozitív margója van, újabb műtétet javasolhatnak a daganat többi részének eltávolítására vagy sugárkezelést a pozitív margójú testrészre. A további kezelésre vonatkozó döntés és a kínált kezelési lehetőségek típusa számos tényezőtől függ, beleértve az eltávolított daganat típusát és az érintett test területét.

Megvizsgálták a nyirokcsomókat, és tartalmaztak-e rákos sejteket?
Nyirokcsomók kisméretű immunszervek, amelyek az egész testben megtalálhatók. A rákos sejtek a daganatból a nyirokcsomókba terjedhetnek kis ereken, úgynevezett nyirokereken keresztül. Az acinus sejtes karcinóma rákos sejtjei jellemzően nem terjednek át a nyirokcsomókba, ezért a nyirokcsomókat nem mindig távolítják el a daganattal egy időben. A nyirokcsomók eltávolításakor azonban mikroszkóp alatt megvizsgálják azokat, és az eredményeket a jelentésben ismertetjük.

A rákos sejtek általában először a daganathoz közeli nyirokcsomókba terjednek, bár a daganattól távol eső nyirokcsomók is érintettek lehetnek. Emiatt az első eltávolított nyirokcsomók általában a daganat közelében vannak. A daganattól távolabb eső nyirokcsomókat jellemzően csak akkor távolítják el, ha megnagyobbodtak, és nagy a klinikai gyanú, hogy rákos sejtek lehetnek a nyirokcsomóban. A legtöbb jelentés tartalmazza a vizsgált nyirokcsomók teljes számát, azt, hogy a szervezetben hol találták meg a nyirokcsomókat, valamint a rákos sejteket tartalmazó (ha van ilyen) számát. Ha rákos sejteket észleltek egy nyirokcsomóban, akkor a rákos sejtek legnagyobb csoportjának méretét is figyelembe veszik (amelyet gyakran „fókusznak” vagy „lerakódásnak” neveznek).
A nyirokcsomók vizsgálata két okból is fontos. Először is, ezt az információt a patológiás csomóponti stádium (pN) meghatározására használják. Másodszor, ha rákos sejteket találunk egy nyirokcsomóban, megnő annak a kockázata, hogy a jövőben rákos sejteket találnak a test más részein is. Ennek eredményeként orvosa felhasználja ezeket az információkat, amikor eldönti, hogy szükség van-e további kezelésre, például kemoterápiára, sugárterápiára vagy immunterápiára.
Mit jelent, ha egy nyirokcsomót pozitívnak írnak le?
A patológusok gyakran használják a „pozitív” kifejezést a rákos sejteket tartalmazó nyirokcsomók leírására. Például egy rákos sejteket tartalmazó nyirokcsomót „rosszindulatú daganatra pozitívnak” nevezhetünk.
Mit jelent, ha egy nyirokcsomót negatívnak írnak le?
A patológusok gyakran használják a „negatív” kifejezést olyan nyirokcsomók leírására, amelyek nem tartalmaznak rákos sejteket. Például egy nyirokcsomót, amely nem tartalmaz rákos sejteket, „negatívnak” nevezhetjük.
Mi a patológiás stádiuma egy jól differenciált neuroendokrin daganatnak a gyomorban?
A jól differenciált NET kóros stádiuma a TNM staging rendszeren alapul, amely egy nemzetközileg elismert rendszer, amelyet eredetileg a Amerikai rákellenes vegyes bizottság (AJCC). Ez a rendszer az elsődleges daganatra (T) vonatkozó információkat használ, nyirokcsomók (N), és távoli metasztatikus betegség (M) a teljes kóros stádium (pTNM) meghatározásához. Patológusa megvizsgálja a beküldött szövetet, és minden résznek számot ad. Általában a magasabb szám előrehaladottabb és rosszabb betegséget jelent prognózis. A kóros stádiumot csak a daganat nagy részének vagy egészének eltávolítása után írja le a jelentésben.
Tumor stádium (pT) jól differenciált neuroendokrin daganathoz
Ezeknek a daganatoknak 1 és 4 közötti tumorstádiumot adnak a daganat méretétől és attól függően, hogy a daganatsejtek milyen mértékben terjedtek el a gyomor falába vagy a környező szövetekbe.
- T1 – A daganat behatol a lamina propriába vagy a nyálkahártya alá, és mérete legfeljebb 1.0 cm.
- T2 – A daganat az 1 cm-nél nagyobb méretű muscularis propriát támadja meg
- T3 – A daganat a muscularis proprián keresztül behatol a subserosalis szövetbe anélkül, hogy áthaladna a fedő szerózán.
- T4 – A daganat behatol a szérumba vagy más szervekbe vagy szomszédos struktúrákba
Nodális stádium (pN) jól differenciált neuroendokrin daganat esetén
Ezek a daganatok 0 vagy 1 csomóponti stádiumot kapnak a tumorsejtek jelenléte vagy hiánya alapján a nyirokcsomó.
- N0 – A vizsgált nyirokcsomók egyikében sem látható daganatos sejt.
- N1 – Legalább egy nyirokcsomóban daganatsejtek láthatók.
- NX – Nem küldtek nyirokcsomót patológiai vizsgálatra.
Metasztatikus stádium (pM) jól differenciált neuroendokrin daganat esetén
Egy jól differenciált neuroendokrin daganat 0 vagy 1 metasztatikus stádiumot kap, attól függően, hogy a szervezet távoli helyén (például a májban) vannak-e daganatsejtek. A metasztatikus stádium csak akkor rendelhető hozzá, ha egy távoli helyről származó szövetet patológiai vizsgálatra bocsátanak. Mivel ez a szövet ritkán van jelen, a metasztatikus stádium nem határozható meg, és MX-ként szerepel.


