írta: Jason Wasserman MD, PhD FRCPC
9. szeptember 2023.
Mi az endometrium endometrioid adenokarcinóma?
Az endometrium endometrioid adenokarcinóma a rák egy fajtája, amely a méh endometriumnak nevezett részében kezdődik. Ez az endometriumrák leggyakoribb típusa a felnőtt nők körében. Hasonló daganat, más néven endometrioid carcinoma megtalálható a petefészek.
Mik az endometrium endometrioid adenokarcinóma tünetei?
Az endometrium endometrioid adenokarcinóma leggyakoribb tünete a menopauza utáni rendellenes vérzés.
Mi okozza az endometrioid endometriális adenokarcinómát?
A nem ellentétes ösztrogén hosszan tartó expozíciója az endometrioid endometriális adenokarcinóma kockázati tényezője.
Mely rákmegelőző állapotok növelik az endometrium endometrioid adenokarcinóma kialakulásának kockázatát?
Az endometrium endometrioid adenokarcinóma feltehetően egy rák előtti állapotból alakul ki, az úgynevezett atipikus endometrium hiperplázia.
Hogyan történik az endometrium endometrioid adenokarcinóma diagnózisa?
Az endometrium endometrioid adenokarcinómáját általában azután diagnosztizálják, hogy kis szövetmintát vesznek az endometriumból egy úgynevezett eljárással. biopszia vagy küret. Ezután a szövetet patológushoz küldik mikroszkópos vizsgálatra. A diagnózis felállítása után a daganatot a méhtel együtt egy méheltávolításnak nevezett sebészeti eljárással eltávolítják.

Mi az endometrium endometrioid adenokarcinóma FIGO fokozata, és miért fontos?
A patológusok a méhnyálkahártya endometrioid adenokarcinómáját három FIGO fokozatra osztják a kerek struktúrákat alkotó daganatsejtek százalékos aránya alapján, ún. nyálmirigyek. A mirigyet nem alkotó daganatsejtekről azt írják, hogy szilárd növekedési mintát mutatnak, ami azt jelenti, hogy nagyon kevés hely van a daganatsejtek között. Ezen kívül az osztályzat egy ponttal emelkedik, ha a atommag (a sejt genetikai anyagot tároló része) a daganatsejtek többségében nagyon rendellenes megjelenésű. A patológusok ezt súlyos nukleárisnak minősítik atípia. A FIGO fokozat azért fontos, mert a 3. fokozatú daganatok rosszabbodással járnak prognózis alacsonyabb fokozatú (1 vagy 2) daganatokhoz képest.
E kritériumok alapján a patológusok a FIGO fokozatot három kategóriába sorolják:
- FIGO 1. fokozat – A daganat nagy része mirigyet képző. A daganat kevesebb, mint 5%-os szilárd növekedési mintát mutat.
- FIGO 2. fokozat – A daganat egy része mirigyeket képződik. A daganat 6-50%-os szilárd növekedési mintát mutat.
- FIGO 3. fokozat – Nagyon kevés mirigy látható. A daganat több mint 50%-ban szilárd növekedési mintát mutat.
Mit jelent a myometrium invázió és miért fontos?
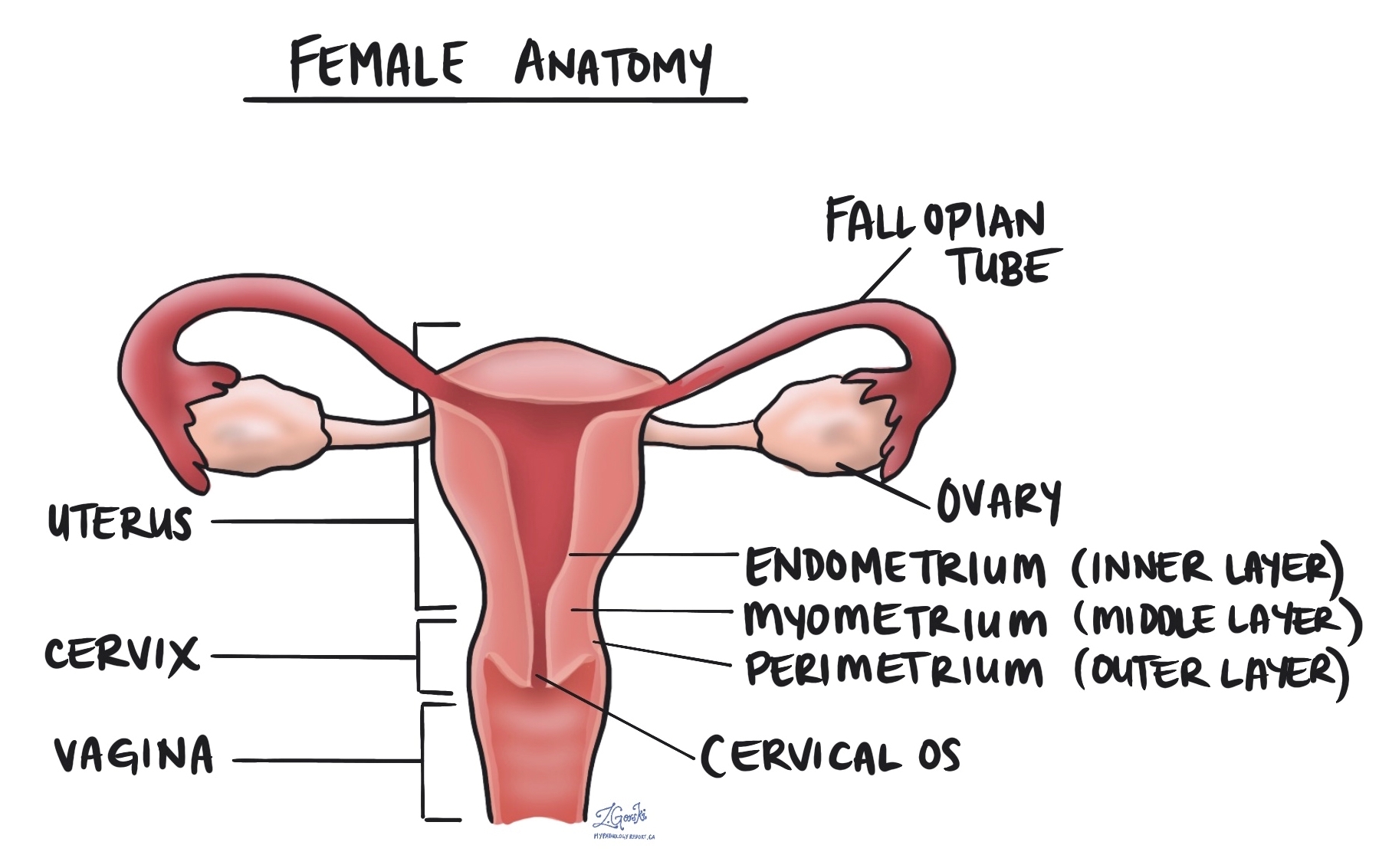
Minden endometriális endometrioid adenokarcinóma a méh belsejében lévő szövetrétegből, az úgynevezett endometrium. A myometrium egy vastag izomsáv, közvetlenül az endometrium alatt. A tumorsejtek mozgását az endometriumból a myometriumba myometrium inváziónak nevezik. A myometrium invázió mértékét milliméterben és a teljes myometrium vastagság százalékában adjuk meg. A myometrium inváziója fontos előrejelző faktort, és a patológiás tumor stádiumának (pT) meghatározására használják.
Mi a nyaki stroma és miért fontos?
A méhnyak egy szerkezet a méh legalján. A méhnyak közvetlenül kapcsolódik az endometriumhoz. A méhnyak fala egyfajta szövetből áll, az úgynevezett stroma. Az endometrium endometrioid adenokarcinóma az endometriumból a méhnyakba nőhet. A daganat teljes eltávolítása után a patológus gondosan megvizsgálja a méhnyakból származó szövetet, hogy megbizonyosodjon arról, hogy vannak-e daganatsejtek a nyaki stromában. Ez a vizsgálat azért fontos, mert a cervicalis stromában található daganatsejtek növelik a patológiás tumor stádiumát (pT).
A daganat átterjedt a méhen kívüli más szervekbe is?
Számos más szerv közvetlenül kapcsolódik a méhhez, vagy nagyon közel van ahhoz, beleértve a petefészkeket, a petevezetékeket, a hüvelyt, a hólyagot és a végbélt. Az a daganat, amely közvetlenül e szervek bármelyikébe terjed, szegényhez kapcsolódik prognózis és leírjuk a jelentésében.
Mit jelent a limfovaszkuláris invázió és miért fontos?
A limfovaszkuláris invázió azt jelenti, hogy a rákos sejteket véredényben vagy nyirokerekben láttak. A vérerek hosszú, vékony csövek, amelyek vért szállítanak a testben. A nyirokerek hasonlóak a kis erekhez, kivéve, hogy vér helyett nyirok nevű folyadékot szállítanak. A nyirokerek kis immunszervekkel, úgynevezett nyirokcsomók amelyek az egész testben megtalálhatók. A limfovaszkuláris invázió azért fontos, mert a rákos sejtek a vérerek vagy a nyirokerek segítségével átterjedhetnek a test más részeire, például a nyirokcsomókba vagy a tüdőbe.

Megvizsgálták a nyirokcsomókat, és tartalmaztak-e rákos sejteket?
Nyirokcsomók kisméretű immunszervek, amelyek az egész testben megtalálhatók. A rákos sejtek a daganatból a nyirokcsomókba terjedhetnek kis ereken, úgynevezett nyirokereken keresztül. Emiatt a nyirokcsomókat általában eltávolítják és mikroszkóp alatt megvizsgálják, hogy rákos sejteket keressenek. A rákos sejtek mozgását a daganatból a test másik részébe, például egy nyirokcsomóba nevezik a áttétel.
A rákos sejtek általában először a daganathoz közeli nyirokcsomókba terjednek, bár a daganattól távol eső nyirokcsomók is érintettek lehetnek. Emiatt az első eltávolított nyirokcsomók általában a daganat közelében vannak. A daganattól távolabb eső nyirokcsomókat jellemzően csak akkor távolítják el, ha megnagyobbodtak, és nagy a klinikai gyanú, hogy rákos sejtek lehetnek a nyirokcsomóban.
Ha bármilyen nyirokcsomót eltávolítottak a szervezetéből, azt mikroszkóp alatt megvizsgálja egy patológus, és a vizsgálat eredményeit a jelentésben ismerteti. A legtöbb jelentés tartalmazza a vizsgált nyirokcsomók teljes számát, azt, hogy a szervezetben hol találták meg a nyirokcsomókat, valamint a rákos sejteket tartalmazó (ha van ilyen) számát. Ha rákos sejteket észleltek egy nyirokcsomóban, akkor a rákos sejtek legnagyobb csoportjának méretét is figyelembe veszik (amelyet gyakran „fókusznak” vagy „lerakódásnak” neveznek).
A nyirokcsomók vizsgálata két okból is fontos. Először is, ezt az információt a patológiás csomóponti stádium (pN) meghatározására használják. Másodszor, ha rákos sejteket találunk egy nyirokcsomóban, megnő annak a kockázata, hogy a jövőben rákos sejteket találnak a test más részein is. Ennek eredményeként orvosa felhasználja ezeket az információkat, amikor eldönti, hogy szükség van-e további kezelésre, például kemoterápiára, sugárterápiára vagy immunterápiára.

Mit jelent, ha egy nyirokcsomót pozitívnak írnak le?
A patológusok gyakran használják a „pozitív” kifejezést a nyirokcsomó amely rákos sejteket tartalmaz. Például egy rákos sejteket tartalmazó nyirokcsomót „rosszindulatú daganatra pozitívnak” vagy „áttétes adenokarcinómára pozitívnak” nevezhetünk.
Mit jelent, ha egy nyirokcsomót negatívnak írnak le?
A patológusok gyakran használják a „negatív” kifejezést a nyirokcsomó amely nem tartalmaz rákos sejteket. Például egy nyirokcsomót, amely nem tartalmaz rákos sejteket, „negatív rosszindulatú daganatra” vagy „metasztatikus adenokarcinómára negatívnak” nevezhetjük.
Mik azok az izolált tumorsejtek (ITC)?
A patológusok az „izolált tumorsejtek” kifejezést a 0.2 mm-es vagy annál kisebb tumorsejtek csoportjának leírására használják, amelyek egy sejtben találhatók. nyirokcsomó. Ha az összes vizsgált nyirokcsomóban csak izolált tumorsejtek találhatók, a patológiás csomóponti stádium pN1mi.
Mi az a mikrometasztázis?
A „mikrometasztázis” a tumorsejtek egy csoportja, amelyek mérete 0.2 mm és 2 mm között van, és egy nyirokcsomó. Ha az összes vizsgált nyirokcsomóban csak mikrometasztázisok találhatók, a patológiás csomóponti stádium pN1mi.
Mi az a makrometasztázis?
A „makrometasztázis” a tumorsejtek egy csoportja, amelyek mérete meghaladja a 2 mm-t, és egy nyirokcsomó. A makrometasztázisok rosszabbodással járnak prognózis és további kezelést igényelhet.
Mik azok az eltérést javító fehérjék?
A Mismatch Repair (MMR) egy olyan rendszer, amely minden normális, egészséges sejten belül kijavítja a genetikai anyagunkban (DNS) lévő hibákat. A rendszer különböző fehérjékből áll, és a négy leggyakoribb az MSH2, MSH6, MLH1 és PMS2.
A négy eltérést javító fehérje, az MSH2, MSH6, MLH1 és PMS2 párban dolgozik a sérült DNS rögzítése érdekében. Pontosabban, az MSH2 az MSH6-tal, az MLH1 pedig a PMS2-vel működik. Ha egy fehérje elveszik, a pár nem tud normálisan működni. E fehérjék egyikének elvesztése növeli a rák kialakulásának kockázatát.
A patológusok eltérés-javító tesztet rendelnek el annak megállapítására, hogy e fehérjék közül valamelyik elveszett-e a daganatban. Ha az Ön szövetmintáján eltérés-javító vizsgálatot rendeltek el, az eredményeket a patológiai jelentés ismerteti.
Hogyan tesztelik a patológusok az eltérést javító fehérjéket?
Az eltérést javító fehérjék tesztelésének legáltalánosabb módja az ún immunhisztokémia. Ez a teszt lehetővé teszi a patológusok számára annak megállapítását, hogy a daganatsejtek termelik-e mind a négy eltérést javító fehérjét.
Ha a daganatsejtek nem termelik valamelyik fehérjét, a jelentésben ezt a fehérjét „elveszett” vagy „hiányos” néven írják le. Mivel az eltérést javító fehérjék párban működnek (MSH2 + MSH6 és MLH1 + PMS2), gyakran két fehérje is elveszik egyszerre.
Ha a szövetmintában lévő daganatsejtek egy vagy több eltérést javító fehérje elvesztését mutatják, előfordulhat, hogy Ön Lynch-szindrómát örökölt, és genetikai szakemberhez kell fordulni további vizsgálatok és tanácsok céljából.
Mi az endometrium endometrioid adenokarcinóma patológiás stádiuma?
Az endometrium endometrioid adenokarcinóma patológiás stádiuma a TNM stádiumrendszeren alapul, amely egy nemzetközileg elismert rendszer, amelyet eredetileg a Amerikai rákellenes vegyes bizottság. Ez a rendszer az elsődleges daganatra (T) vonatkozó információkat használ, nyirokcsomók (N), és távoli metasztatikus betegség (M) a teljes kóros stádium (pTNM) meghatározásához. Patológusa megvizsgálja a beküldött szövetet, és minden résznek számot ad. Általában a magasabb szám előrehaladottabb és rosszabb betegséget jelent prognózis.
Tumor stádium (pT)
Az endometriális endometrioid 1 és 4 közötti tumorstádiumot kap, attól függően, hogy a daganat milyen mértékben nőtt be a méhbe, és hogy érintett-e a környező szerveket.
- T1 – A daganat csak a méhet érinti.
- T2 – A daganat úgy nőtt, hogy bevonja a nyaki stromát.
- T3 - A daganat átnőtt a méh falán, és most a méh külső felületén van OR úgy nőtt, hogy a petevezetéket vagy a petefészket érinti.
- T4 – A daganat közvetlenül a hólyagba vagy a vastagbélbe nőtt.
Csomóponti szakasz (pN)
Az endometrium endometrioid 0-tól 2-ig terjedő csomóponti stádiumot kap a vizsgálat alapján nyirokcsomók a medencéből és a hasból.
- N0 – A vizsgált nyirokcsomók egyikében sem találtak daganatos sejteket.
- N1mi – A medence felől legalább egy nyirokcsomóban daganatsejteket találtak, de a rákos sejtekkel rendelkező terület nem haladta meg a 2 millimétert (csak izolált daganatsejtek vagy mikrometasztázisok).
- N1a – A medence legalább egy nyirokcsomójában daganatsejteket találtak, és a rákos sejtekkel rendelkező terület 2 milliméternél nagyobb volt (makrometasztázis).
- N2mi – Legalább egy medencén kívüli nyirokcsomóban daganatsejteket találtak, de a rákos sejtekkel rendelkező terület nem volt nagyobb 2 milliméternél (csak izolált daganatsejtek vagy mikrometasztázis).
- N2a – A medencén kívüli legalább egy nyirokcsomóban daganatsejteket találtak, és a rákos sejtekkel rendelkező terület 2 milliméternél nagyobb volt (makrometasztázis).
- NX – Nyirokcsomót nem küldtek kivizsgálásra.
Metasztatikus stádium (pM)
Az endometriális endometrioid 0 vagy 1 metasztatikus stádiumot kap, attól függően, hogy a test egy távoli helyén (például a tüdőben) vannak-e daganatsejtek. A metasztatikus stádium csak akkor állapítható meg, ha egy távoli helyről származó szövetet patológiai vizsgálatra bocsátanak. Mivel ez a szövet ritkán van jelen, a metasztatikus stádium nem határozható meg, és MX-ként szerepel.


