oleh Jason Wasserman MD PhD FRCPC dan Zuzanna Gorski MD
27 Maret, 2024
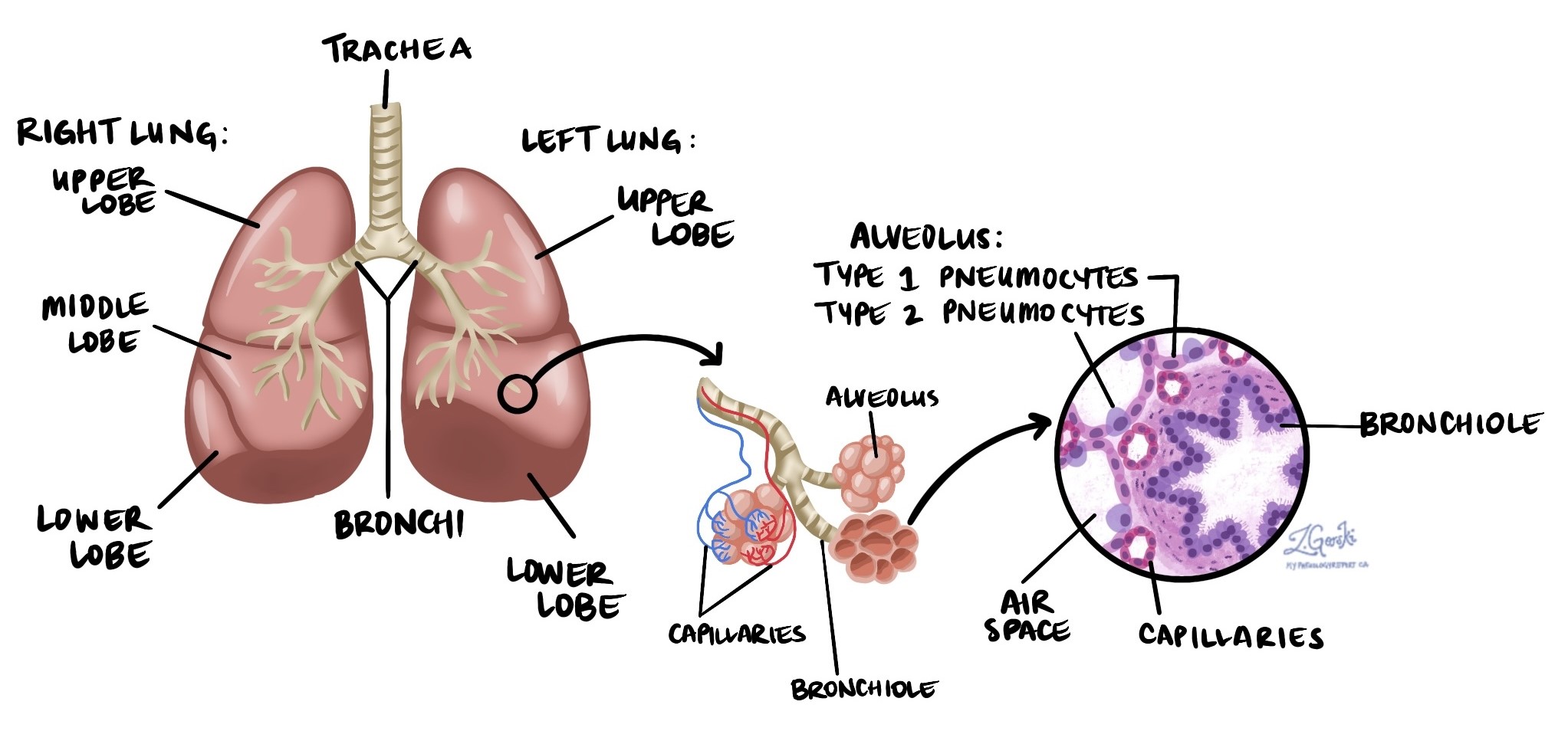
Adenokarsinoma adalah jenis kanker paru-paru non-sel kecil (NSCLC) dan jenis kanker paru-paru yang paling umum, mencakup 40% dari seluruh kasus di Amerika Utara. Ini dimulai dari sel khusus yang disebut pneumosit yang melapisi bagian dalam ruang udara kecil yang disebut alveoli di paru-paru.
Apa penyebab adenokarsinoma di paru-paru?
Penyebab utama adenokarsinoma adalah merokok tembakau. Penyebab lain yang kurang umum termasuk paparan radon, agen pekerjaan, dan polusi udara luar ruangan.
Apa saja gejala adenokarsinoma di paru-paru?
Gejala adenokarsinoma paru-paru termasuk batuk terus-menerus atau memburuk, batuk darah, nyeri dada, dan sesak napas. Tumor yang telah menyebar ke bagian tubuh lain dapat menimbulkan gejala tambahan tergantung lokasinya di dalam tubuh. Misalnya, tumor yang menyebar ke tulang dapat menyebabkan nyeri tulang dan dapat menyebabkan patah tulang. Dokter menggambarkan ini sebagai patologis patah.
Kondisi apa yang berhubungan dengan adenokarsinoma paru-paru?
Dalam banyak kasus, adenokarsinoma dimulai dari penyakit pra-kanker yang disebut hiperplasia adenomatous atipikal (AAH). Sel-sel dalam hiperplasia adenomatous atipikal terlihat tidak normal tetapi belum menjadi sel kanker. Seiring waktu, AAH dapat berubah menjadi kondisi yang disebut lebih serius adenokarsinoma in situ (AIS). Kondisi ini dianggap sebagai jenis kanker paru non-invasif karena sel-sel abnormal hanya terlihat pada permukaan bagian dalam ruang udara dan pertumbuhannya berukuran kurang dari 3 sentimeter. Adenokarsinoma in situ menjadi adenokarsinoma invasif jika sel kanker menyebar ke dalam stroma di bawah permukaan ruang udara atau jika tumor tumbuh lebih besar dari 3 sentimeter.
Bagaimana diagnosis ini dibuat?
Diagnosis awal adenokarsinoma di paru-paru biasanya dibuat setelah sampel kecil jaringan diangkat dalam prosedur yang disebut a biopsi atau Aspirasi jarum halus (FNA). Pembedahan kemudian dapat dilakukan untuk mengangkat seluruh tumor. Jenis operasi yang dilakukan untuk mengangkat tumor akan bergantung pada ukuran tumor dan lokasinya di paru-paru Anda. Reseksi baji biasanya dilakukan untuk mengangkat tumor kecil dan yang berada di dekat bagian luar paru-paru. Lobektomi dan pneumonektomi dilakukan untuk tumor besar atau yang berada di dekat pusat paru-paru.
Laporan patologi Anda untuk adenokarsinoma paru
Informasi yang ditemukan dalam laporan patologi Anda untuk adenokarsinoma paru bergantung pada jenis prosedur yang dilakukan. Laporan patologi Anda setelah prosedur kecil seperti a Biopsi aspirasi jarum halus (FNAB) hanya dapat memberikan diagnosis dan hasil tes yang digunakan untuk memastikan diagnosis seperti imunohistokimia (IHC). Setelah prosedur pembedahan yang lebih besar untuk mengangkat tumor, laporan patologi Anda mungkin mencakup informasi tambahan seperti jenis histologis, tingkat tumor, ukuran tumor, penyebaran melalui ruang udara, invasi pleura, dan margin. Jika ada kelenjar getah bening telah dihapus, mereka akan dijelaskan juga. Tes molekuler dapat dilakukan untuk mencari perubahan genetik pada tumor dan hasilnya dapat dimasukkan dalam laporan biopsi atau setelah tumor diangkat. Semua topik ini dibahas secara lebih rinci pada bagian di bawah ini.
Jenis histologis adenokarsinoma paru
Adenokarsinoma paru diklasifikasikan ke dalam tipe histologis berdasarkan pola pertumbuhan atau cara sel kanker saling menempel dan struktur yang dibentuknya. Jenis adenokarsinoma histologis yang paling umum adalah lepidic, solid, asinar, papillary, dan micropapilary.
Suatu tumor dapat menunjukkan hanya satu pola pertumbuhan atau beberapa pola pertumbuhan dapat terlihat pada tumor yang sama. Jika beberapa pola pertumbuhan terlihat, sebagian besar ahli patologi akan menjelaskan persentase tumor yang terbentuk dari setiap pola. Jenis histologis yang membentuk sebagian besar tumor disebut pola dominan.
Pola Lepidic
Adenokarsinoma paru tipe lepidik berarti sel kanker terlihat tumbuh di sepanjang lapisan dalam ruang udara yang disebut alveoli. Sel-sel kanker menggantikan pneumosit normal saat mereka tumbuh. Ini adalah jenis adenokarsinoma histologis yang paling umum. Jika tumor berukuran kurang dari 3 cm dan menunjukkan pola pertumbuhan yang seluruhnya bersifat lepid, maka disebut tumor adenokarsinoma in situ.
Pola asinar
Adenokarsinoma paru tipe asinar berarti sel kanker membentuk kelompok sel bulat kecil dengan ruang terbuka di tengahnya. Ruang terbuka disebut lumen. Ini adalah jenis adenokarsinoma histologis kedua yang paling umum.
Pola padat
Adenokarsinoma paru tipe padat berarti sel kanker membentuk kelompok sel besar dengan sedikit ruang di antara sel. Adenokarsinoma tipe padat lebih agresif dibandingkan tipe lepidic dan asinar dan lebih mungkin terjadi bermetastasis (menyebarkan kelenjar getah bening.
Pola papiler
Adenokarsinoma paru tipe papiler berarti sel-sel kanker saling menempel membentuk tonjolan jaringan panjang seperti jari yang disebut papila. Adenokarsinoma tipe papiler cenderung lebih agresif dibandingkan tumor dominan lepid, tetapi kurang agresif dibandingkan tipe padat atau mikropapiler.
Pola mikropapiler
Adenokarsinoma paru tipe mikropapiler berarti sel kanker saling menempel membentuk kelompok kecil sel yang berada di dalam suatu ruangan. Adenokarsinoma jenis mikropapiler merupakan jenis kanker agresif yang sering terjadi metastasis (menyebar) ke kelenjar getah bening dan bagian lain dari paru-paru.
Tingkat tumor
Adenokarsinoma paru dibagi menjadi tiga tingkatan (berdiferensiasi baik, berdiferensiasi sedang, dan berdiferensiasi buruk) berdasarkan kombinasi tipe histologis (pola pertumbuhan) yang dominan (paling umum) dan tipe histologis terburuk (atau paling agresif). Tingkatan tumor penting karena merupakan prediktor yang baik mengenai bagaimana tumor akan merespons pengobatan. Skema penilaian ini hanya diterapkan pada adenokarsinoma paru nonmucinous (tumor yang tidak memproduksi musin dalam jumlah besar).
Skema penilaian adenokarsinoma paru:
- Diferensiasi dengan baik: Tumor tipe lepidic sebagian besar atau seluruhnya dengan pertumbuhan padat atau mikropapiler kurang dari 20%.
- Berdiferensiasi sedang: Tumor tipe asinar atau papiler yang sebagian besar atau seluruhnya dengan pertumbuhan padat atau mikropapiler kurang dari 20%.
- Diferensiasi buruk: Tumor dengan pertumbuhan padat atau mikropapiler lebih dari 20% atau dengan area yang terdiri dari kelenjar kompleks atau sel tunggal.
Imunohistokimia
Imunohistokimia (IHC) adalah tes yang memungkinkan ahli patologi mengidentifikasi jenis sel tertentu berdasarkan bahan kimia, biasanya protein, yang dibuat oleh sel tersebut. Karena jenis sel yang berbeda mengekspresikan penanda IHC yang berbeda, ahli patologi dapat menggunakan tes ini untuk membedakan berbagai jenis kanker.
Bila dilakukan IHC, adenokarsinoma paru biasanya menunjukkan hasil sebagai berikut:
- TTF-1 – Positif pada 80% tumor.
- p40 - Negatif.
- CK5 - Negatif.
- kromogranin - Negatif.
- Sinaptofisin - Negatif.
Perubahan genetik ditemukan pada karsinoma adenokarsinoma paru
Perubahan genetik yang umum ditemukan pada adenokarsinoma paru antara lain mutasi pada gen seperti EGFR, KRAS, dan ALK. Ahli patologi menguji perubahan ini dan perubahan genetik lainnya menggunakan teknik seperti pengurutan generasi berikutnya (NGS), imunohistokimia (IHC), dan hibridisasi in situ fluoresensi (FISH). Mengidentifikasi mutasi genetik tertentu penting untuk memilih terapi yang ditargetkan.
Menyebar melalui ruang udara
Penyebaran melalui ruang udara (STAS) menggambarkan pola invasi yang terlihat pada kanker paru-paru, di mana sel-sel kanker diamati menyebar ke ruang udara di jaringan paru-paru di luar tumor. Kehadiran STAS telah dikaitkan dengan risiko kekambuhan yang lebih tinggi dan kelangsungan hidup yang lebih buruk pada pasien dengan adenokarsinoma paru, terutama pada pasien dengan penyakit stadium awal. Oleh karena itu, mengenali STAS dapat memberikan informasi prognostik yang berharga dan membantu dalam stratifikasi risiko.
Ahli patologi mengidentifikasi STAS dengan memeriksa secara cermat jaringan paru-paru di sekitar tumor di bawah mikroskop. Mereka mencari sel tumor atau kelompok sel di dalam ruang udara yang terpisah dari tumor utama dan tidak menempel pada tepi tumor, seringkali terletak jauh dari massa tumor itu sendiri. Sel-sel ini dapat mengambang bebas atau menempel pada dinding alveolar namun dapat dibedakan dari tumor primer dan tidak dapat dijelaskan oleh proses lain seperti artefak atau proses lain. invasi limfovaskular.
Tumor multipel
Tidak jarang ditemukan lebih dari satu tumor di paru-paru yang sama. Jika hal ini terjadi, setiap tumor akan dijelaskan secara terpisah dalam laporan Anda.
Ada dua kemungkinan penjelasan untuk menemukan lebih dari satu tumor:
- Sel-sel tumor dari satu tumor telah menyebar ke bagian lain dari paru-paru. Penjelasan ini lebih mungkin terjadi bila semua tumor memiliki tipe histologis yang sama. Misalnya, jika semua tumornya adalah adenokarsinoma tipe asinar. Jika tumor berada pada sisi yang sama dengan tubuh, tumor yang lebih kecil disebut nodul. Jika tumor berada di sisi tubuh yang berbeda (paru-paru kanan dan kiri), maka disebut tumor yang lebih kecil metastase.
- Tumor telah berkembang secara terpisah. Ini adalah penjelasan yang lebih mungkin ketika tumor memiliki tipe histologis yang berbeda. Misalnya, satu tumor adalah adenokarsinoma sementara yang lain adalah a karsinoma sel skuamosa. Dalam situasi ini, tumor dianggap primer yang terpisah dan bukan penyakit metastasis.
Invasi pleura
Invasi pleura mengacu pada penyebaran sel kanker ke dalam pleura, yaitu lapisan jaringan tipis yang mengelilingi paru-paru dan melapisi bagian dalam rongga dada. Ada dua lapisan pleura: pleura visceral, yang menempel pada paru-paru, dan pleura parietal, yang melapisi dinding dada dan diafragma. Invasi pleura oleh kanker paru-paru berarti tumor telah tumbuh melampaui jaringan paru-paru itu sendiri dan masuk ke lapisan pleura di sekitarnya.
Invasi pleura penting untuk menentukan stadium patologis dan prognosis:
- Tahap tumor: Adanya invasi pleura merupakan faktor penting dalam menentukan stadium kanker paru. Tumor yang menyerang pleura dianggap lebih parah dibandingkan tumor yang terbatas pada parenkim paru (jaringan fungsional paru). Menurut sistem klasifikasi TNM yang digunakan untuk menentukan stadium kanker paru-paru, invasi pleura dapat meningkatkan kategori tumor T, yang menandakan ukuran dan luasnya tumor. Misalnya, tumor yang menyerang pleura visceral mungkin diklasifikasikan sebagai T2, sedangkan invasi ke pleura parietal atau keterlibatan efusi pleura (akumulasi cairan) dapat masuk ke dalam klasifikasi yang lebih tinggi.
- Prognosa: Pasien dengan kanker paru-paru yang telah menyerang pleura umumnya memiliki prognosis yang lebih buruk dibandingkan pasien tanpa keterlibatan pleura. Hal ini karena invasi pleura mencerminkan tumor yang lebih agresif yang lebih mungkin menyebar dan menyebabkan komplikasi, seperti efusi pleura, yang dapat mengganggu fungsi paru-paru dan menimbulkan gejala seperti nyeri dada, batuk, dan sesak napas.
Invasi limfovaskular
Invasi limfovaskular mengacu pada penyebaran sel kanker ke dalam pembuluh darah atau saluran limfatik. Pembuluh darah adalah tabung tipis panjang yang membawa darah ke seluruh tubuh. Saluran limfa mirip dengan pembuluh darah kecil, hanya saja saluran tersebut membawa cairan yang disebut getah bening, bukan darah. Saluran limfatik terhubung dengan organ kekebalan kecil yang disebut kelenjar getah bening yang ditemukan di seluruh tubuh. Invasi limfovaskular penting karena begitu berada di dalam pembuluh darah atau ruang limfatik, sel kanker dapat menyebar ke kelenjar getah bening atau bagian tubuh lain seperti hati atau tulang.

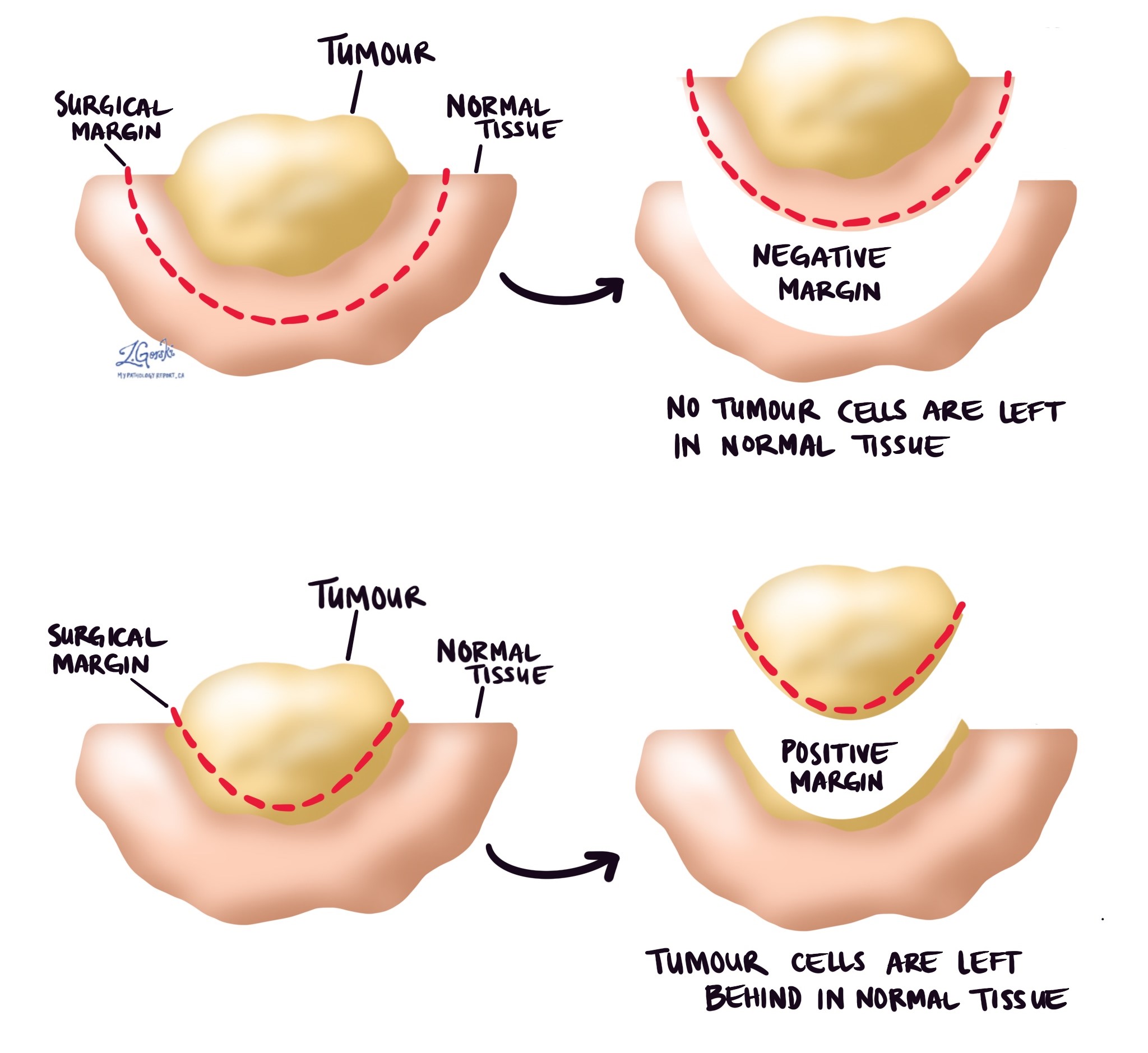
margin
Dalam patologi, margin adalah tepi jaringan yang dipotong saat mengeluarkan tumor dari tubuh. Margin yang dijelaskan dalam laporan patologi sangat penting karena memberi tahu Anda apakah seluruh tumor telah diangkat atau jika sebagian tumor tertinggal. Status margin akan menentukan perawatan tambahan apa (jika ada) yang mungkin Anda perlukan.
Ahli patologi hati-hati memeriksa margin untuk mencari sel tumor di tepi potongan jaringan. Jika sel tumor terlihat di tepi potongan jaringan, margin akan digambarkan sebagai positif. Jika tidak ada sel tumor yang terlihat di tepi potongan jaringan, margin akan digambarkan sebagai negatif. Bahkan jika semua margin negatif, beberapa laporan patologi juga akan memberikan pengukuran sel tumor terdekat dengan tepi potongan jaringan.
Margin positif (atau sangat dekat) penting karena itu berarti sel tumor mungkin tertinggal di tubuh Anda saat tumor diangkat melalui pembedahan. Untuk alasan ini, pasien yang memiliki margin positif dapat ditawarkan operasi lain untuk mengangkat sisa tumor atau terapi radiasi ke area tubuh dengan margin positif.
Kelenjar getah bening
Kelenjar getah bening adalah organ kekebalan kecil yang ditemukan di seluruh tubuh. Sel kanker dapat menyebar melalui pembuluh limfatik kecil dari tumor ke kelenjar getah bening. Oleh karena itu, kelenjar getah bening biasanya diangkat dan diperiksa di bawah mikroskop untuk mencari sel kanker. Perpindahan sel kanker dari tumor ke bagian tubuh lain seperti kelenjar getah bening disebut metastase.
Kelenjar getah bening dari leher, dada, dan paru-paru dapat diangkat bersamaan dengan tumor. Kelenjar getah bening ini dibagi menjadi area yang disebut stasiun. Ada 14 stasiun berbeda di leher, dada, dan paru-paru (lihat gambar di bawah).
Jika ada kelenjar getah bening yang dikeluarkan dari tubuh Anda, mereka akan diperiksa di bawah mikroskop oleh ahli patologi dan hasil pemeriksaan ini akan dijelaskan dalam laporan Anda. Sebagian besar laporan akan mencakup jumlah total kelenjar getah bening yang diperiksa, di mana kelenjar getah bening ditemukan di dalam tubuh, dan jumlah (jika ada) yang mengandung sel kanker. Jika sel kanker terlihat di kelenjar getah bening, ukuran kelompok sel kanker terbesar (sering digambarkan sebagai "fokus" atau "deposit") juga akan disertakan.
Pemeriksaan kelenjar getah bening penting karena dua alasan. Pertama, informasi ini digunakan untuk menentukan stadium nodal patologis (pN). Kedua, menemukan sel kanker di kelenjar getah bening meningkatkan risiko sel kanker akan ditemukan di bagian lain dari tubuh di masa depan. Akibatnya, dokter Anda akan menggunakan informasi ini ketika memutuskan apakah perawatan tambahan seperti kemoterapi, terapi radiasi, atau imunoterapi diperlukan.

Tahap patologis (pTNM)
Stadium patologis adenokarsinoma paru didasarkan pada sistem penentuan stadium TNM, sebuah sistem yang diakui secara internasional yang diciptakan oleh Komite Gabungan Amerika untuk Kanker. Sistem ini menggunakan informasi tentang tumor primer (T), kelenjar getah bening (N), dan jauh metastasis penyakit (M) untuk menentukan stadium patologis lengkap (pTNM). Ahli patologi Anda akan memeriksa jaringan yang dikirim dan memberi nomor pada setiap bagian. Secara umum, angka yang lebih tinggi berarti penyakit yang lebih lanjut dan lebih buruk prognosa.
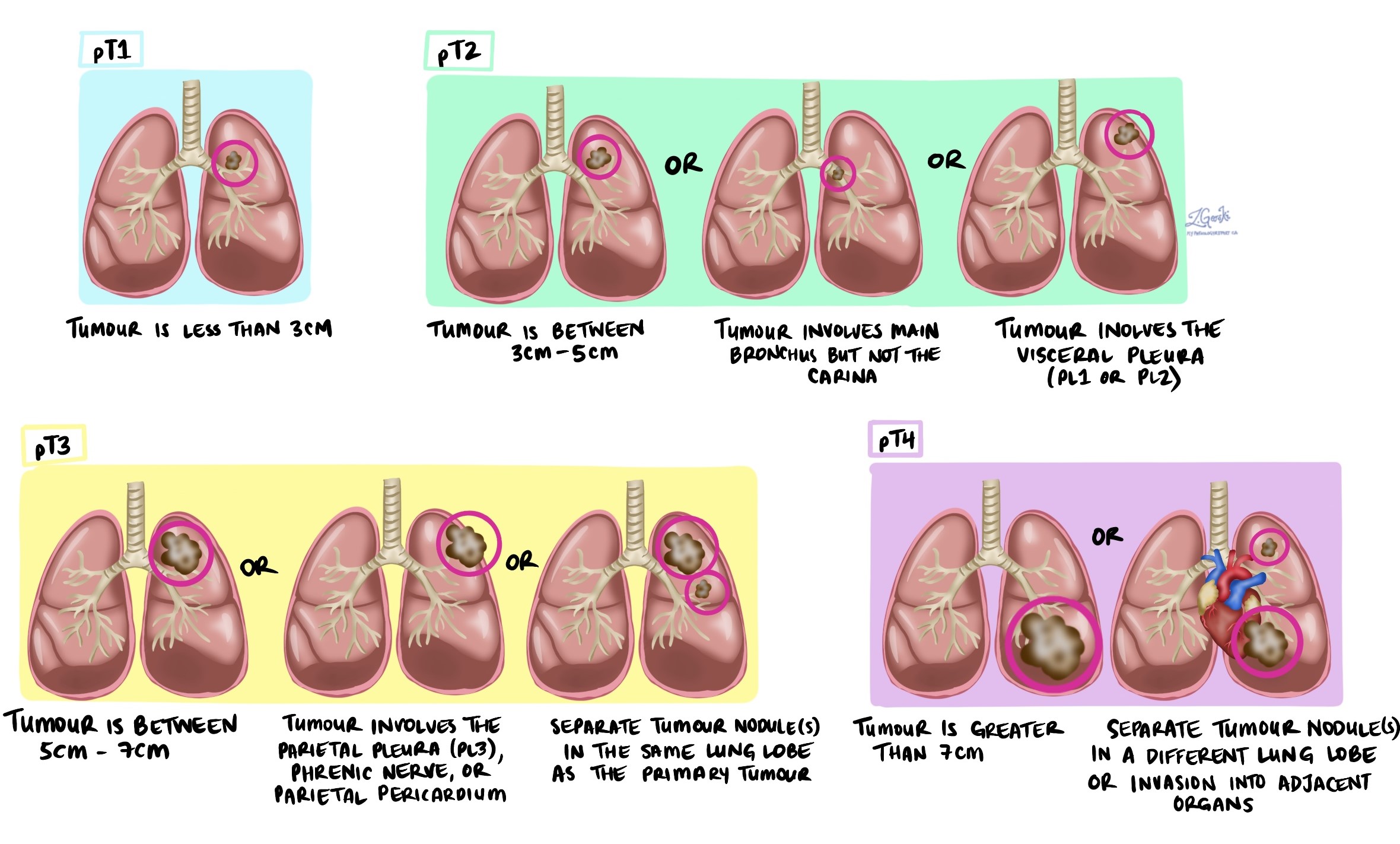
Stadium tumor (pT)
Adenokarsinoma paru-paru diberikan stadium tumor antara 1 dan 4 berdasarkan ukuran tumor, jumlah tumor yang ditemukan di jaringan yang diperiksa, dan apakah tumor telah menembus pleura atau telah menyebar ke organ di sekitar paru-paru.
Tahap nodal (pN)
Adenokarsinoma paru diberikan stadium nodal antara 0 dan 3 berdasarkan ada tidaknya sel kanker dalam suatu kelenjar getah bening dan lokasi kelenjar getah bening yang mengandung sel kanker.
- NX - Tidak ada kelenjar getah bening yang dikirim untuk pemeriksaan patologis.
- N0 – Tidak ada sel kanker yang ditemukan di salah satu kelenjar getah bening yang diperiksa.
- N1 – Sel kanker ditemukan di setidaknya satu kelenjar getah bening dari dalam paru-paru atau di sekitar saluran udara besar yang menuju ke paru-paru. Tahap ini meliputi stasiun 10 sampai 14.
- N2 -Sel kanker ditemukan setidaknya di satu kelenjar getah bening dari jaringan di tengah dada dan di sekitar saluran udara besar. Tahap ini meliputi stasiun 7 sampai 9.
- N3 – Sel kanker ditemukan di leher atau kelenjar getah bening di sisi tubuh yang berlawanan (kontralateral) dengan tumor. Tahap ini meliputi stasiun 1 sampai 6.
Efek pengobatan
Efek pengobatan dijelaskan dalam laporan Anda hanya jika Anda menerima kemoterapi atau terapi radiasi sebelum operasi untuk mengangkat tumor. Untuk menentukan efek pengobatan, ahli patologi Anda akan mengukur jumlah tumor yang hidup (yang masih hidup) dan menyatakan jumlah tersebut sebagai persentase dari tumor aslinya. Misalnya, jika ahli patologi Anda menemukan 1 cm tumor yang hidup dan tumor aslinya berukuran 10 cm, maka persentase tumor yang hidup adalah 10%.


