di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
16 Novembre 2023
Il carcinoma lobulare invasivo è un tipo di cancro al seno. Il carcinoma lobulare invasivo inizia comunemente da una crescita non cancerosa di cellule mammarie anormali chiamate carcinoma lobulare in situ (LCIS). LCIS può essere presente per mesi o anni prima di trasformarsi in carcinoma lobulare invasivo. Inoltre, i pazienti con una precedente diagnosi di LCIS hanno un rischio maggiore di sviluppare un carcinoma lobulare invasivo.
Come si fa questa diagnosi?
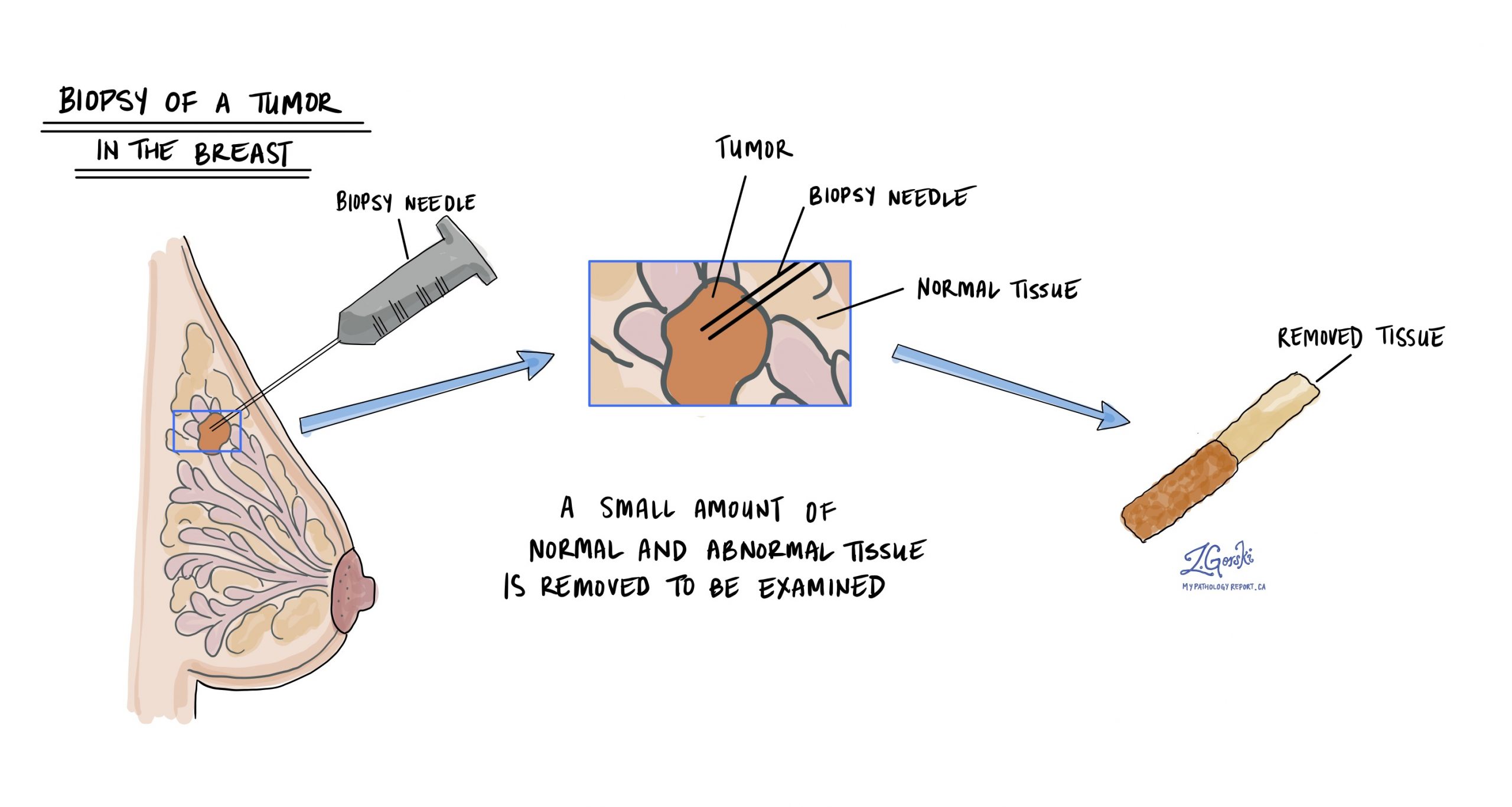
La diagnosi di carcinoma lobulare invasivo viene solitamente effettuata dopo che un piccolo campione del tumore è stato rimosso in una procedura chiamata a biopsia. Il tessuto viene quindi inviato a un patologo per l'esame al microscopio.
Cosa significa se il tumore viene descritto come di tipo classico o di tipo pleomorfo?
I patologi dividono il carcinoma lobulare invasivo in due tipi – tipo classico e tipo pleomorfo – in base all’aspetto delle cellule tumorali quando esaminate al microscopio. Il tipo di tumore è importante perché è più probabile che si sviluppi un carcinoma lobulare invasivo di tipo pleomorfo metastasi (diffondere a linfonodi e altre parti del corpo.
- Tipo classico – Questo è il tipo più comune di carcinoma lobulare invasivo. Le cellule tumorali sono piccole e viaggiano attraverso il tessuto come cellule singole (non sono attaccate alle altre cellule tumorali).
- tipo pleomorfo – Le cellule tumorali del tipo pleomorfo sono più grandi e dall'aspetto più anormale rispetto alle cellule del tipo classico. Il nucleo della cellula (la parte della cellula che contiene la maggior parte del materiale genetico). ipercromatica (più scuro) e più grande del nucleo nel tipo classico.
Qual è il grado istologico di Nottingham per il carcinoma lobulare invasivo e perché è importante?
I patologi utilizzano un sistema chiamato sistema di classificazione di Nottingham per dividere il carcinoma lobulare invasivo in tre livelli o gradi: 1, 2 e 3. Il grado è importante perché i tumori di grado 2 e 3 tendono a crescere più rapidamente e hanno maggiori probabilità di diffondersi a altre parti del corpo come linfonodi.
In che modo i patologi determinano il grado di Nottingham per il carcinoma lobulare invasivo?
Il grado può essere determinato solo dopo che il tumore è stato esaminato al microscopio. Quando si esamina il tumore, i patologi cercano le seguenti tre caratteristiche microscopiche:
- Tubulo – Un tubulo è un gruppo di cellule collegate per formare una struttura rotonda ad anello. I tubuli sembrano simili ma non sono uguali a ghiandole che si trovano normalmente nel seno. Viene assegnato un punteggio da 1 a 3 in base alla percentuale di cellule tumorali che formano tubuli. Ai tumori costituiti principalmente da tubuli viene assegnato un punteggio di 1 mentre ai tumori costituiti da pochissime ghiandole viene assegnato un punteggio di 3. Le cellule nel carcinoma lobulare invasivo non formano ghiandole e ricevono sempre un punteggio di 3 per questa caratteristica.
- Pleomorfismo nucleare - L' nucleo è una parte della cellula che contiene la maggior parte del materiale genetico (DNA) della cellula. pleomorfismo (o pleomorfo) è una parola usata dai patologi quando il nucleo di una cellula tumorale appare molto diverso dal nucleo di un'altra cellula tumorale. Per il pleomorfismo nucleare viene assegnato un punteggio da 1 a 3. Quando la maggior parte delle cellule tumorali sono piccole e sembrano molto simili tra loro, al tumore viene assegnato un punteggio di 1. Quando le cellule tumorali sono molto grandi e di aspetto anormale, al tumore viene assegnato un punteggio di 3.
- tasso mitotico – Le cellule si dividono per creare nuove cellule. Viene chiamato il processo di creazione di una nuova cella mitosi, e una cella che si divide è chiamata a figura mitotica. Il tuo patologo conterà il numero di figure mitotiche in un'area specifica (chiamata campo ad alta potenza) e utilizzerà quel numero per dare un punteggio compreso tra 1 e 3. Ai tumori con pochissime figure mitotiche viene assegnato un punteggio di 1 mentre quelli con a molte figure mitotiche viene assegnato un punteggio di 3.
Il punteggio di ciascuna categoria viene aggiunto per determinare il voto complessivo come segue:
- Grade 1 (basso grado) – Punteggio di 3, 4 o 5.
- Grado 2 (grado alto) – Punteggio di 6 o 7.
- Grado 3 (grado alto) – Punteggio di 8 o 9.
Perché la dimensione del tumore è importante?
La dimensione di un tumore al seno è importante perché viene utilizzata per determinare lo stadio patologico del tumore (pT) e perché i tumori più grandi hanno maggiori probabilità di metastatizzare (diffondersi) a linfonodi e altre parti del corpo. La dimensione del tumore può essere determinata solo dopo che l’intero tumore è stato rimosso. Per questo motivo non verrà incluso nel referto patologico dopo a biopsia.
Cosa sono i marcatori prognostici del seno e perché sono importanti?
I marcatori prognostici sono proteine o altri elementi biologici che possono essere misurati per aiutare a prevedere come una malattia come il cancro si comporterà nel tempo e come risponderà al trattamento. I marcatori prognostici più comunemente testati nel seno sono i recettori ormonali recettore degli estrogeni (ER) ed recettore del progesterone (PR) e il fattore di crescita HER2.
Recettori ormonali – ER e PR
ER e PR sono recettori ormonali che consentono alle cellule di rispondere alle azioni degli ormoni sessuali estrogeni e progesterone. ER e PR sono prodotti dalle normali cellule del seno e da alcuni tumori al seno. I tumori che producono ER e PR sono descritti come "sensibili agli ormoni" perché dipendono da questi ormoni per crescere.
I patologi spesso eseguono un test chiamato immunoistochimica per vedere se le cellule del tumore nel carcinoma lobulare invasivo producono ER e PR. Questo test viene spesso eseguito su biopsia campione. Tuttavia, in alcune situazioni, può essere eseguita solo dopo la rimozione dell'intero tumore.
I patologi determinano il punteggio ER e PR misurando la percentuale di cellule tumorali che hanno proteine in una parte della cellula chiamata nucleo e l'intensità della macchia. La maggior parte dei rapporti fornisce un intervallo per la percentuale di cellule che mostrano positività nucleare mentre l'intensità è descritta come debole, moderata o alta.
HER2
HER2 è una proteina prodotta da cellule normali e sane in tutto il corpo. Le cellule tumorali in alcuni tipi di cancro producono HER2 extra e questo consente alle cellule del tumore di crescere più velocemente delle cellule normali.
Vengono comunemente eseguiti due test per misurare la quantità di HER2 nel carcinoma lobulare invasivo. Viene chiamato il primo test immunoistochimica e consente al tuo patologo di vedere la proteina HER2 sulla superficie della cellula. A questo test viene assegnato un punteggio da 0 a 3.
Punteggio immunoistochimico HER2:
- Negativo (0 e 1) – Un punteggio di 0 o 1 significa che le cellule tumorali non producono proteine HER2 in più.
- Equivoco (2) – Un punteggio di 2 significa che le cellule potrebbero produrre proteine HER2 in più e un altro test chiamato ibridazione in situ a fluorescenza (vedi sotto) dovrà essere eseguito per confermare i risultati.
- Positivo (3) – Un punteggio di 3 significa che le cellule producono proteine HER2 in più.
Viene chiamato il secondo test utilizzato per misurare HER2 ibridazione in situ fluorescente (FISH). Questo test viene solitamente eseguito solo dopo un punteggio di 2 nel test di immunoistochimica. Invece di cercare HER2 all'esterno della cellula, FISH utilizza una sonda che si attacca al gene HER2 all'interno del nucleo della cellula. Le cellule normali hanno 2 copie del gene HER2 nel nucleo della cellula. Lo scopo del test HER FISH è identificare le cellule tumorali che hanno più copie del gene HER2 che consente loro di fare più copie della proteina HER2.
Punteggio HER2 FISH:
- Positivo (amplificato) – Le cellule tumorali hanno copie extra del gene HER2. È molto probabile che queste cellule producano proteine HER2 in più.
- Negativo (non amplificato) – Le cellule tumorali non hanno copie extra del gene HER2. Queste cellule molto probabilmente non producono proteine HER2 in più.
Cos’è il carcinoma lobulare in situ e come è correlato al carcinoma lobulare invasivo?
Carcinoma lobulare in situ (LCIS) è un non invasiva tumore che insorge prima dello sviluppo del carcinoma lobulare invasivo. Poiché il LCIS porta al carcinoma lobulare invasivo, è comune che i patologi trovino il LCIS e il carcinoma lobulare invasivo nello stesso tessuto.
Cosa significa estensione del tumore e perché è importante?
Il carcinoma lobulare invasivo inizia all'interno della mammella ma il tumore può diffondersi nella pelle sovrastante o nei muscoli della parete toracica. Il termine estensione del tumore viene utilizzato quando le cellule tumorali si trovano nella pelle o nei muscoli sotto il seno. L'estensione del tumore è importante perché è associata a un rischio maggiore che il tumore ricresca dopo il trattamento (recidiva locale) o che le cellule tumorali si spostino in un sito del corpo distante come il polmone. L'estensione del tumore viene utilizzata anche per determinare lo stadio patologico del tumore (pT).
Che cos'è l'invasione linfovascolare e perché è importante?
L'invasione linfovascolare significa che le cellule tumorali sono state viste all'interno di un vaso sanguigno o linfatico. I vasi sanguigni sono tubi lunghi e sottili che trasportano il sangue in tutto il corpo. I vasi linfatici sono simili ai piccoli vasi sanguigni tranne per il fatto che trasportano un fluido chiamato linfa invece del sangue. I vasi linfatici si connettono con piccoli organi immunitari chiamati linfonodi che si trovano in tutto il corpo. L'invasione linfovascolare è importante perché le cellule tumorali possono utilizzare i vasi sanguigni oi vasi linfatici per diffondersi ad altre parti del corpo come i linfonodi oi polmoni.

Cosa sono i linfonodi e perché sono importanti?
Linfonodi sono piccoli organi immunitari presenti in tutto il corpo. Le cellule tumorali possono diffondersi da un tumore ai linfonodi attraverso piccoli vasi chiamati linfatici. Per questo motivo, i linfonodi vengono comunemente rimossi ed esaminati al microscopio per cercare le cellule tumorali. Il movimento delle cellule tumorali dal tumore a un'altra parte del corpo come un linfonodo è chiamato a metastasi.
Le cellule tumorali in genere si diffondono prima ai linfonodi vicini al tumore, sebbene possano essere coinvolti anche linfonodi lontani dal tumore. Per questo motivo i primi linfonodi rimossi sono solitamente vicini al tumore. I linfonodi più lontani dal tumore vengono in genere rimossi solo se sono ingranditi e vi è un alto sospetto clinico che possano esserci cellule tumorali nel linfonodo.
Se i linfonodi sono stati rimossi dal tuo corpo, saranno esaminati al microscopio da un patologo e i risultati di questo esame saranno descritti nel tuo referto. La maggior parte dei rapporti includerà il numero totale di linfonodi esaminati, dove sono stati trovati i linfonodi nel corpo e il numero (se presente) che contiene cellule tumorali. Se le cellule tumorali sono state osservate in un linfonodo, verranno incluse anche le dimensioni del gruppo più numeroso di cellule tumorali (spesso descritto come "focus" o "deposito").
L'esame dei linfonodi è importante per due motivi. In primo luogo, queste informazioni vengono utilizzate per determinare lo stadio patologico nodale (pN). In secondo luogo, trovare cellule tumorali in un linfonodo aumenta il rischio che in futuro le cellule tumorali si trovino in altre parti del corpo. Di conseguenza, il medico utilizzerà queste informazioni per decidere se è necessario un trattamento aggiuntivo come chemioterapia, radioterapia o immunoterapia.

Cosa significa se un linfonodo è descritto come positivo?
I patologi usano spesso il termine “positivo” per descrivere a linfonodo che contiene cellule cancerose. Ad esempio, un linfonodo che contiene cellule tumorali può essere definito "positivo per tumore maligno" o "positivo per carcinoma metastatico".
Cosa significa se un linfonodo è descritto come negativo?
I patologi usano spesso il termine “negativo” per descrivere a linfonodo che non contiene cellule tumorali. Ad esempio, un linfonodo che non contiene cellule tumorali può essere definito “negativo per malignità” o “negativo per carcinoma metastatico”.
Cosa sono le cellule tumorali isolate (ITC)?
I patologi usano il termine "cellule tumorali isolate" per descrivere un gruppo di cellule tumorali che misura 0.2 mm o meno e si trova in un linfonodo. I linfonodi con solo cellule tumorali isolate (ITC) non sono conteggiati come "positivi" ai fini dello stadio patologico nodale (pN).
Che cos'è una micrometastasi?
Una "micrometastasi" è un gruppo di cellule tumorali che misura da 0.2 mm a 2 mm e si trova in un linfonodo. Se in tutti i linfonodi esaminati si riscontrano solo micrometastasi, lo stadio linfonodale patologico è pN1mi.
Che cos'è una macrometastasi?
Una "macrometastasi" è un gruppo di cellule tumorali che misura più di 2 mm e si trova in a linfonodo. Le macrometastasi sono associate a un peggioramento prognosi e può richiedere un trattamento aggiuntivo.
Cos'è un linfonodo sentinella?
A linfonodo sentinella è il primo linfonodo nella catena dei linfonodi che drena il fluido dal seno. Di solito si trova nell'ascella (l'ascella). Se il cancro si trova nell'ascella, di solito si trova prima nel nodo sentinella.
Che cos'è un linfonodo ascellare non sentinella?
Un ascellare non sentinella linfonodo si trova dopo il linfonodo sentinella nell'ascella (ascella). Le cellule tumorali di solito si diffondono a questi linfonodi dopo essere passate attraverso il linfonodo sentinella.
Cosa significa estensione extranodale?
Tutti i linfonodi sono circondati da un sottile strato di tessuto chiamato capsula. L'estensione extranodale significa che le cellule tumorali all'interno del linfonodo hanno sfondato la capsula e si sono diffuse nel tessuto al di fuori del linfonodo. L'estensione extranodale è importante perché aumenta il rischio che il tumore ricresca nella stessa posizione dopo l'intervento chirurgico. Per alcuni tipi di cancro, l'estensione extranodale è anche un motivo per considerare un trattamento aggiuntivo come la chemioterapia o la radioterapia.
Cos'è un margine e perché i margini sono importanti?
In patologia, un margine è il bordo di un tessuto che viene tagliato durante la rimozione di un tumore dal corpo. I margini descritti in un referto di patologia sono molto importanti perché ti dicono se l'intero tumore è stato rimosso o se una parte del tumore è stata lasciata indietro. Lo stato del margine determinerà l'eventuale trattamento aggiuntivo di cui potresti aver bisogno.
La maggior parte dei referti patologici descrivono i margini solo dopo una procedura chirurgica chiamata an escissione or resezione è stato eseguito per rimuovere l'intero tumore. Per questo motivo, i margini solitamente non vengono descritti dopo una procedura denominata a biopsia viene eseguita per rimuovere solo una parte del tumore. Il numero di margini descritti in un referto patologico dipende dal tipo di tessuto rimosso e dalla posizione del tumore. La dimensione del margine (la quantità di tessuto normale tra il tumore e il bordo tagliato) dipende dal tipo di tumore da rimuovere e dalla posizione del tumore.
I patologi esaminano attentamente i margini per cercare le cellule tumorali sul bordo tagliato del tessuto. Se si vedono cellule tumorali sul bordo tagliato del tessuto, il margine sarà descritto come positivo. Se non si vedono cellule tumorali sul bordo tagliato del tessuto, un margine sarà descritto come negativo. Anche se tutti i margini sono negativi, alcuni referti patologici forniranno anche una misurazione delle cellule tumorali più vicine al bordo tagliato del tessuto.
Un margine positivo (o molto vicino) è importante perché significa che le cellule tumorali potrebbero essere rimaste nel tuo corpo quando il tumore è stato rimosso chirurgicamente. Per questo motivo, ai pazienti che hanno un margine positivo può essere offerto un altro intervento chirurgico per rimuovere il resto del tumore o radioterapia nell'area del corpo con il margine positivo. La decisione di offrire un trattamento aggiuntivo e il tipo di opzioni di trattamento offerte dipenderà da una varietà di fattori, tra cui il tipo di tumore rimosso e l'area del corpo coinvolta. Ad esempio, un trattamento aggiuntivo potrebbe non essere necessario per a benigno tipo di tumore (non canceroso), ma può essere fortemente consigliato per a maligno tipo di tumore (canceroso).

Cosa significa effetto del trattamento?
Se hai ricevuto un trattamento (chemioterapia o radioterapia) prima che il tumore fosse rimosso, il tuo patologo esaminerà tutto il tessuto inviato per vedere quanto del tumore è ancora vivo (vitale). Linfonodi con cellule tumorali saranno esaminati anche per gli effetti del trattamento. Un maggiore effetto del trattamento (nessuna o pochissime cellule tumorali vitali rimanenti) è associato a una migliore sopravvivenza libera da malattia e globale.
A proposito di questo articolo
Questo articolo è stato scritto da medici per aiutarti a leggere e comprendere il tuo referto patologico. Contattaci se hai domande su questo articolo o sul tuo rapporto patologico. Leggere Questo articolo per un'introduzione più generale alle parti di un tipico referto patologico.


