di Jason Wasserman Dottore in Medicina e Chirurgia FRCPC
6 aprile 2026
Carcinoma lobulare invasivo (ILC) è il secondo tipo più comune di cancro al seno dopo carcinoma duttale invasivoInizia nei lobuli, le piccole ghiandole del seno che producono il latte, e si sviluppa nel tessuto mammario circostante. Il termine "dilaganteCiò significa che le cellule tumorali si sono diffuse oltre i lobuli, raggiungendo i tessuti circostanti. Al microscopio, il carcinoma lobulare invasivo presenta un aspetto caratteristico: le cellule tumorali sono scarsamente connesse tra loro e tendono a spostarsi singolarmente in fila indiana attraverso il tessuto mammario, anziché formare gli agglomerati ghiandolari tipici del carcinoma duttale invasivo.
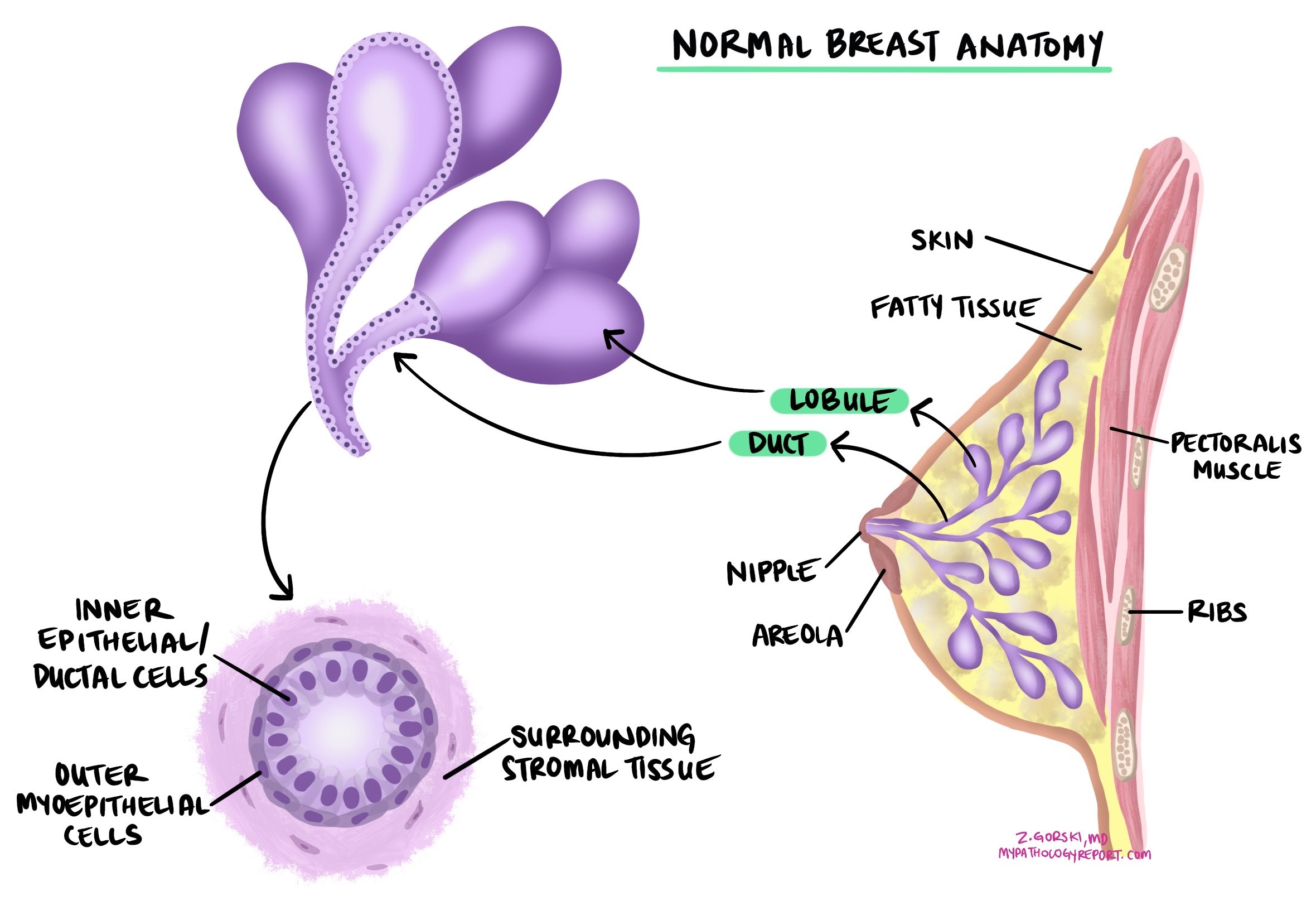
In alcuni pazienti, il carcinoma lobulare invasivo si sviluppa da una condizione precancerosa chiamata carcinoma lobulare in situ (LCIS), in cui le cellule anomale sono confinate ai lobuli. Le persone con una precedente diagnosi di LCIS hanno un rischio maggiore di sviluppare un carcinoma lobulare invasivo in uno o entrambi i seni.
Questo articolo ti aiuterà a comprendere i risultati del tuo referto istologico. Se hai subito una biopsia o un intervento chirurgico al seno, potresti trovare utili anche le nostre informazioni. Guida per comprendere il referto della biopsia mammaria utile.
Quali sono le cause del carcinoma lobulare invasivo?
Il carcinoma lobulare invasivo si sviluppa a causa di una combinazione di fattori genetici, ormonali e legati allo stile di vita. Il fattore genetico più importante è la perdita di una proteina chiamata E-caderina, che normalmente aiuta le cellule del seno ad aderire tra loro. Quando la E-caderina viene persa, più comunemente a causa di mutazioni o silenziamento del gene gene CDH1 — le cellule perdono la loro coesione e si diffondono individualmente nel tessuto mammario, creando il caratteristico schema di crescita a fila singola che definisce il carcinoma lobulare invasivo.
Ereditato mutazioni del gene CDH1 sono associati alla sindrome ereditaria del carcinoma gastrico diffuso e aumentano significativamente il rischio di carcinoma lobulare invasivo nel corso della vita, fino a circa il 42% negli individui affetti. La consulenza genetica è raccomandata per chiunque abbia una storia personale o familiare che suggerisca questa sindrome. Altri geni comunemente alterati nel carcinoma lobulare invasivo includono PIK3CA, PTENe ESECUZIONE1In rari casi, sono presenti mutazioni di HER2 o AKT1 che possono influenzare le decisioni terapeutiche.
Anche i fattori ormonali, come l'esposizione prolungata agli estrogeni durante la menopausa tardiva, la terapia ormonale sostitutiva o l'assenza di figli, aumentano il rischio. La maggior parte dei carcinomi lobulari invasivi è positiva ai recettori ormonali, a riprova di questa dipendenza ormonale.
Quali sono i sintomi?
Poiché il carcinoma lobulare invasivo tende a crescere in modo diffuso e infiltrante piuttosto che formare un'unica massa ben definita, può essere più difficile da individuare rispetto al carcinoma duttale invasivo. Nelle fasi iniziali, potrebbe non presentare sintomi evidenti. Con la crescita del tumore, la persona potrebbe avvertire un ispessimento o una maggiore pienezza del seno anziché un nodulo distinto, notare cambiamenti nelle dimensioni o nella forma del seno, vedere delle fossette sulla pelle o sperimentare un'inversione del capezzolo. Il carcinoma lobulare invasivo viene talvolta scoperto tramite mammografia o risonanza magnetica mammaria prima della comparsa dei sintomi.
Come viene fatta la diagnosi?
La diagnosi viene solitamente fatta dopo che un piccolo campione del tumore è stato rimosso in un biopsia e esaminato al microscopio da un patologoIn genere, dopo la conferma della presenza di un tumore tramite biopsia, si raccomanda un ulteriore intervento chirurgico per rimuovere completamente la massa tumorale.
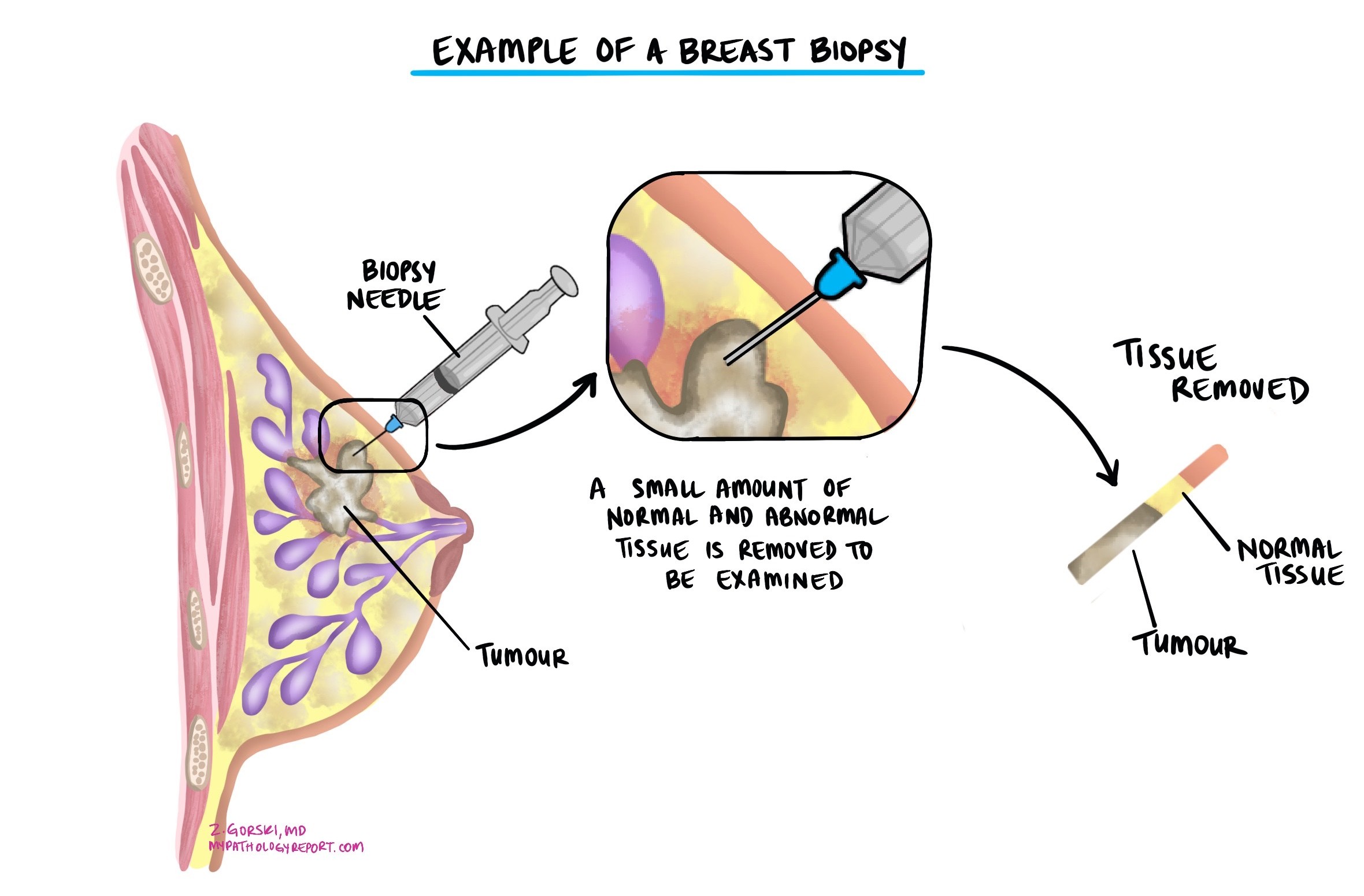
Al microscopio, il patologo identifica il caratteristico modello di crescita in fila singola e le cellule discoesive (non raggruppate). Poiché il carcinoma lobulare invasivo può apparire diverso dal carcinoma duttale invasivo e può essere confuso con altri tumori, immunoistochimica — test di colorazione speciali che rilevano proteine specifiche — vengono spesso eseguiti per confermare la diagnosi (vedere la sezione Immunoistochimica di seguito).
Tipi istologici
Gli anatomopatologi classificano il carcinoma lobulare invasivo in sottotipi in base all'aspetto delle cellule al microscopio. Il sottotipo può essere indicato nel referto istologico.
- Tipo classico — Il sottotipo più comune. Le cellule tumorali sono piccole e uniformi e si diffondono nel tessuto mammario come cellule singole in fila indiana. Questo sottotipo è spesso di basso grado e positivo ai recettori ormonali, ed è associato a una prognosi più favorevole.
- Tipo pleomorfo — Le cellule cancerose sono più grandi e dall'aspetto più anomalo rispetto al tipo classico. nucleo sono più grandi, più irregolari e appaiono più scuri (ipercromaticaQuesto sottotipo ha maggiori probabilità di essere di grado più elevato e può essere più aggressivo, con un rischio maggiore di diffusione ai linfonodi e ad altri organi.
- Altre varianti — Si possono inoltre descrivere quadri clinici solidi, alveolari, misti e tubulo-lobulari. Questi sono meno comuni e generalmente vengono gestiti in modo simile al tipo classico.
Grado istologico di Nottingham
Il grado istologico di Nottingham valuta la probabilità di aggressività del tumore assegnando un punteggio a tre caratteristiche microscopiche, ciascuna su una scala da 1 a 3:
- Formazione dei tubuli — La proporzione del tumore che forma strutture rotonde, simili a ghiandole. Il carcinoma lobulare invasivo in genere forma pochissimi tubuli, quindi questa categoria riceve solitamente un punteggio di 3.
- Pleomorfismo nucleare — Quanto variabile e anormale è nucleo confrontate le immagini con quelle delle cellule normali. Un punteggio di 1 indica che i nuclei sono relativamente uniformi; un punteggio di 3 indica che sono notevolmente ingranditi e irregolari.
- Conteggio mitotico — Quante cellule si stanno dividendo attivamente?figure mitotiche) in un'area definita del tumore.
I tre punteggi vengono sommati (per un totale compreso tra 3 e 9) per determinare il voto complessivo:
- Grado 1 (grado basso) — Punteggio totale 3-5. Crescita più lenta, minore probabilità di diffusione. La maggior parte dei carcinomi lobulari infiltranti di tipo classico sono di grado 1.
- Classe seconda (livello intermedio) — Punteggio totale 6-7: tasso di crescita e rischio moderati.
- Grado 3 (grado superiore) — Punteggio totale 8-9. Più aggressivo, crescita più rapida. Più comune nel sottotipo pleomorfo.
Si noti che, poiché il carcinoma lobulare invasivo raramente forma tubuli, la maggior parte dei tumori riceve un punteggio di tubuli pari a 3 indipendentemente dall'aggressività complessiva, il che significa che il grado è determinato principalmente dal pleomorfismo nucleare e dal numero di mitosi.
Dimensioni del tumore
La dimensione del tumore viene utilizzata per determinare lo stadio patologico del tumore (pT) ed è un importante predittore dell'esito: i tumori più grandi hanno maggiori probabilità di metastasi a linfonodi e altri organi. Le dimensioni finali del tumore possono essere misurate con precisione solo dopo la rimozione chirurgica completa del tumore. Non saranno incluse nel referto della biopsia.
Il carcinoma lobulare invasivo può essere difficile da misurare con precisione perché non sempre si presenta come una massa ben definita: il suo modello di crescita diffuso può far apparire la reale estensione del tumore maggiore di quanto non appaia nelle immagini diagnostiche. La risonanza magnetica mammaria è particolarmente utile per valutare le dimensioni del carcinoma lobulare invasivo prima dell'intervento chirurgico.
Estensione del tumore
Il carcinoma lobulare invasivo inizia all'interno del seno, ma in alcuni casi il tumore si diffonde alla pelle sovrastante o ai muscoli della parete toracica. Questo è chiamato estensione del tumoreLa sua presenza è associata a un rischio maggiore di recidiva locale e di metastasi a distanza, e innalza lo stadio patologico del tumore (pT4).
L'immunoistochimica
L'immunoistochimica Si utilizzano coloranti speciali per rilevare proteine specifiche nelle cellule tumorali. Nel caso del carcinoma lobulare invasivo, questi test hanno una duplice funzione: confermare la diagnosi e fornire informazioni sui biomarcatori che guidano il trattamento. Il marcatore più importante in questo contesto è la E-caderina.
- E-caderina - Questa proteina, che aiuta le cellule a rimanere unite, è assente in praticamente tutti i carcinomi lobulari invasivi. Questa perdita è una caratteristica distintiva della diagnosi e aiuta il patologo a distinguere il carcinoma lobulare invasivo dal carcinoma duttale invasivo (che in genere conserva la E-caderina). Il referto indicherà che l'espressione della E-caderina è "persa" o "assente" nelle cellule tumorali.
- Recettore degli estrogeni (ER) e recettore del progesterone (PR) — Testato nell'ambito della valutazione standard dei biomarcatori (vedere la sezione "Test dei biomarcatori" di seguito).
- HER2 — Testato nell'ambito della valutazione standard dei biomarcatori (vedi sotto).
Invasione linfovascolare
Invasione linfovascolare Significa che le cellule tumorali sono penetrate nei piccoli vasi sanguigni o nei canali linfatici in prossimità del tumore. Una volta all'interno di questi canali, le cellule tumorali possono migrare verso i linfonodi o raggiungere organi distanti attraverso il flusso sanguigno. Il referto indicherà se l'invasione linfovascolare è "presente" o "assente". La sua presenza aumenta il rischio di diffusione e recidiva e può indurre il medico a raccomandare trattamenti aggiuntivi come la chemioterapia o la radioterapia.
Margini chirurgici
A margine Il margine di tessuto rimosso durante l'intervento chirurgico è il bordo stesso. L'anatomopatologo esamina i margini per determinare se l'intero tumore è stato asportato.
- Margine negativo — Nessuna cellula tumorale sul bordo di taglio. Ciò suggerisce che il tumore visibile sia stato completamente rimosso.
- Margine positivo — La presenza di cellule tumorali sul bordo del taglio fa temere la presenza di residui cancerosi. In genere, si raccomanda un ulteriore intervento chirurgico o la radioterapia.
Anche quando tutti i margini sono negativi, il referto può includere una misurazione della distanza tra le cellule tumorali più vicine e il bordo. I margini vengono valutati solo dopo un intervento chirurgico di rimozione completa del tumore, non dopo una biopsia.
Poiché il carcinoma lobulare invasivo cresce in modo diffuso e potrebbe non formare una massa ben definita, ottenere margini di resezione liberi da cellule tumorali può talvolta risultare più difficile rispetto al carcinoma duttale invasivo. Il chirurgo e l'anatomopatologo collaboreranno per garantire la completa rimozione del tumore.
Linfonodi
Linfonodi I linfonodi sono piccoli organi del sistema immunitario in grado di intrappolare le cellule tumorali mentre si diffondono attraverso il sistema linfatico. Quando il tumore al seno si diffonde, in genere si sposta prima ai linfonodi ascellari (sotto le ascelle). Durante l'intervento chirurgico, questi linfonodi vengono rimossi ed esaminati. Il referto istologico includerà il numero totale di linfonodi esaminati, il numero di quelli contenenti cellule tumorali e le dimensioni di eventuali metastasi.
Esistono tre livelli di coinvolgimento dei linfonodi:
- Cellule tumorali isolate (ITC) — Aggregati di dimensioni non superiori a 0.2 mm. Non considerati positivi ai fini della stadiazione.
- Micrometastasi — Aggregati di dimensioni comprese tra 0.2 mm e 2 mm. Segnalati come pN1miPuò aumentare leggermente il rischio di recidiva.
- Macrometastasi — Aggregati di dimensioni superiori a 2 mm. Associati a un rischio maggiore di metastasi a distanza e che in genere comportano raccomandazioni terapeutiche più intensive.
Il tuo rapporto potrebbe anche menzionare estensione extranodale, il che significa che il cancro ha penetrato la parete esterna di un linfonodo nel tessuto circostante, un riscontro associato a un rischio di recidiva più elevato. linfonodo sentinella è il primo nodo della catena di drenaggio del seno ed è in genere il primo ad essere esaminato.
Biomarcatori e test molecolari
L'analisi dei biomarcatori è una parte essenziale di ogni valutazione del carcinoma lobulare invasivo. I risultati determinano direttamente quali trattamenti hanno maggiori probabilità di essere efficaci.
Recettore degli estrogeni (ER) e recettore del progesterone (PR)
La stragrande maggioranza dei carcinomi lobulari invasivi — circa il 95% — sono positivo al recettore ormonale, esprimendo recettore degli estrogeni (ER) e / o recettore del progesterone (PR)Ciò significa che le cellule tumorali utilizzano gli ormoni estrogeno e progesterone per alimentare la loro crescita. Il test viene eseguito tramite immunoistochimica.
Il referto includerà la percentuale di cellule positive (ad esempio, "90% ER-positivo"), l'intensità della colorazione (debole, moderata o forte) ed eventualmente un punteggio complessivo (Allred o H-score). Un tumore è considerato positivo ai recettori ormonali se i recettori per gli estrogeni (ER) o per il progesterone (PR) sono presenti in almeno l'1% delle cellule. I tumori positivi ai recettori ormonali rispondono bene alle terapie di blocco ormonale come il tamoxifene o gli inibitori dell'aromatasi (anastrozolo, letrozolo, exemestane), che riducono il rischio di recidiva. Questi trattamenti vengono in genere somministrati per 5-10 anni dopo l'intervento chirurgico.
HER2
HER2 l'amplificazione è rara nel carcinoma lobulare invasivo: la stragrande maggioranza degli ILC sono HER2-negativoQuando si esegue il test HER2, si segue lo stesso processo in due fasi utilizzato per il carcinoma duttale invasivo:
- Immunoistochimica (IHC) — Misura la proteina HER2 sulla superficie delle cellule tumorali, con un risultato riportato come 0, 0+, 1+, 2+ o 3+. I punteggi di 0 e 1+ sono negativi; 3+ è positivo; 2+ è dubbio e richiede ulteriori test.
- Ibridazione in situ (ISH/FISH) — eseguita quando l'IHC è 2+ per verificare l'amplificazione del gene HER2. Un risultato positivo (amplificato) conferma la positività a HER2.
Come nel caso del carcinoma duttale invasivo, i tumori con un punteggio IHC di 1+ o 2+/ISH-negativo sono classificati come HER2-basso, che potrebbero essere idonei al trattamento con trastuzumab-deruxtecan in fase metastatica. I tumori con IHC 3+ sono HER2-positivo e può rispondere a terapie mirate a HER2 come il trastuzumab. Nei rari casi di ILC con amplificazione di HER2, il trattamento viene affrontato in modo simile al carcinoma duttale invasivo HER2-positivo.
Test genomici (profilazione dell'espressione genica)
Ad alcuni pazienti con carcinoma lobulare invasivo positivo ai recettori ormonali e negativo a HER2 può essere offerto test genomici che analizzano l'attività genica nel tumore per stimare il rischio di recidiva e prevedere se la chemioterapia può apportare benefici aggiuntivi rispetto alla terapia ormonale. Questi test includono: Punteggio di ricorrenza basato su 21 geni (Oncotype DX) e Firma di 70 geni (MammaPrint)Questi risultati possono essere inclusi nel referto istologico o forniti separatamente.
Tuttavia, è importante notare che alcuni test genomici sono stati validati principalmente nel carcinoma duttale invasivo e la loro efficacia nel carcinoma lobulare invasivo è tuttora oggetto di studio. Il vostro oncologo discuterà con voi se i test genomici sono appropriati per il vostro caso e come i risultati verrebbero interpretati specificamente per il carcinoma lobulare invasivo.
Per ulteriori informazioni sui biomarcatori del cancro al seno, visita la nostra Biomarcatori e test molecolari .
Effetto del trattamento e carico tumorale residuo
Se hai ricevuto chemioterapia, terapia ormonale o terapia mirata prima intervento chirurgico (chiamato terapia neoadiuvante), il referto istologico descriverà la quantità di tumore residuo dopo il trattamento.
Migliori Indice di carico residuo del cancro (RCB) Combina le dimensioni del letto tumorale, la percentuale di cellule cancerose residue e il coinvolgimento dei linfonodi in un unico punteggio:
- RCB-0 (risposta patologica completa) — Nessun tumore invasivo residuo nel seno o nei linfonodi. Esito estremamente favorevole.
- RCB-I (malattia residua minima) — Rimane pochissimo cancro.
- RCB-II (malattia residua moderata) — Rimane una moderata quantità di cancro.
- RCB-III (malattia residua estesa) — Rimane una grande quantità di tessuto tumorale, associata a un rischio di recidiva più elevato.
È opportuno sottolineare che il carcinoma lobulare invasivo mostra in genere un tasso inferiore di risposta patologica completa alla chemioterapia neoadiuvante rispetto ad altri sottotipi di tumore al seno. Ciò riflette la biologia del carcinoma lobulare invasivo: di solito è positivo ai recettori ormonali e di grado 1-2, il che significa che è meno sensibile alla chemioterapia. La terapia ormonale neoadiuvante viene sempre più utilizzata come alternativa in alcuni casi.
Stadio patologico (pTNM)
Lo stadio patologico descrive quanto si è diffuso il cancro, utilizzando il Sistema di stadiazione TNML'anatomopatologo, a partire dal campione chirurgico, determina gli stadi pT e pN; lo stadio M viene determinato mediante diagnostica per immagini.
Stadio del tumore (pT)
- pT0 — Nell'esame istologico del campione chirurgico non è stata riscontrata alcuna traccia di tumore invasivo residuo.
- pT1mi — Tumore di 1 mm o inferiore.
- pT1a — Tumore di dimensioni superiori a 1 mm ma pari o inferiori a 5 mm.
- pT1b — Tumore di dimensioni superiori a 5 mm ma pari o inferiori a 10 mm.
- pT1c — Tumore di dimensioni superiori a 10 mm ma pari o inferiori a 20 mm.
- pT2 — Tumore di dimensioni superiori a 20 mm ma pari o inferiori a 50 mm.
- pT3 — Tumore di dimensioni superiori a 50 mm.
- pT4a — Il tumore si è esteso alla parete toracica.
- pT4b — Il tumore si è diffuso alla pelle, causando ulcerazioni o noduli satelliti.
- pT4c — Sia pT4a che pT4b.
- pT4d — Carcinoma mammario infiammatorio.
Stadio nodale (pN)
- pN0 — Non è stata riscontrata alcuna traccia di cellule tumorali nei linfonodi esaminati.
- pN0(i+) — Solo cellule tumorali isolate (≤0.2 mm) — non considerate positive.
- pN1mi — Micrometastasi (0.2–2 mm) presenti solo nei linfonodi ascellari.
- pN1a — Tumore in 1-3 linfonodi ascellari, con almeno una lesione di dimensioni superiori a 2 mm.
- pN1b — Tumore nei linfonodi sentinella mammari interni ipsilaterali (escluse le cellule tumorali isolate).
- pN2a — Tumore in 4-9 linfonodi ascellari.
- pN2b — Tumore nei linfonodi mammari interni senza coinvolgimento ascellare.
- pN3a — Tumore presente in 10 o più linfonodi ascellari o nei linfonodi infraclavicolari.
- pN3b — Tumore nei linfonodi mammari interni e ascellari.
- pN3c — Tumore nei linfonodi sovraclaveari.
Qual è la prognosi per il carcinoma lobulare invasivo?
La prognosi per il carcinoma lobulare invasivo è generalmente favorevole negli stadi iniziali, poiché la maggior parte dei casi è di basso grado, positiva ai recettori ormonali e diagnosticata in uno stadio localizzato o regionalmente limitato. I tassi di sopravvivenza a cinque e dieci anni per il carcinoma lobulare invasivo in stadio iniziale e positivo ai recettori ormonali sono eccellenti, spesso paragonabili o superiori a quelli del carcinoma duttale invasivo di stadio e grado simili.
Tuttavia, il carcinoma lobulare invasivo presenta diverse caratteristiche prognostiche distintive che lo differenziano dal carcinoma duttale invasivo:
- Rischio più elevato di recidiva tardiva — Alcuni studi dimostrano che il carcinoma lobulare invasivo (ILC) presenta un rischio maggiore di recidiva a distanza oltre i 5 anni rispetto al carcinoma duttale invasivo. Per questo motivo, le pazienti traggono beneficio da una terapia ormonale prolungata (fino a 10 anni).
- Schema metastatico distinto — Quando il carcinoma lobulare invasivo si diffonde, ha una predilezione unica per siti diversi dal carcinoma duttale invasivo. L'ILC si diffonde comunemente al ossa, tratto gastrointestinale (inclusi stomaco e colon), ovaie e peritoneo, piuttosto che ai polmoni, che sono una sede metastatica più tipica per altri tumori al seno. Questa peculiarità implica che le pazienti potrebbero necessitare di una sorveglianza personalizzata e che i sintomi gastrointestinali o ginecologici dovrebbero essere indagati tempestivamente.
- Differenze tra i sottotipi — I sottotipi pleomorfo e solido sono associati a una prognosi peggiore rispetto al tipo classico. I tumori di grado 3 e quelli con coinvolgimento dei linfonodi presentano un rischio maggiore rispetto ai tumori di grado 1 senza interessamento linfonodale.
- Ottima risposta alla terapia ormonale — La quasi universale positività dei recettori ormonali nel carcinoma lobulare invasivo (ILC) fa sì che la maggior parte delle pazienti risponda bene alla terapia di blocco ormonale a lungo termine, che riduce sostanzialmente il rischio di recidiva.
Domande da porre al medico
Il referto istologico contiene informazioni importanti che guideranno il tuo percorso di cura. Le seguenti domande possono aiutarti a prepararti per il prossimo appuntamento.
- Di che sottotipo di carcinoma lobulare invasivo soffro — classico o pleomorfo — e questo influisce sulla mia prognosi?
- Quali erano le dimensioni del tumore e il suo grado secondo la classificazione di Nottingham?
- Qual è lo stadio patologico del mio tumore (pT e pN)?
- Sono stati coinvolti dei linfonodi e, in caso affermativo, quanti?
- I margini chirurgici erano liberi da cellule tumorali? Il tumore è stato rimosso completamente?
- Era presente invasione linfovascolare?
- La perdita di E-caderina è stata confermata mediante immunoistochimica?
- Quali sono i miei risultati relativi ai recettori ormonali (ER e PR) e quale terapia di blocco ormonale mi consiglia?
- Qual è il mio stato HER2? Il mio tumore è HER2-negativo, HER2-basso o HER2-positivo?
- Verranno eseguiti test genomici (come Oncotype DX) e sono affidabili per il carcinoma lobulare invasivo?
- Dovrei essere indirizzato a una consulenza genetica per valutare la presenza di una mutazione del gene CDH1 o di altri fattori di rischio ereditari?
- Se ho ricevuto una terapia neoadiuvante, qual era il mio punteggio di carico tumorale residuo?
- Considerata la tendenza del carcinoma lobulare invasivo a diffondersi a stomaco, colon e ovaie, a quali esami di imaging o sintomi di controllo dovrei prestare attenzione?
- Quale trattamento aggiuntivo è raccomandato: radioterapia, chemioterapia, terapia ormonale o terapia mirata?
- Per quanto tempo dovrò seguire la terapia ormonale?


