מאת Bibianna Purgina, MD FRCPC
במרץ 29, 2023
סרקומה סינוביאלית היא סוג של סרטן הנקרא א סרקומה. ישנם שני סוגים של סרקומה סינוביאלית. סרקומה סינוביאלית מונופאזית מורכבת כולה מתאי ציר ארוכים ודקים. סרקומה סינוביאלית דו-פאזית מורכבת מתאי ציר וגם מתאי אפיתל עגולים או בלוטות. סרקומה סינוביאלית יכולה להתפתח בכל גיל, אך היא נפוצה ביותר בקרב מבוגרים.
היכן בגוף נמצא סרקומה סינוביאלית?
מקומות אופייניים לסרקומה סינוביאלית כוללים את הידיים והרגליים, אך הגידול יכול להתפתח בכל מקום בגוף.
מדוע הגידול הזה נקרא סרקומה "סינוביאלית"?
מכיוון שהדיווחים המוקדמים ביותר על סרקומה סינוביאלית תיארו גידולים סביב מפרקים כמו הברך, חשבו שהגידול מתפתח מהרקמה סביב המפרק שנקרא סינוביום. אנו יודעים כעת כי הגידול אינו מתפתח למעשה מהסינוביום, אולם השם המקורי "סינוביאל" עדיין נשאר.
מה המשמעות של סרקומה סינוביאלית גרורתית?
כמו סוגים אחרים של סרטן, סרקומה סינוביאלית מסוגלת להתפשט מעבר לגידול המקורי לחלקים אחרים בגוף. המונח סרקומה סינוביאלית גרורתית פירושו שתאים סרטניים נמצאו בחלק אחר של הגוף. כאשר סרקומה סינוביאלית גרורה, התאים בדרך כלל מתפשטים לריאות ו בלוטות לימפה.
כיצד מאבחנים סרקומה סינוביאלית?
האבחנה הראשונה של סרקומה סינוביאלית נעשית בדרך כלל לאחר הסרת דגימה קטנה של הגידול בהליך הנקרא ביופסיה. לאחר מכן, רקמת הביופסיה נשלחת לפתולוג הבודק אותה במיקרוסקופ. בדיקות נוספות כגון אימונוהיסטוכימיה ו פלואורסצנטי הכלאה באתרו (FISH) ניתן לבצע גם כדי לאשר את האבחנה.
איך נראית סרקומה סינוביאלית מתחת למיקרוסקופ?
תחת המיקרוסקופ, סרקומות סינוביאליות דו-פאזיות עשויות משני סוגים של תאים סרטניים: אפיתל תאי גידול ו ציר תאי גידול. סרקומות סינוביאליות מונופאזיות עשויות רק מאחד מסוגי התאים הסרטניים הללו, בדרך כלל תאי הגידול בציר.

אילו בדיקות נוספות ניתן לבצע כדי לאשר את האבחנה?
בדיקות מולקולריות
סרקומה סינוביאלית מכילה שינוי גנטי הנקרא טרנסלוקציה. שינוי גנטי זה משלב את הגן SS18 עם גנים SS1, SSX2 או SSX4. גידולים עם טרנסלוקציה SS18-SSX1 קשורים למחלה גרועה יותר פּרוֹגנוֹזָה בהשוואה לגידולים עם טרנסלוקציות המערבות גנים אחרים. פתולוגים בודקים את השינויים המולקולריים הללו על ידי ביצוע אחד מהם פלואורסצנטי הכלאה באתרו (FISH) או רצף הדור הבא (NGS) על חלק מהרקמה מהגידול. סוג זה של בדיקות ניתן לבצע על ביופסיה דגימה או כאשר הגידול הוסר בניתוח.
מהי דרגת FNCLCC ומדוע היא חשובה לסרקומה סינוביאלית?
פתולוגים מחלקים סרקומה סינוביאלית לשלוש דרגות המבוססות על מערכת שנוצרה על ידי הפדרציה הצרפתית של מרכזי סרטן Sarcoma Group (FNCLCCC). מערכת זו משתמשת בשלוש תכונות מיקרוסקופיות כדי לקבוע את דרגת הגידול: בידול, ספירה מיטוטית ונמק. תכונות אלה מוסברות ביתר פירוט להלן. ניתן לקבוע את הציון רק לאחר שדגימה של הגידול נבדקה במיקרוסקופ.
נקודות (מ-0 עד 3) מוקצות עבור כל אחת מהתכונות המיקרוסקופיות (0 עד 3) והמספר הכולל של הנקודות קובע את הציון הסופי של הגידול. לפי מערכת זו, סרקומות סינוביאליות עשויות להיות גידולים בדרגה נמוכה או גבוהה. גידולים בדרגה גבוהה (דרגות 2 ו-3) קשורים למחלה גרועה יותר פּרוֹגנוֹזָה.
נקודות הקשורות לכל ציון:
- הכיתה 1 - 2 או 3 נקודות.
- הכיתה 2 - 4 או 5 נקודות.
- הכיתה 3 - 6 עד 8 נקודות.
תכונות מיקרוסקופיות המשמשות לקביעת הציון:
- בידול גידולים - גידול סרטני בידול מתאר עד כמה תאי הגידול נראים כמו תאים בריאים רגילים. תאי גידול שנראים דומים מאוד לתאים רגילים מקבלים נקודה אחת ואילו אלה שלא נראים כמו תאים נורמליים, מקבלים 1 נקודות. כל הסרקומות הסינוביאליות מקבלים אוטומטית 3 נקודות עבור קטגוריה זו.
- ספירה מיטוטית – תא שנמצא בתהליך של חלוקה ליצירת שני תאים חדשים נקרא a דמות מיטוטית. גידולים שגדלים מהר נוטים להיות בעלי נתונים מיטוטיים יותר מאשר גידולים שגדלים לאט. הפתולוג שלך יקבע את הספירה המיטוטית על ידי ספירת מספר הדמויות המיטוטיות בעשרה אזורים של הגידול תוך הסתכלות דרך המיקרוסקופ. גידולים ללא נתון מיטוטי או מעט מאוד דמויות מיטוטיות מקבלים נקודה אחת בעוד לאלו עם 1 עד 10 דמויות מיטוטיות ניתנות 20 נקודות ואלה עם יותר מ-2 דמויות מיטוטיות מקבלים 20 נקודות.
- נימק - נימק הוא סוג של מוות של תאים. גידולים שגדלים מהר נוטים לסבול יותר נמק מאשר גידולים שגדלים לאט. אם הפתולוג שלך לא רואה נמק, הגידול יקבל 0 נקודות. הגידול יקבל נקודה אחת אם נראה נמק אך מהווה פחות מ-1% מהגידול או 50 נקודות אם הנמק מהווה יותר מ-2% מהגידול.
מדוע גודל הגידול חשוב לסרקומה סינוביאלית?
גודל הגידול חשוב מכיוון שגידולים בגודל של פחות מ-5 ס"מ נוטים פחות להתפשט לחלקים אחרים בגוף וקשורים למחלה טובה יותר. פּרוֹגנוֹזָה. גודל הגידול משמש גם לקביעת שלב הגידול הפתולוגי (ראה שלב פתולוגי להלן).
מה המשמעות של הארכת גידול ומדוע זה חשוב?
רוב הסרקומות הסינוביאליות נוטות להופיע בגפיים והן מוגדרות היטב, אך הגידול עשוי לצמוח לתוך או סביב איברים ועצמות סמוכים. זה נקרא הרחבת גידול. הפתולוג שלך יבדוק דגימות של האיברים והרקמות שמסביב תחת המיקרוסקופ כדי לחפש תאי גידול. כל איברים או רקמה שמסביב המכילים תאי גידול יתוארו בדוח שלך.
מה המשמעות של השפעת הטיפול?
אם קיבלת כימותרפיה ו/או הקרנות לפני הניתוח להסרת הגידול, הפתולוג שלך יבדוק את כל הרקמה שנשלחה לפתולוגיה כדי לראות כמה מהגידול היה עדיין בחיים בזמן הוצאתו מהגוף. פתולוגים משתמשים במונח בר-קיימא כדי לתאר רקמה שעדיין הייתה בחיים בזמן שהוסרה מהגוף. לעומת זאת, פתולוגים משתמשים במונח לא-קיימא כדי לתאר רקמה שלא הייתה בחיים בזמן שהוסרה מהגוף. לרוב, הפתולוג שלך יתאר את אחוז הגידולים שאינם ברי קיימא.
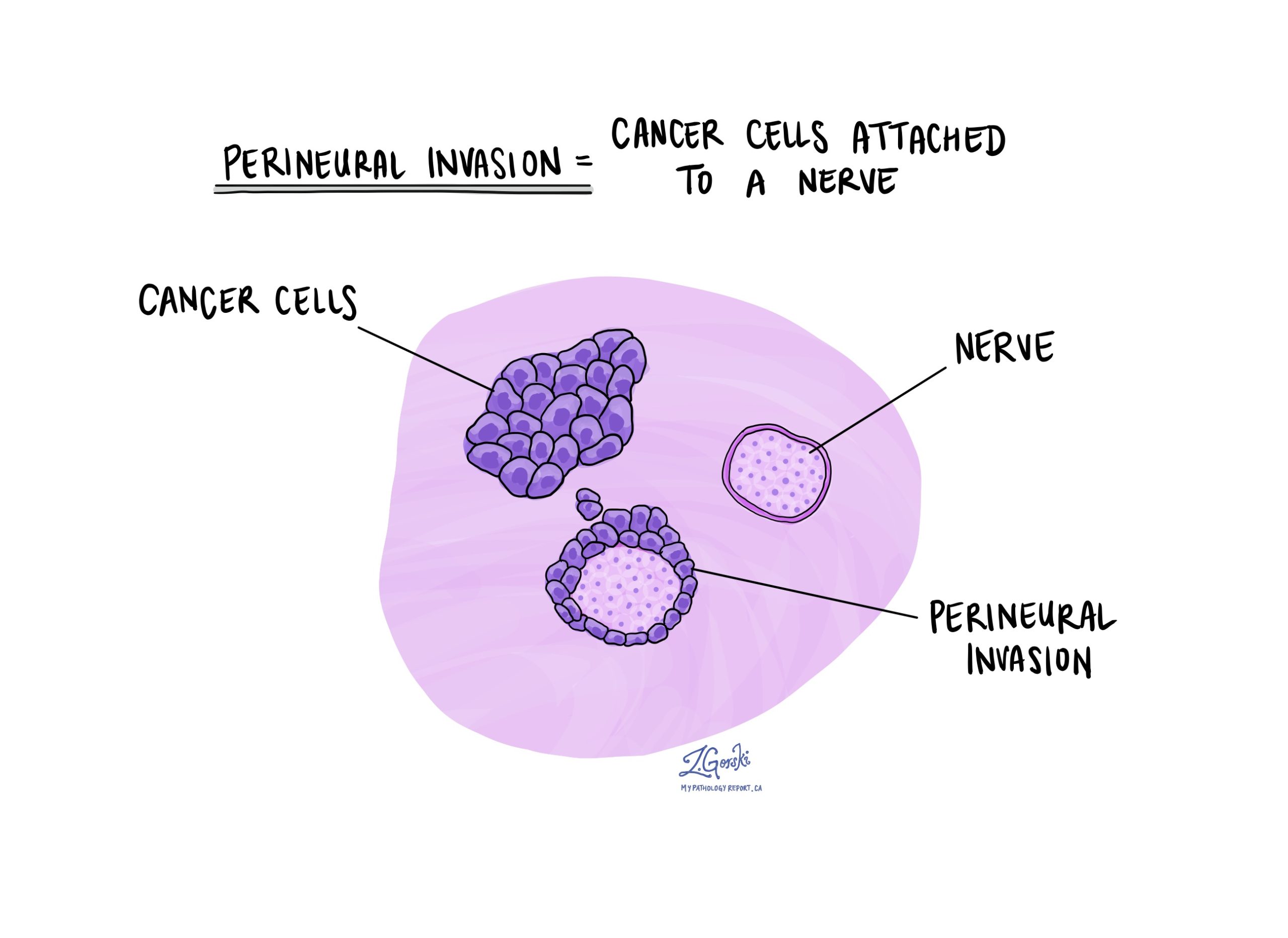
מה המשמעות של פלישה פרינוראלית ומדוע היא חשובה?
פלישה פרינוראלית היא מונח שפתולוגים משתמשים בהם כדי לתאר תאים סרטניים המחוברים לעצב או בתוכו. מונח דומה, פלישה תוך עצבית, משמש לתיאור תאים סרטניים בתוך עצב. עצבים הם כמו חוטים ארוכים המורכבים מקבוצות תאים הנקראות נוירונים. עצבים נמצאים בכל הגוף והם אחראים על שליחת מידע (כגון טמפרטורה, לחץ וכאב) בין הגוף למוח. פלישה פרינוראלית חשובה מכיוון שתאי הסרטן יכולים להשתמש בעצב כדי להתפשט לאיברים ולרקמות שמסביב. זה מגביר את הסיכון שהגידול יצמח מחדש לאחר הניתוח.
מה המשמעות של פלישה לימפווסקולרית ולמה היא חשובה?
פלישה לימפה וכלי דם פירושה שתאים סרטניים נראו בתוך כלי דם או כלי לימפה. כלי דם הם צינורות ארוכים ודקים המובילים דם ברחבי הגוף. כלי הלימפה דומים לכלי דם קטנים אלא שהם נושאים נוזל הנקרא לימפה במקום דם. כלי הלימפה מתחברים לאיברים חיסון קטנים הנקראים בלוטות לימפה שנמצאים בכל הגוף. פלישה לימפה וכלי דם חשובה מכיוון שתאי סרטן יכולים להשתמש בכלי דם או כלי לימפה כדי להתפשט לחלקים אחרים בגוף כגון בלוטות לימפה או הריאות.

מהו שוליים ולמה שוליים חשובים?
בפתולוגיה, שוליים הם קצה הרקמה הנחתך בעת הסרת גידול מהגוף. השוליים המתוארים בדוח פתולוגי חשובים מאוד מכיוון שהם אומרים לך אם כל הגידול הוסר או אם חלק מהגידול נותר מאחור. מצב השוליים יקבע איזה (אם בכלל) טיפול נוסף תידרש.
רוב הדוחות הפתולוגיים מתארים שוליים רק לאחר ביצוע הליך כירורגי הנקרא כריתה או כריתה במטרה להסיר את כל הגידול. מסיבה זו, השוליים אינם מתוארים בדרך כלל לאחר ביצוע הליך הנקרא ביופסיה במטרה להסיר רק חלק מהגידול. מספר השוליים המתוארים בדוח פתולוגי תלוי בסוגי הרקמות שהוסרו ובמיקום הגידול. גודל השוליים (כמות הרקמה התקינה בין הגידול לקצה החתוך) תלוי בסוג הגידול המוסר ובמיקום הגידול.
פתולוגים בוחנים בקפידה את השוליים כדי לחפש תאי גידול בקצה החתוך של הרקמה. אם נראים תאי גידול בקצה החתוך של הרקמה, השוליים יתוארו כחיוביים. אם לא נראים תאי גידול בקצה החתוך של הרקמה, השוליים יתוארו כשליליים. גם אם כל השוליים שליליים, חלק מהדוחות הפתולוגיים יספקו גם מדידה של תאי הגידול הקרובים ביותר לקצה החתוך של הרקמה.
שוליים חיוביים (או קרובים מאוד) חשובים מכיוון שזה אומר שייתכן שתאי גידול נותרו מאחור בגופך כאשר הגידול הוסר בניתוח. מסיבה זו, ניתן להציע למטופלים שיש להם שוליים חיוביים ניתוח נוסף להסרת שאר הגידול או טיפול בקרינה לאזור הגוף עם השוליים החיוביים. ההחלטה להציע טיפול נוסף וסוג אפשרויות הטיפול המוצעות יהיו תלויות במגוון גורמים לרבות סוג הגידול שהוסר ואזור הגוף המעורב.

האם נבדקו בלוטות הלימפה והאם יש בהן תאים סרטניים?
בלוטות לימפה הם איברים חיסוניים קטנים המצויים בכל הגוף. תאים סרטניים יכולים להתפשט מגידול לבלוטות לימפה דרך כלי דם קטנים הנקראים לימפה. מסיבה זו, בלוטות לימפה מוסרות בדרך כלל ונבדקות תחת מיקרוסקופ כדי לחפש תאים סרטניים. התנועה של תאים סרטניים מהגידול לחלק אחר בגוף כמו בלוטת לימפה נקראת גרורה.
תאי סרטן מתפשטים בדרך כלל תחילה לבלוטות הלימפה הקרובות לגידול, אם כי בלוטות לימפה רחוקות מהגידול יכולות להיות מעורבות גם כן. מסיבה זו, בלוטות הלימפה הראשונות שהוסרו בדרך כלל קרובות לגידול. בלוטות לימפה רחוקות יותר מהגידול מוסרות בדרך כלל רק אם הן מוגדלות וקיים חשד קליני גבוה שייתכן שיש תאים סרטניים בבלוטת הלימפה.
אם בלוטות לימפה הוסרו מגופך, הן ייבדקו במיקרוסקופ על ידי פתולוג ותוצאות בדיקה זו יתוארו בדוח שלך. רוב הדיווחים יכללו את המספר הכולל של בלוטות הלימפה שנבדקו, היכן בגוף נמצאו בלוטות הלימפה ואת המספר (אם בכלל) המכילים תאים סרטניים. אם נראו תאים סרטניים בבלוטת לימפה, ניתן לכלול גם את הגודל של הקבוצה הגדולה ביותר של תאים סרטניים (מתוארים לעתים קרובות כ"מיקוד" או "פיקדון").
בדיקת בלוטות הלימפה חשובה משתי סיבות. ראשית, מידע זה משמש לקביעת שלב הצמתים הפתולוגי (pN). שנית, מציאת תאים סרטניים בבלוטת לימפה מגבירה את הסיכון שתאים סרטניים יימצאו באזורים אחרים בגוף בעתיד. כתוצאה מכך, הרופא שלך ישתמש במידע זה בעת ההחלטה אם נדרש טיפול נוסף כגון כימותרפיה, טיפול בקרינה או אימונותרפיה.
מה זה אומר אם בלוטת לימפה מתוארת כחיובית?
פתולוגים משתמשים לעתים קרובות במונח "חיובי" כדי לתאר בלוטת לימפה המכילה תאים סרטניים. לדוגמה, בלוטת לימפה המכילה תאים סרטניים עשויה להיקרא "חיובית לממאירות".
מה זה אומר אם בלוטת לימפה מתוארת כשלילית?
פתולוגים משתמשים לעתים קרובות במונח "שלילי" כדי לתאר בלוטת לימפה שאינה מכילה תאים סרטניים. לדוגמה, בלוטת לימפה שאינה מכילה תאים סרטניים עשויה להיקרא "שלילית לממאירות".

כיצד קובעים פתולוגים את השלב הפתולוגי (pTNM) עבור סרקומה סינוביאלית?
השלב הפתולוגי של סרקומה סינוביאלית מבוסס על מערכת TNM staging, מערכת מוכרת בינלאומית שנוצרה במקור על ידי הוועדה המשותפת האמריקאית לסרטן. מערכת זו משתמשת במידע על הגידול הראשוני (T), בלוטות לימפה (נ), ומרוחקת גרורתי מחלה (M) כדי לקבוע את השלב הפתולוגי המלא (pTNM). הפתולוג שלך יבדוק את הרקמה שהוגשה ויתן מספר לכל חלק. באופן כללי, מספר גבוה יותר פירושו מחלה מתקדמת יותר וחמורה יותר פּרוֹגנוֹזָה.
שלב הגידול (pT) עבור סרקומה סינוביאלית
שלב הגידול עבור סרקומה סינוביאלית משתנה בהתאם לחלק הגוף המעורב. לדוגמה, גידול באורך 5 סנטימטר שמתחיל בראש יקבל שלב גידול שונה מגידול שמתחיל עמוק בחלק האחורי של הבטן (הרטרופריטוניאום). עם זאת, ברוב אתרי הגוף, שלב הגידול כולל את גודל הגידול והאם הגידול גדל לתוך חלקי הגוף הסובבים אותו.
ראש וצוואר
- T1 - גודל הגידול אינו עולה על 2 ס"מ.
- T2 - גודל הגידול בין 2 ל-4 סנטימטרים.
- T3 - גודל הגידול גדול מ-4 סנטימטרים.
- T4 - הגידול גדל לתוך רקמות מסביב כמו עצמות הפנים או הגולגולת, העין, כלי הדם הגדולים יותר בצוואר או המוח.
חזה, גב או בטן והידיים או הרגליים (גזע וגפיים)
- T1 - גודל הגידול אינו עולה על 5 ס"מ.
- T2 - גודל הגידול בין 5 ל-10 סנטימטרים.
- T3 - גודל הגידול בין 10 ל-15 סנטימטרים.
- T4 - גודל הגידול גדול מ-15 סנטימטרים.
בטן ואיברים בתוך החזה (איברים קרביים חזה)
- T1 - הגידול נראה רק באיבר אחד.
- T2 – הגידול גדל לתוך רקמת החיבור המקיפה את האיבר שממנו מתחיל.
- T3 - הגידול גדל לאיבר אחד לפחות.
- T4 - נמצאו מספר גידולים.
Retroperitoneum (החלל בחלק האחורי של חלל הבטן)
- T1 - גודל הגידול אינו עולה על 5 ס"מ.
- T2 - גודל הגידול בין 5 ל-10 סנטימטרים.
- T3 - גודל הגידול בין 10 ל-15 סנטימטרים.
- T4 - גודל הגידול גדול מ-15 סנטימטרים.
רקמה סביב העין (מסלול)
- T1 - גודל הגידול אינו עולה על 2 ס"מ.
- T2 - הגידול גדול מ-2 סנטימטרים אך לא צמח לתוך העצמות המקיפות את העין.
- T3 - הגידול גדל לתוך העצמות המקיפות את העין או עצמות אחרות של הגולגולת.
- T4 - הגידול גדל לתוך העין (הכדור) או הרקמות שמסביב כמו העפעפיים, הסינוסים או המוח.
שלב נודאלי (pN) עבור סרקומה סינוביאלית
סרקומה סינוביאלית ניתנת לשלב צמתים של 0 או 1 על סמך נוכחות או היעדר תאי גידול באחד או יותר בלוטות לימפה. אם לא נראים תאי גידול בבלוטות לימפה כלשהן, שלב הצמתים הוא N0. אם לא נשלחות בלוטות לימפה לבדיקה פתולוגית, לא ניתן לקבוע את השלב של בלוטות הלימפה, והשלב הבלוטות רשום כ NX. אם נמצאו תאי גידול בבלוטות לימפה כלשהן, שלב הצמתים רשום כ N1.
שלב גרורות (pM) עבור סרקומה סינוביאלית
לסרקומה סינוביאלית ניתן שלב גרורתי של 0 או 1 על סמך נוכחות של תאי גידול באתר מרוחק בגוף (למשל הריאות). ניתן להקצות את השלב הגרורתי רק אם רקמה מאתר מרוחק מוגשת לבדיקה פתולוגית. מכיוון שרקמה זו קיימת לעתים רחוקות, לא ניתן לקבוע את השלב הגרורתי והוא רשום כ-MX.


