Jason Wasserman MD PhDFRCPCによる
2022 年 9 月 28 日
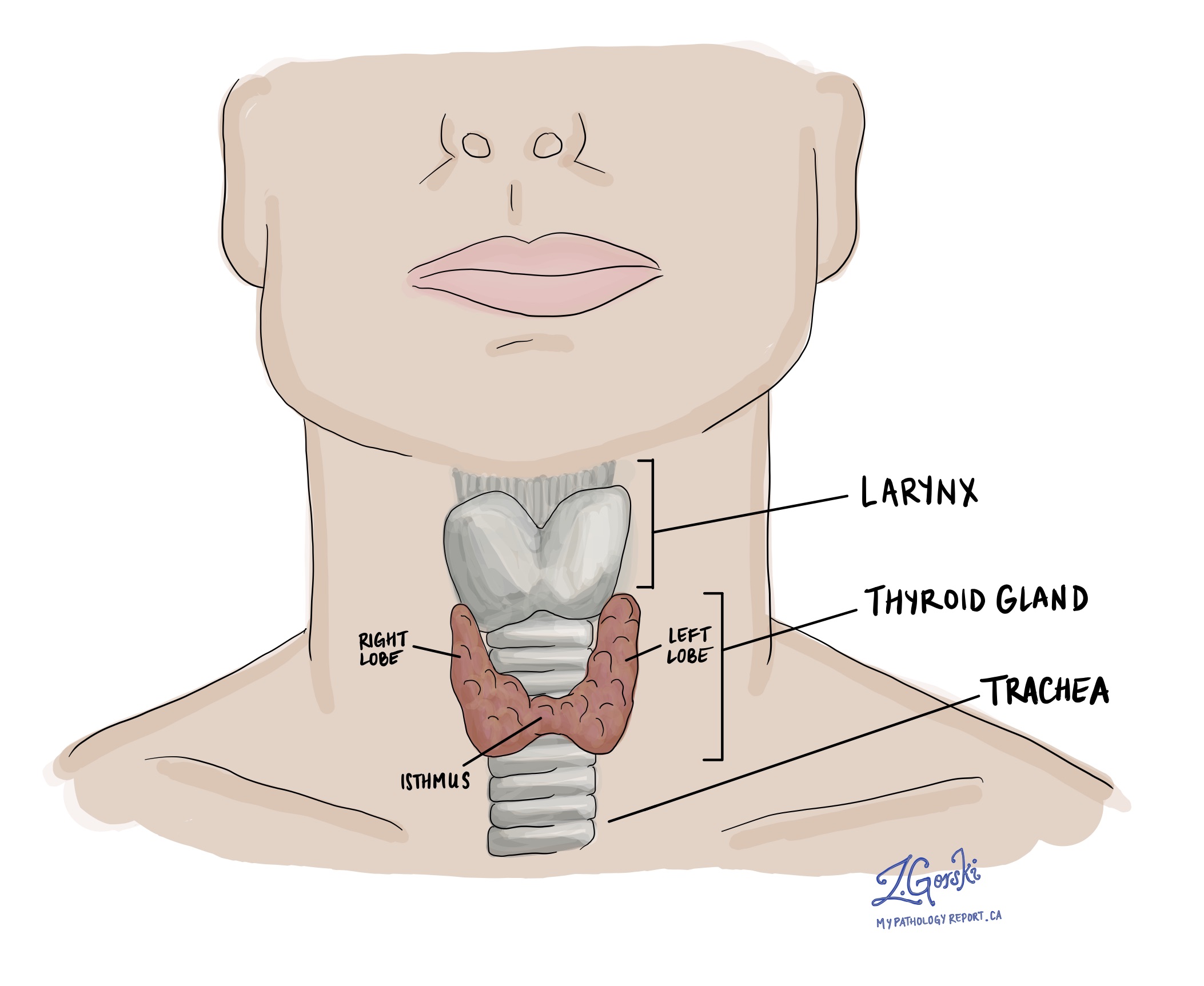
低浸潤性腫瘍細胞がんとは何ですか?
低侵襲性腫瘍細胞がんは、甲状腺がんの一種です。 腫瘍は正常から分離されています 甲状腺 と呼ばれる組織の薄いバンドによって 腫瘍カプセル. 「低侵襲」腫瘍では、がん細胞のグループが腫瘍被膜を突き破り、周囲の正常な甲状腺に広がっています。 このタイプのがんは、以前は呼ばれていました 低侵襲性のHurthle細胞癌.
低侵襲性腫瘍細胞がんはどのように診断されますか?
診断は、腫瘍全体が取り除かれ、検査のために病理学者に送られた後にのみ行うことができます。 これには通常、甲状腺の XNUMX つの葉を外科的に除去することが含まれますが、甲状腺全体を除去することもあります。 腫瘍全体を切除する必要があるため、 腫瘍カプセル 腫瘍カプセル浸潤を探すために顕微鏡下で検査する必要があります。 腫瘍被膜浸潤とは、がん細胞が腫瘍被膜を破り、周囲の正常な甲状腺に広がったことを意味します。 オンコサイト腺腫は非がん性甲状腺腫瘍の一種で、低侵襲性オンコサイトがんと非常によく似ています。 ただし、低侵襲性腫瘍細胞がんとは対照的に、腫瘍細胞腺腫の腫瘍細胞は被膜を破って周囲の甲状腺に広がっていません。
低浸潤性腫瘍細胞がんは顕微鏡でどのように見えますか?
顕微鏡で調べると、腫瘍は大きなピンク色でできています 腫瘍細胞. ごく最近まで、これらの細胞はハースル細胞と呼ばれていました。 オンコサイト細胞がピンク色に見えるのは、 細胞質 (細胞の体)はミトコンドリアと呼ばれる細胞部分でいっぱいです。 腫瘍細胞も大きな円形をしています 核 (遺伝物質を保持する細胞の部分)と顕著な中央 核 (核の真ん中にある遺伝物質の塊)。 腫瘍細胞は、一緒に結合して卵胞と呼ばれる小さな丸い構造を形成するか、病理学者が「固体パターン」と表現する大きなグループになっている可能性があります。
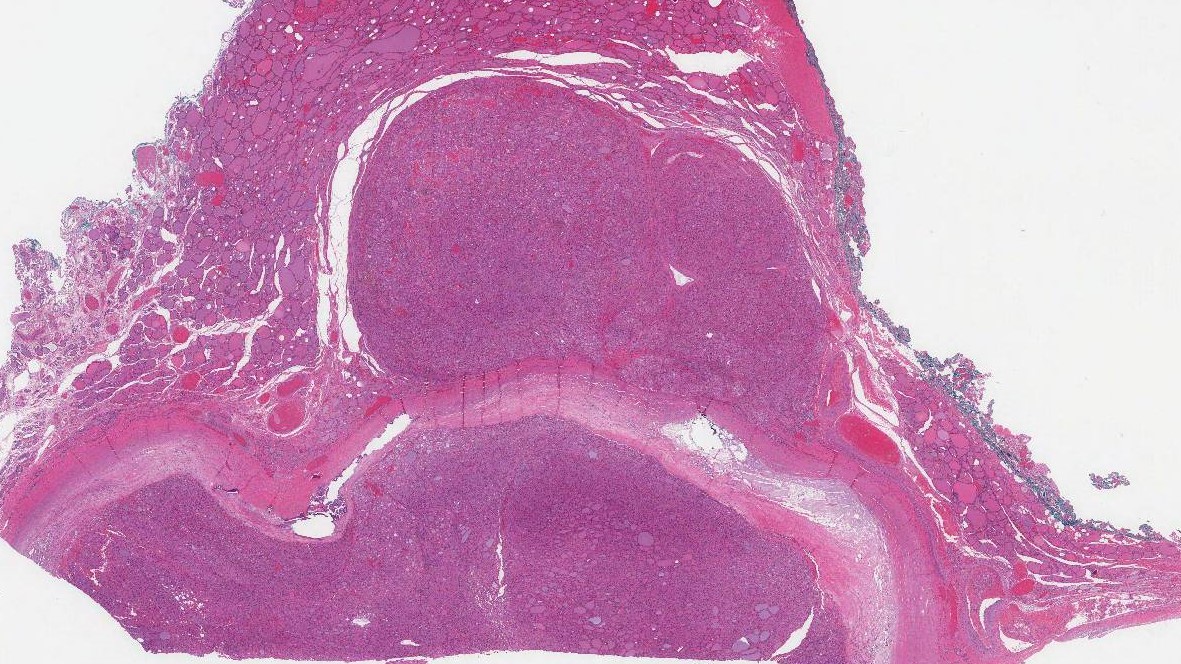
この腫瘍が低侵襲性と呼ばれるのはなぜですか?
腫瘍細胞がんは、がん細胞の一部のみが細胞を突き破った場合、「低侵襲」と呼ばれます。 腫瘍カプセル 周囲の正常な甲状腺に広がります。 これは、腫瘍被膜がほとんどまたはまったく見られず、ほとんどのがん細胞が周囲の正常な甲状腺に広がっている、広範浸潤性腫瘍細胞がんと呼ばれる関連する種類のがんとは異なります。
腫瘍の大きさが重要なのはなぜですか?
腫瘍全体が除去された後、それが測定され、腫瘍のサイズが病理レポートに含まれます。 腫瘍のサイズは、病理学的腫瘍の病期(pT)を決定するために使用され、大きな腫瘍は体の他の部分に広がる可能性が高いため、重要です。
脈管侵襲(血管侵襲)とは何ですか?
Angioinvasion(血管浸潤)とは、がん細胞が血管内に見られたことを意味します。 低侵襲性腫瘍細胞癌の診断を下すために、病理医は血管浸潤 (血管浸潤) を観察すべきではありません。 血管浸潤(血管浸潤)が見られる場合、腫瘍は被包性血管浸潤性腫瘍細胞癌と診断されるべきです。
脈管侵襲とは何ですか?
リンパ管侵襲とは、リンパ管内にがん細胞が見られたことを意味します。 リンパ管は、老廃物、余分な体液、細胞が組織を離れることを可能にする小さな細いチャネルです。 リンパ管は全身に見られます。 リンパ管侵襲は、がん細胞が リンパ節. リンパ管浸潤は、低浸潤性腫瘍細胞癌では一般的に見られません。
甲状腺外伸展とは何ですか?
甲状腺外への進展とは、がん細胞が甲状腺を越えて周囲の組織に広がっていることを意味します。 甲状腺から十分に離れたところに移動するがん細胞は、筋肉、食道、気管などの他の臓器と接触する可能性があります。
甲状腺外伸展にはXNUMXつのタイプがあります。
- 微視的 –甲状腺の外側のがん細胞は、腫瘍を顕微鏡で調べた後にのみ発見されました。
- 巨視的(グロス) –顕微鏡を使用しなくても、腫瘍が周囲の組織に成長しているのを見ることができます。 このタイプの甲状腺外伸展は、手術時に外科医によって、または病理学に送られた組織の肉眼的検査を行う病理医の助手によって見られることがあります。
肉眼的(肉眼的)甲状腺外伸展は、病理学的腫瘍ステージ(pT)を増加させ、悪化と関連しているため、重要です。 予後。 対照的に、顕微鏡的な甲状腺外伸展は腫瘍の病期を変化させず、予後の悪化とは関連していません。
マージンとは何ですか?
A マージン 甲状腺を体から取り除くために外科医が切断しなければならない組織です。 切除組織の端にがん細胞がある場合、マージンは陽性と見なされます。 負のマージンは、組織の切断端に癌細胞が見られなかったことを意味します。

リンパ節を調べたところ、がん細胞が含まれていましたか?
リンパ節 体全体にある小さな免疫器官です。 がん細胞は、腫瘍内およびその周辺にあるリンパ管を介して甲状腺からリンパ節に移動する可能性があります(上記のリンパ管浸潤を参照)。 甲状腺からリンパ節へのがん細胞の移動は、 転移. 低浸潤性腫瘍細胞がんは、他の種類の甲状腺がんよりもリンパ節に転移する可能性が低くなります。
頸部郭清術と呼ばれる手技で、甲状腺と同時に頸部のリンパ節が切除されることがあります。 切除されるリンパ節は通常、首のさまざまな領域から来ており、各領域はレベルと呼ばれます。 首のレベルには1から7までの番号が付けられています。病理レポートには、検査のために送られた各レベルで見られたリンパ節の数が記載されていることがよくあります。 腫瘍と同じ側のリンパ節は同側と呼ばれ、腫瘍の反対側のリンパ節は反対側と呼ばれます。
病理医は、各リンパ節のがん細胞を注意深く調べます。 がん細胞を含むリンパ節は陽性と呼ばれることが多く、がん細胞を含まないリンパ節は陰性と呼ばれます。 ほとんどの報告には、検査されたリンパ節の総数と、もしあれば、がん細胞を含むリンパ節の数が含まれています。

腫瘍沈着物とは何ですか?
リンパ節内のがん細胞のグループは、 腫瘍沈着。 腫瘍沈着物が見つかった場合、病理学者が沈着物を測定し、見つかった最大の腫瘍沈着物が通常、レポートに記載されます。
節外拡張(ENE)とは何ですか?
すべて リンパ節 カプセルと呼ばれる組織の薄い層に囲まれています。 リンパ節外伸展(ENE)は、がん細胞がカプセルを突き破り、リンパ節を取り巻く組織に広がったことを意味します。
低侵襲性腫瘍細胞がんの病期 (pTNM) はどのように決定されますか?
低侵襲性腫瘍細胞がんの病理学的病期は、TNM 病期分類システムに基づいています。 アメリカ癌合同委員会。 このシステムは、原発腫瘍(T)に関する情報を使用します。 リンパ節 (N)、そして遠い 転移性の 完全な病理学的病期(pTNM)を決定するための疾患(M)。 病理医は提出された組織を調べ、各部分に番号を付けます。 一般的に、数値が大きいほど、病気が進行し、悪化することを意味します 予後.
低侵襲性腫瘍細胞がんの腫瘍病期(pT)
低侵襲性腫瘍細胞がんには、腫瘍の大きさと甲状腺以外のがん細胞の存在に基づいて、1 から 4 の腫瘍ステージが与えられます。
- T1 –腫瘍は2 cm以下であり、がん細胞は甲状腺を超えて拡大していません。
- T2 –腫瘍は2cmを超え4cm以下であり、がん細胞は甲状腺を超えて拡大していません。
- T3 –腫瘍が4cmを超える OR がん細胞は甲状腺の外側の筋肉にまで広がっています。
- T4 –がん細胞は、気管、喉頭、食道など、甲状腺の外側の構造物や臓器にまで広がっています。
低侵襲性腫瘍細胞がんのリンパ節期(pN)
低侵襲性腫瘍細胞がんには、がん細胞の有無に基づいて、0 または 1 のリンパ節ステージが与えられます。 リンパ節 関与するリンパ節の位置。
- N0 –調べたリンパ節のいずれにも癌細胞は見つかりませんでした。
- N1a –がん細胞は、レベル6または7のXNUMXつまたは複数のリンパ節で発見されました。
- N1b –がん細胞は、レベル1から5までのXNUMXつまたは複数のリンパ節で発見されました。
- NX –リンパ節は検査のために病理学に送られませんでした。
低侵襲性腫瘍細胞がんの転移期 (pM)
低侵襲性腫瘍細胞がんには、身体の離れた部位 (肺など) に腫瘍細胞が存在するかどうかに基づいて、0 または 1 の転移ステージが与えられます。 遠隔部位からの組織が病理学的検査のために送られる場合にのみ、転移段階を決定することができます。 この組織が送られることはめったにないため、転移ステージは決定できず、MX としてリストされています。


