ジェイソン ワッサーマン MD PhD FRCPC
2023 年 3 月 22 日
卵黄嚢腫瘍とは?
卵黄嚢腫瘍はがんの一種です。 男性の場合、腫瘍は精巣から発生することが多く、胚細胞腫瘍として知られるがんのグループの一部です。 卵黄嚢腫瘍は、幼児の精巣腫瘍の中で最も一般的なタイプであり、通常は化学療法によく反応します。
「純粋な」卵黄嚢腫瘍は、完全に卵黄嚢腫瘍細胞で構成され、他の種類の胚細胞腫瘍を含まない腫瘍です。 純粋な卵黄嚢腫瘍は小児にも発生しますが、卵黄嚢腫瘍が他のタイプの胚細胞腫瘍の一部として発生することは、はるかに一般的です。 混合胚細胞腫瘍.
生殖細胞とは何?
生殖細胞は、通常睾丸に見られる特殊な細胞です。 それらは、他のほとんどすべてのタイプの細胞に変わることができるため、「原始的な」細胞と見なされます。 他の種類の胚細胞腫瘍には以下が含まれます セミノーマ, 胚性癌、および絨毛癌。
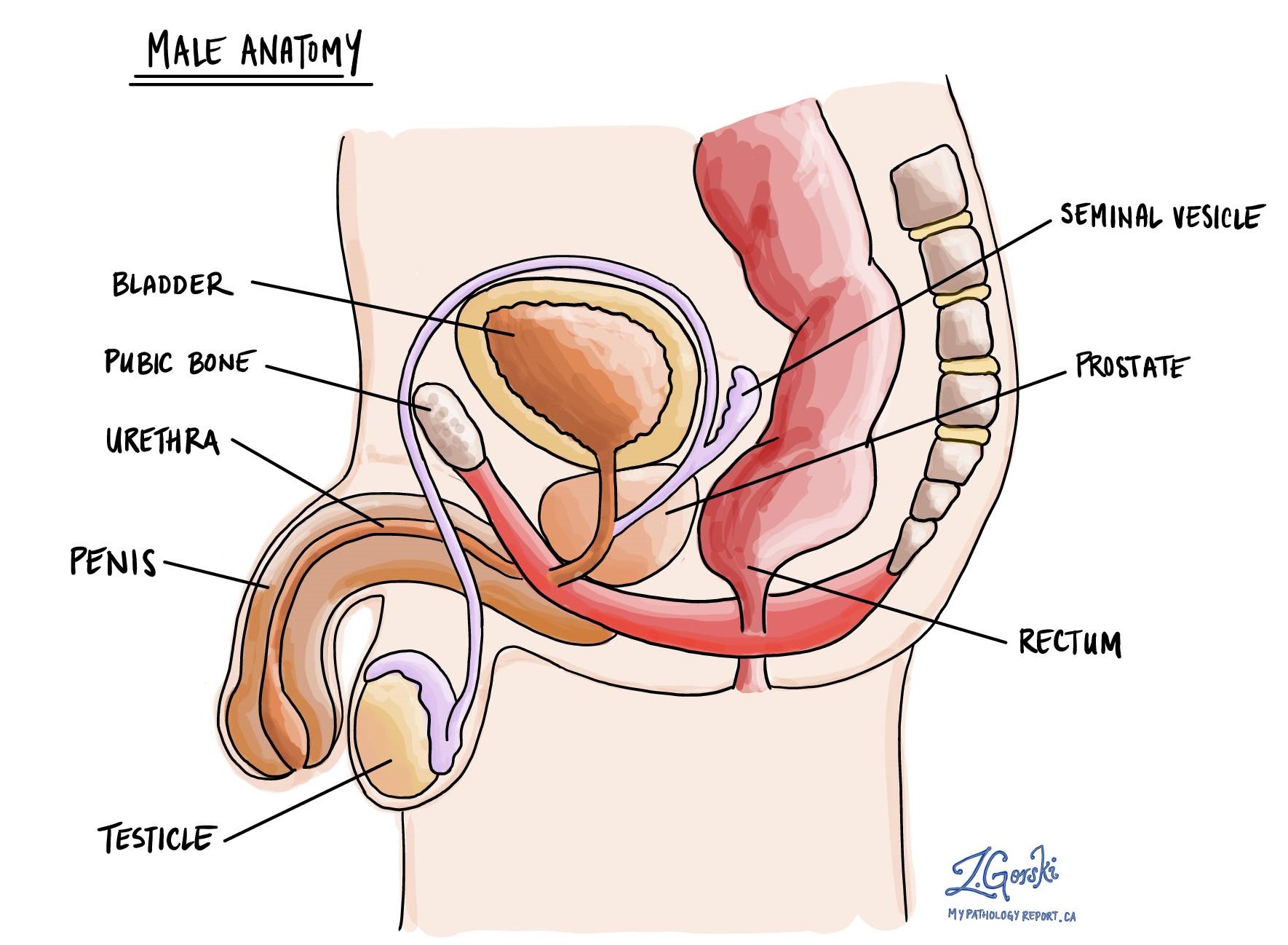
卵黄嚢腫瘍の診断はどのように行われますか?
卵黄嚢腫瘍などの胚細胞腫瘍が疑われる場合、医師は採血し、腫瘍によって作られ、血液中に放出されたタンパク質を分析することがあります。 これらのタンパク質は腫瘍マーカーと呼ばれます。 卵黄嚢腫瘍は、ほとんどの場合、α-フェトプロテイン (AFP) を産生します。
生検 卵黄嚢腫瘍などの胚細胞腫瘍の検査は、がんが体の他の部分に広がるリスクがあるため、めったに行われません。 腫瘍が胚細胞腫瘍である可能性が高い場合、ほとんどの人はそれを切除する手術を受けます。 切除後、腫瘍は病理医に送られ、顕微鏡で検査されます。
卵黄嚢の腫瘍は顕微鏡でどのように見えますか?
顕微鏡下で検査すると、卵黄嚢腫瘍は幅広い顕微鏡的特徴を示すことがあります。 腫瘍細胞はしばしば互いに結合して、 嚢胞。 他のパターンには、細胞の大きな固体グループが含まれます。 腺、および指のような乳頭突起。 病理学者は、シラー・デュバル小体という用語を使用して、大きな中央血管を持つ乳頭構造を表します。

診断を確認するために他にどのような検査を行うことができますか?
あなたの病理医はと呼ばれるテストを実行するかもしれません 免疫組織化学 診断を確定し、他のタイプの胚細胞腫瘍が組織サンプルにあるかどうかを確認します。
卵黄嚢腫瘍は通常、以下の免疫組織化学マーカーに対して陽性です:
- SALL4
- グリピカン-3
- アルファフェトプロテイン(AFP)
卵黄嚢腫瘍は通常、以下の免疫組織化学マーカーが陰性です:
- OCT3 / 4
- CD30
- ヒト絨毛性ゴナドトロピン(hCG)
- 胎盤様アルカリホスファターゼ(PLAP)
生殖細胞腫瘍 in situ とはどういう意味ですか?
すべての卵黄嚢腫瘍は、精細管と呼ばれる非常に小さなチャネル内で発生します。 腫瘍細胞がまだ精細管内にある場合、この疾患は生殖細胞腫瘍 in situ (GCNIS) と呼ばれます。 GCNIS は、時間の経過とともにあらゆる種類の胚細胞腫瘍に変化する可能性があります。
腫瘍細胞が尿細管から出て周囲の組織に入ると、その病気は胚細胞腫瘍と呼ばれます。 腫瘍細胞が尿細管から周囲の組織に侵入するプロセスは、 侵略。 病理医は、胚細胞腫瘍の周囲の組織にGCNISが見られるのが一般的です。 病理学者がGCNISを見た場合、それはレポートに含まれます。
腫瘍の拡大とは何を意味し、なぜそれが重要なのですか?
男性の精巣では、すべての卵黄嚢腫瘍は精細管から始まりますが、腫瘍は膣膜、肺門軟部組織、精索、または陰嚢などの周囲の組織に成長する場合があります。 病理学者は、腫瘍の拡大という用語を使用して、これらの組織への腫瘍の成長を説明します。 腫瘍の拡大は、悪化と関連しているため重要です。 予後 また、病理学的腫瘍病期 (pT) を決定するために使用されるためです。
リンパ管浸潤とは何を意味し、なぜ重要なのですか?
リンパ管浸潤とは、がん細胞が血管やリンパ管の中に見られたことを意味します。 血管は、体の周りに血液を運ぶ長く細い管です。 リンパ管は、血液の代わりにリンパ液と呼ばれる液体を運ぶことを除いて、小さな血管に似ています。 リンパ管は、全身にあるリンパ節と呼ばれる小さな免疫器官とつながっています。 リンパ管浸潤は、がん細胞が血管またはリンパ管を使用して体の他の部分に広がる可能性があるため、重要です。 リンパ節 または肺。 リンパ管浸潤は、病理学的腫瘍病期 (pT) を決定するためにも使用されます。

マージンとは何ですか?なぜマージンが重要なのですか?
病理学では、体から腫瘍を切除する際に切除される組織の端をマージンといいます。 病理レポートに記載されている断端は、腫瘍全体が切除されたか、または腫瘍の一部が取り残されたかを示すため、非常に重要です。 余白の状態によって、必要な追加治療が決定されます。
病理学者は周縁を慎重に調べて、組織の切り口に腫瘍細胞がないか探します。 腫瘍細胞が組織の切断端に見られる場合、マージンは陽性と見なされます。 組織の切り口に腫瘍細胞が見られない場合、マージンは陰性と見なされます。 すべてのマージンが陰性であっても、一部の病理レポートでは、組織の切断端に最も近い腫瘍細胞の測定値も提供されます。
断端が陽性(または非常に近い)であることは重要です。これは、腫瘍が外科的に除去されたときに、腫瘍細胞が体内に取り残されている可能性があることを意味するためです。 このため、断端陽性の患者には、残りの腫瘍を切除する別の手術または断端陽性の体の領域への放射線療法が提案される場合があります。 追加の治療を提供するかどうかの決定と提供される治療オプションの種類は、切除された腫瘍の種類や関与する身体の領域など、さまざまな要因によって異なります。

卵黄嚢腫瘍のレポートに瘢痕または腫瘍の退行が記載されている場合、それはどういう意味ですか?
卵黄嚢腫瘍などの一部の胚細胞腫瘍は、腫瘍を切除する前にサイズが縮小したり、完全に消失したりすることさえあります。 このプロセスは回帰と呼ばれます。 退行のプロセスが完了した場合、病理医は、組織を顕微鏡で調べたときに、腫瘍があった場所に傷跡しか見られない場合があります。 この状況では、病理医は、退行前に存在する胚細胞腫瘍の種類についてこれ以上詳細を提供することはできません. あるいは、病理医は、生殖細胞腫瘍と呼ばれる初期の癌のみを in situ で見る場合があります。 瘢痕内の in situ での胚細胞腫瘍の発見は、胚細胞腫瘍が以前は存在していたが、現在は退行していることを示唆しています。
リンパ節を調べたところ、がん細胞が含まれていましたか?
リンパ節 全身に存在する小さな免疫器官です。 がん細胞は、リンパ管と呼ばれる小さな血管を通って腫瘍からリンパ節に広がることがあります。 このため、リンパ節を切除し、顕微鏡で調べてがん細胞を探すのが一般的です。 がん細胞が腫瘍からリンパ節などの体の別の部分に移動することを、 転移.
癌細胞は通常、最初に腫瘍に近いリンパ節に転移しますが、腫瘍から遠く離れたリンパ節にも転移する可能性があります。 このため、通常、最初に切除されるリンパ節は腫瘍の近くにあります。 腫瘍から離れたリンパ節は、通常、リンパ節が肥大しており、リンパ節にがん細胞が存在する可能性が高い臨床的疑いがある場合にのみ切除されます。
あなたの体からリンパ節が除去された場合は、病理学者によって顕微鏡で検査され、この検査の結果がレポートに記載されます。 ほとんどのレポートには、検査されたリンパ節の総数、リンパ節が見つかった体内の場所、およびがん細胞を含む数 (存在する場合) が含まれます。 がん細胞がリンパ節に見られた場合、がん細胞の最大グループのサイズ (「焦点」または「沈着」と呼ばれることが多い) も含まれます。
リンパ節の検査は、XNUMX つの理由で重要です。 まず、この情報を使用して病理学的リンパ節段階 (pN) を決定します。 第二に、リンパ節にがん細胞が見つかると、将来、体の他の部位にがん細胞が見つかるリスクが高まります。 その結果、医師はこの情報を使用して、化学療法、放射線療法、免疫療法などの追加治療が必要かどうかを判断します。

リンパ節が陽性と記載されている場合、それはどういう意味ですか?
病理学者は、しばしば「陽性」という用語を使用して、がん細胞を含むリンパ節を説明します。 例えば、がん細胞を含むリンパ節は「悪性腫瘍陽性」と呼ばれることがあります。
リンパ節が陰性と記載されている場合、それはどういう意味ですか?
病理学者は、がん細胞を含まないリンパ節を表すために「陰性」という用語をよく使用します。 例えば、がん細胞を含まないリンパ節は「悪性腫瘍陰性」と呼ばれることがあります。
節外拡張とはどういう意味ですか?
すべて リンパ節 カプセルと呼ばれる薄い組織の層に囲まれています。 節外進展とは、リンパ節内のがん細胞が被膜を突き破り、リンパ節の外側の組織に広がったことを意味します。 節外伸展は、手術後に腫瘍が同じ場所で再増殖するリスクを高めるため、重要です。 がんの種類によっては、節外進展も化学療法や放射線療法などの追加治療を検討する理由になります。 卵黄嚢腫瘍の場合、節外伸展も病理学的節段階(pN)を決定するための基準として使用されます。

卵黄嚢腫瘍はどの病理学的段階ですか?
(米国がん合同委員会)によって作成された国際的に認められたシステムである TNM 病期分類システムに基づいて、卵黄嚢腫瘍の病期が決定されます。 このシステムは、原発腫瘍 (T) に関する情報を使用します。 リンパ節 (N)、そして遠い 転移性の 完全な病期 (pTNM) を決定するための疾患 (M)。 病理医が組織を検査し、各部分に番号を付けます。 一般に、数字が大きいほど病気が進行しており、より悪い状態にあることを意味します。 予後.
卵黄嚢腫瘍の腫瘍病期(pT)
卵黄嚢腫瘍は、腫瘍の位置、周囲組織への腫瘍の広がりの程度、および リンパ管浸潤。
- T1: 腫瘍は精巣にのみ見られます。 それは周囲の組織のいずれにも広がりません。
- T2: 腫瘍は精巣にのみ見られます、 & 脈管侵襲が見られるか、腫瘍が門部の軟部組織、精巣上体、またはアルブギネアに拡大します。
- T3: 腫瘍は精索にまで広がっています。
- T4: 腫瘍は陰嚢にまで広がっています。
卵黄嚢腫瘍のリンパ節期(pN)
卵黄嚢腫瘍は、卵黄嚢の数に基づいて 0 ~ 3 のリンパ節期が与えられます。 リンパ節 腫瘍細胞、癌細胞を伴う最大のリンパ節のサイズ、および 節外拡張.
- Nx:病理検査のためにリンパ節は送られませんでした。
- N0: 調べたリンパ節には癌細胞は見られません。
- N1: がん細胞は2つ以下のリンパ節の内部に見られ、XNUMXcmを超えるリンパ節はありません。
- N2: がん細胞は5つ以上のリンパ節に見られますが、XNUMXcmを超えるリンパ節はないか、リンパ節外への進展が見られます。
- N3: がん細胞は5cmを超えるリンパ節に見られます。
卵黄嚢腫瘍の転移期 (pM)
卵黄嚢腫瘍は、体内の離れた部位 (骨など) に腫瘍細胞が存在するかどうかに基づいて、0 または 1 の転移ステージが与えられます。 遠隔部位からの組織が病理学的検査のために提出された場合にのみ、転移段階を決定することができます。 この組織はめったに存在しないため、転移の段階は決定できず、MX としてリストされています。


