autors Džeisons Vasermans, MD PhD FRCPC
Janvāris 17, 2024
Medulārā karcinoma ir rets resnās zarnas vēža veids. To uzskata par apakštipu adenokarcinoma. Salīdzinot ar citiem resnās zarnas vēža veidiem, medulārā karcinoma ir saistīta ar labu prognozi. Neskatoties uz līdzīgiem nosaukumiem, resnās zarnas medulārā karcinoma nav saistīta ar vairogdziedzera medulārā karcinoma.
Šis raksts palīdzēs jums izprast resnās zarnas medulārās karcinomas diagnozi un patoloģijas ziņojumu.
Kādi ir resnās zarnas medulārās karcinomas simptomi?
Medulārās karcinomas simptomi ir atkarīgi no audzēja atrašanās vietas resnajā zarnā. Audzēji kreisajā resnajā zarnā (dilstošā resnajā zarnā) vai taisnajā zarnā var izraisīt izmaiņas zarnu ieradumos, asiņainus izkārnījumus, sāpes vēderā vai vēdera uzpūšanos. Audzēji labajā resnajā zarnā (augošā resnajā zarnā) var neizraisīt nekādus simptomus, kamēr audzējs nav ļoti liels vai nav izplatījies uz citām ķermeņa daļām.
Kas izraisa resnās zarnas medulāro karcinomu?
Pašlaik mēs pilnībā nesaprotam, kas izraisa resnās zarnas medulārās karcinomas attīstību. Tomēr šāda veida vēzis ir daudz biežāk sastopams cilvēkiem ar Linča sindromu, un audzēja šūnās bieži tiek novērots normālu DNS neatbilstības labošanas proteīnu zudums. BRAF gēna izmaiņas ir arī izplatītas un var veicināt šāda veida vēža attīstību.
Kur sākas resnās zarnas medulārā karcinoma?
Medulārā resnās zarnas karcinoma sākas no epitēlija šūnas uz resnās zarnas iekšējās virsmas. Šīs epitēlija šūnas parasti savienojas, veidojot struktūras, ko sauc dziedzeri. Dziedzeri kopā ar lamina propria un muscularis mucosae veido plānu audu slāni, ko sauc par gļotādas.

Kā tiek noteikta šī diagnoze?
Medulārās karcinomas diagnoze parasti tiek veikta pēc neliela audu parauga noņemšanas pārbaudes laikā, ko sauc par kolonoskopiju. Procedūru, ko izmanto audu noņemšanai, var saukt par a biopsija vai polipektomija. Pēc tam audu paraugs tiek nosūtīts patologam pārbaudei mikroskopā. Diagnozi var veikt arī pēc tam, kad procedūrā, ko sauc par kolektomiju, ir izņemts viss audzējs kopā ar parastās resnās zarnas daļu.
Jūsu patoloģijas ziņojums par resnās zarnas medulāro karcinomu
Informācija, kas atrodama jūsu patoloģijas ziņojumā par resnās zarnas medulāro karcinomu, būs atkarīga no veiktās procedūras veida. Piemēram, informācija, kas atrodama ziņojumā pēc a biopsija tiek veikta parasti aprobežojas ar diagnozi, lai gan dažos ziņojumos var aprakstīt arī papildu pārbaužu rezultātus, piemēram, nesakritības labošanas proteīni (Papildinformāciju skatiet tālāk sadaļā). Pēc visa audzēja noņemšanas jūsu patoloģijas ziņojumā būs iekļauta papildu informācija, piemēram, audzējs pakāpe, līmenis iebrukums, esamība vai neesamība limfas asinsvadu un perineurāls iebrukums un novērtējums starpība. Rezultāti jebkuram limfmezgli pārbaudītie arī jāiekļauj šajā gala ziņojumā. Šīs tēmas ir sīkāk aprakstītas turpmākajās sadaļās.
Mikroskopiskās īpašības
Pārbaudot ar mikroskopu, resnās zarnas medulārā karcinoma sastāv no lielām audzēja šūnām, kas savienotas grupās, ko sauc par loksnēm. Audzēja šūnas neveidojas dziedzeri (struktūras, kas parasti atrodas resnajā zarnā). The kodols audzēja šūnas daļa (šūnas daļa, kurā atrodas ģenētiskais materiāls) bieži ir liela un apaļa, un ģenētiskā materiāla kopas, ko sauc par kodoli bieži redzami. Audzējam augot, tas iespiežas apkārtējā normālā resnajā zarnā (patologi to bieži raksturo kā "spiedošu robežu") un imūnās šūnas, ko sauc. limfocīti bieži tiek novēroti visā audzējā. Kad tests sauca imūnhistoķīmija tiek veikta, audzēja šūnas parasti uzrāda normālu resnās zarnas marķieru zudumu, piemēram, citokeratīns 20 (CK20) un CDX-2.
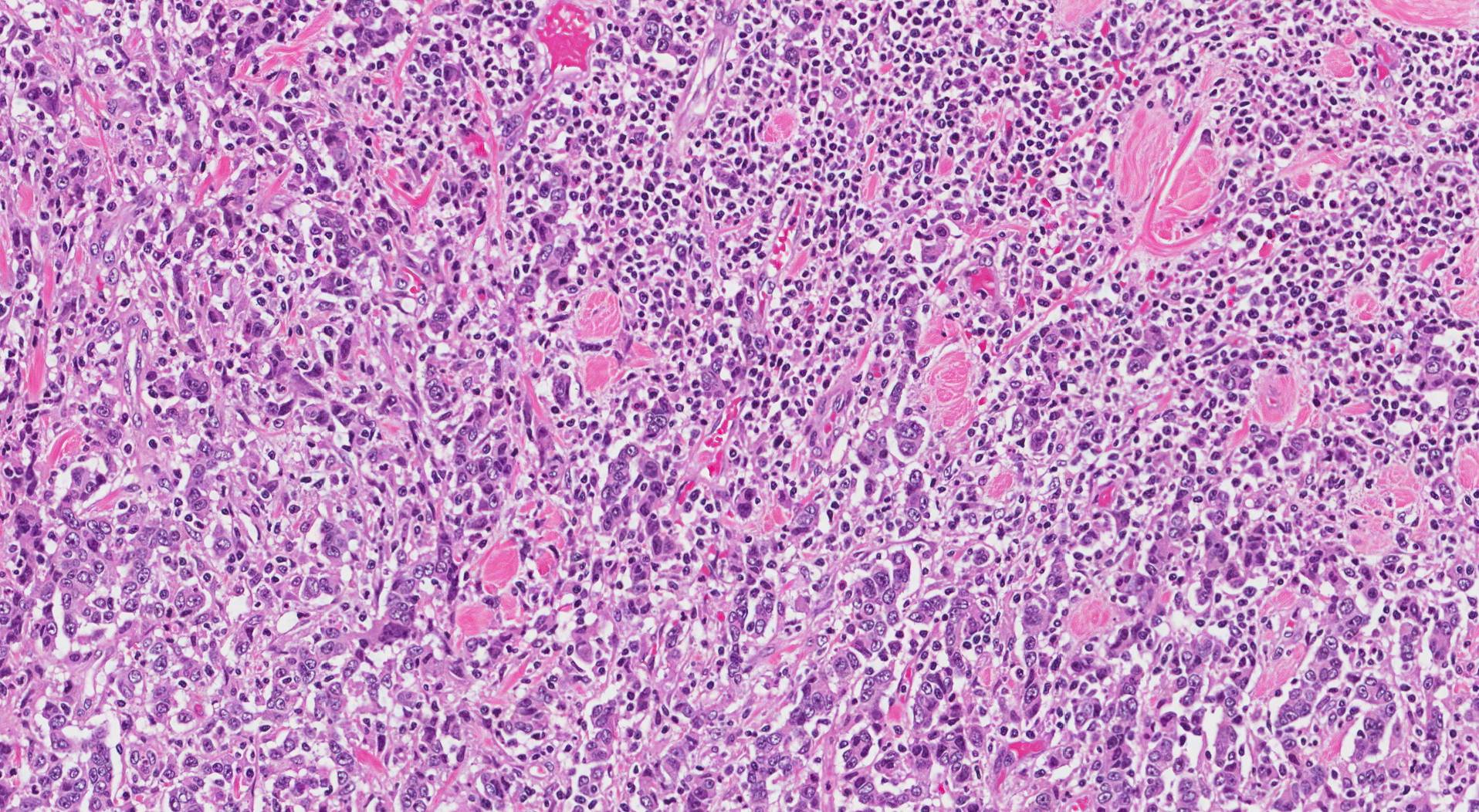
Ko tas nozīmē, ja audzējs tiek raksturots kā slikti diferencēts?
Patoloģijā terminu diferencēts lieto, salīdzinot audzēju ar normālām, veselām šūnām. Medulārā karcinoma ir aprakstīta kā slikti diferencēts jo atšķirībā no normālām, veselajām šūnām resnajā zarnā tas neveido nekādas apaļas struktūras, ko sauc dziedzeri.
Iebrukuma dziļums
Patoloģijā termins iebrukums lieto, lai aprakstītu vēža šūnu izplatīšanos orgānos vai audos, kas atrodas ap audzēja sākuma vietu. Tā kā medulārā karcinoma sākas plānā audu slānī uz resnās zarnas iekšējās virsmas, ko sauc par gļotādas, invāzija ir definēta kā vēža šūnu izplatīšanās citos audu slāņos resnajā zarnā vai citos orgānos ārpus resnās zarnas. Invāziju var redzēt tikai pēc tam, kad patologs ir izmeklējis audzēju mikroskopā.
Pārbaudot audzēju zem mikroskopa, jūsu patologs pārbaudīs, cik tālu vēža šūnas ir izplatījušās no gļotādas apkārtējos audos. To sauc par iebrukuma līmeni. Invāzijas līmenis ir svarīgs, jo audzēji, kas iekļūst dziļāk resnās zarnas sieniņā, visticamāk izplatīsies uz citām ķermeņa daļām, piemēram, limfmezgli, aknas vai plaušas. Invāzijas līmeni izmanto arī, lai noteiktu patoloģiskā audzēja stadiju (pT).
Perineirālā invāzija
Patologi lieto terminu "perineirāla invāzija", lai aprakstītu situāciju, kad vēža šūnas pievienojas nervam vai iekļūst tajā. "Intraneirālā invāzija" ir saistīts termins, kas īpaši attiecas uz vēža šūnām, kas atrodas nerva iekšpusē. Nervi, kas atgādina garus vadus, sastāv no šūnu grupām, kas pazīstamas kā neironi. Šie nervi, kas atrodas visā ķermenī, pārraida tādu informāciju kā temperatūra, spiediens un sāpes starp ķermeni un smadzenēm. Perineirālās invāzijas klātbūtne ir svarīga, jo tā ļauj vēža šūnām pārvietoties pa nervu tuvējos orgānos un audos, palielinot audzēja atkārtošanās risku pēc operācijas.

Limfovaskulāra invāzija
Limfovaskulāra invāzija rodas, kad vēža šūnas iekļūst asinsvadā vai limfātiskā kanālā. Asinsvadi, tievas caurules, kas pārvadā asinis visā ķermenī, kontrastē ar limfātiskajiem kanāliem, kas nes asiņu vietā šķidrumu, ko sauc par limfu. Šie limfātiskie kanāli savienojas ar maziem imūnsistēmas orgāniem, kas pazīstami kā limfmezgli, izkaisīti pa visu ķermeni. Limfovaskulāra invāzija ir svarīga, jo tā ļauj vēža šūnām caur asinīm vai limfātiskajiem asinsvadiem izplatīties citās ķermeņa daļās, tostarp limfmezglos vai aknās. Vēža šūnu klātbūtne lielā vēnā, kas atrodas aiz resnās zarnas sienas (ārpus biezā muskuļu saišķa), ir saistīta ar lielu risku, ka vēža šūnas galu galā tiks atrastas aknās.

Maržas
Patoloģijā robeža attiecas uz audu malu, kas izņemta audzēja operācijas laikā. Piemales statuss patoloģijas ziņojumā ir svarīgs, jo tas norāda, vai viss audzējs tika noņemts vai daži tika atstāti. Šī informācija palīdz noteikt turpmākas ārstēšanas nepieciešamību.
Patologi parasti novērtē robežas pēc tādas ķirurģiskas procedūras kā izgriešana or rezekcija, kuras mērķis ir noņemt visu audzēju. Rezerves parasti netiek novērtētas pēc a biopsija, kas noņem tikai daļu audzēja. Paziņoto malu skaits un to lielums — cik daudz normālu audu atrodas starp audzēju un griezuma malu — atšķiras atkarībā no audu veida un audzēja atrašanās vietas.
Patologi pārbauda malas, lai pārbaudītu, vai audu griezuma malās nav audzēja šūnas. Pozitīva robeža, kur tiek atrastas audzēja šūnas, liecina, ka kāds vēzis var palikt organismā. Turpretim negatīva robeža bez audzēja šūnām malā liecina, ka audzējs ir pilnībā noņemts. Dažos ziņojumos tiek mērīts arī attālums starp tuvākajām audzēja šūnām un robežu, pat ja visas robežas ir negatīvas.

Ārstēšanas efekts
Ja pirms audzēja izņemšanas esat saņēmis vēža ārstēšanu (ķīmijterapiju vai staru terapiju, vai abus), patologs rūpīgi pārbaudīs audu zonu, kurā audzējs iepriekš tika identificēts, lai noskaidrotu, vai vēža šūnas joprojām ir dzīvas (dzīvotspējīgas). ). Visbiežāk izmantotā sistēma apraksta ārstēšanas efektu skalā no 0 līdz 3, kur 0 nozīmē, ka nav dzīvotspējīgu vēža šūnu (visas vēža šūnas ir mirušas) un 3 ir ekstensīvs atlikušais vēzis bez redzamas audzēja regresijas (visi vai lielākā daļa no vēža šūnām). vēža šūnas ir dzīvas).
Audzēja nogulsnes
Audzēja nogulsnes ir vēža šūnu grupa, kas ir atsevišķas no galvenā audzēja, bet nav a limfmezgls. Audzēja nogulsnes ir saistītas ar lielāku risku, ka audzēja šūnas pēc ārstēšanas izplatīsies citā ķermeņa daļā, piemēram, aknās vai plaušās. Audzēja nogulsnes izmanto arī, lai noteiktu patoloģiskā audzēja stadiju (pT).
Limfmezgli
Limfmezgli ir mazi imūnsistēmas orgāni, kas atrodas visā ķermenī. Vēža šūnas var izplatīties no audzēja uz limfmezgliem caur maziem limfātiskajiem asinsvadiem. Šī iemesla dēļ limfmezgli parasti tiek noņemti un pārbaudīti mikroskopā, lai meklētu vēža šūnas. Vēža šūnu pārvietošanos no audzēja uz citu ķermeņa daļu, piemēram, limfmezglu sauc par a metastāzes.
Vēža šūnas parasti izplatās vispirms limfmezglos, kas atrodas tuvu audzējam, lai gan var būt iesaistīti arī limfmezgli, kas atrodas tālu no audzēja. Šī iemesla dēļ pirmie noņemtie limfmezgli parasti atrodas tuvu audzējam. Limfmezgli, kas atrodas tālāk no audzēja, parasti tiek noņemti tikai tad, ja tie ir palielināti un pastāv lielas klīniskas aizdomas, ka limfmezglos var būt vēža šūnas.
Ja no ķermeņa tika izņemti limfmezgli, tos mikroskopā pārbaudīs patologs, un šīs izmeklēšanas rezultāti tiks aprakstīti jūsu ziņojumā. “Pozitīvs” nozīmē, ka vēža šūnas tika atrastas limfmezglos. “Negatīvs” nozīmē, ka nav atrastas vēža šūnas. Ja vēža šūnas tiek atrastas limfmezglos, ziņojumā var tikt iekļauts arī lielākās vēža šūnu grupas lielums (bieži aprakstīts kā “fokuss” vai “depozīts”). Ekstranodāls pagarinājums nozīmē, ka audzēja šūnas ir izlauzušās cauri kapsulai limfmezgla ārpusē un izplatījušās apkārtējos audos.
Limfmezglu pārbaude ir svarīga divu iemeslu dēļ. Pirmkārt, šī informācija tiek izmantota, lai noteiktu patoloģiskā mezgla stadiju (pN). Otrkārt, vēža šūnu atrašana limfmezglos palielina risku, ka vēža šūnas nākotnē tiks atrastas citās ķermeņa daļās. Rezultātā ārsts izmantos šo informāciju, lemjot, vai ir nepieciešama papildu ārstēšana, piemēram, ķīmijterapija, staru terapija vai imūnterapija.

Nesakritības labošanas proteīni
Nesakritības labošana (MMR) ir sistēma visās normālās, veselajās šūnās, lai labotu kļūdas mūsu ģenētiskajā materiālā (DNS). Sistēma sastāv no dažādiem proteīniem, un četri visizplatītākie tiek saukti par MSH2, MSH6, MLH1 un PMS2.
Četri nesakritības labošanas proteīni MSH2, MSH6, MLH1 un PMS2 darbojas pa pāriem, lai fiksētu bojāto DNS. Konkrēti, MSH2 darbojas ar MSH6 un MLH1 darbojas ar PMS2. Ja tiek zaudēts viens proteīns, pāris nevar normāli funkcionēt. Viena no šīm olbaltumvielām zudums palielina vēža attīstības risku.
Patologi pasūta neatbilstības labošanas testus, lai noskaidrotu, vai kāds no šiem proteīniem nav zaudēts audzējā. Ja jūsu audu paraugam ir pasūtīta neatbilstības novēršanas pārbaude, rezultāti tiks aprakstīti jūsu patoloģijas ziņojumā.
Kāpēc ir svarīgi pārbaudīt neatbilstības labošanas proteīnus?
Neatbilstības novēršanas (MMR) testēšanu veic resnās zarnas vēža gadījumā, lai identificētu pacientus, kuriem varētu būt Linča sindroms, kas pazīstams arī kā iedzimts nepolipozes kolorektālais vēzis (HNPCC). Linča sindroms ir ģenētiska slimība, kas palielina risku saslimt ar dažāda veida vēzi, tostarp resnās zarnas vēzi, endometrija vēzi, olnīcu vēzi, kuņģa vēzi un citiem.
Kā patologi pārbauda neatbilstības labošanas proteīnus?
Visizplatītākais veids, kā pārbaudīt neatbilstības labošanas proteīnus, ir veikt testu, ko sauc imūnhistoķīmija. Šis tests ļauj patologiem noskaidrot, vai audzēja šūnas ražo visus četrus nesakritības labošanas proteīnus. Normāls rezultāts teiks, ka proteīns ir saglabāts vai izteikts. Neparasts rezultāts norāda uz olbaltumvielu zudumu vai proteīna trūkumu.
Patoloģiskā stadija
Resnās zarnas medulārās karcinomas patoloģiskā stadija ir balstīta uz TNM stadijas sistēmu, starptautiski atzītu sistēmu, ko izveidojusi Amerikas Apvienotā vēža komiteja. Šī sistēma izmanto informāciju par primāro audzēju (T), limfmezgli (N), un tālu metastātisku slimība (M), lai noteiktu pilnīgu patoloģisko stadiju (pTNM). Jūsu patologs pārbaudīs iesniegtos audus un katrai daļai piešķirs numuru. Kopumā lielāks skaitlis nozīmē progresīvāku slimību un sliktāku prognoze.
Patoloģiskā stadija nav ziņots a biopsija paraugs. Tiek ziņots tikai tad, kad viss audzējs ir noņemts izgriešana or rezekcija eksemplārs.
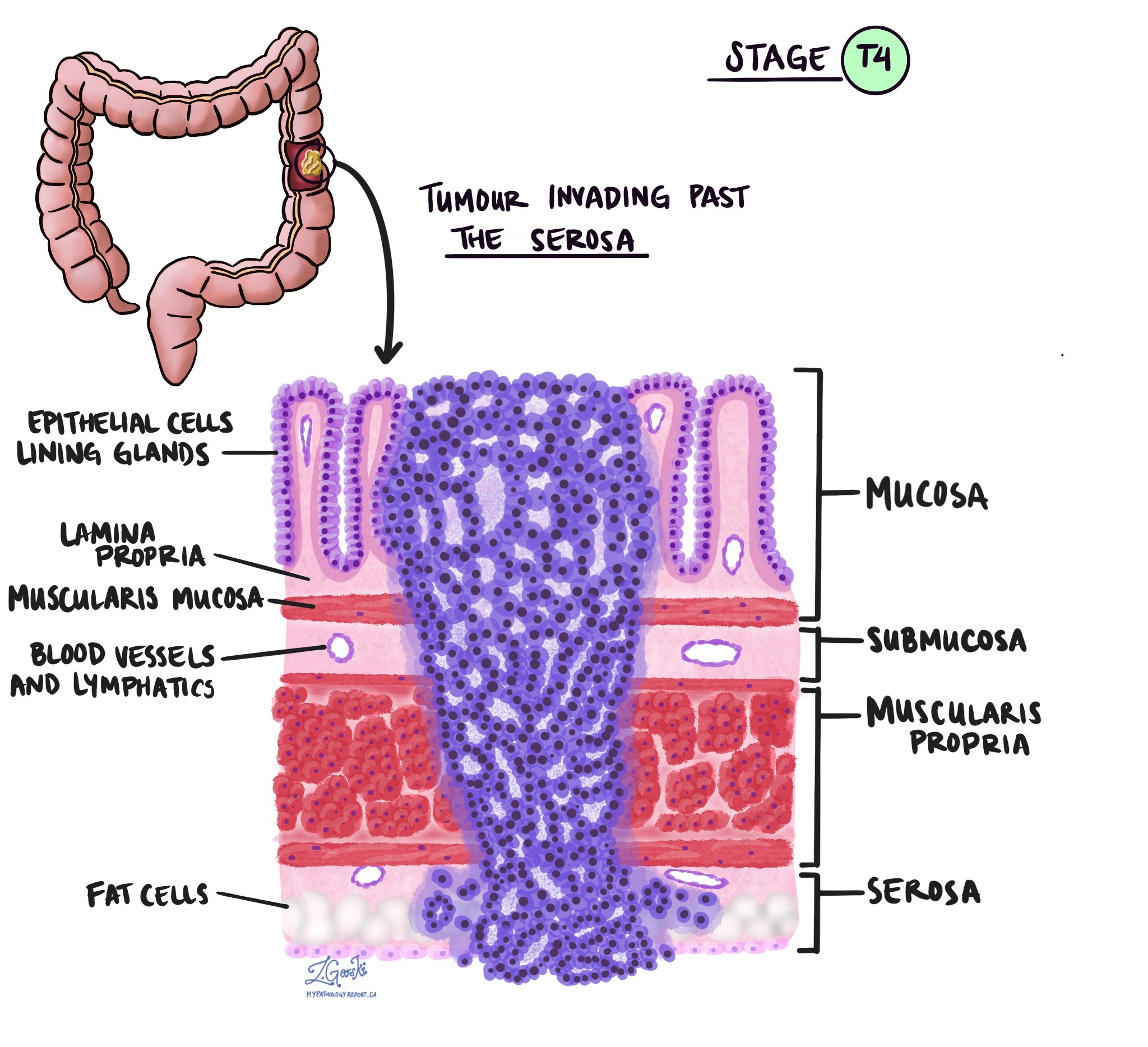
Audzēja stadija (pT)
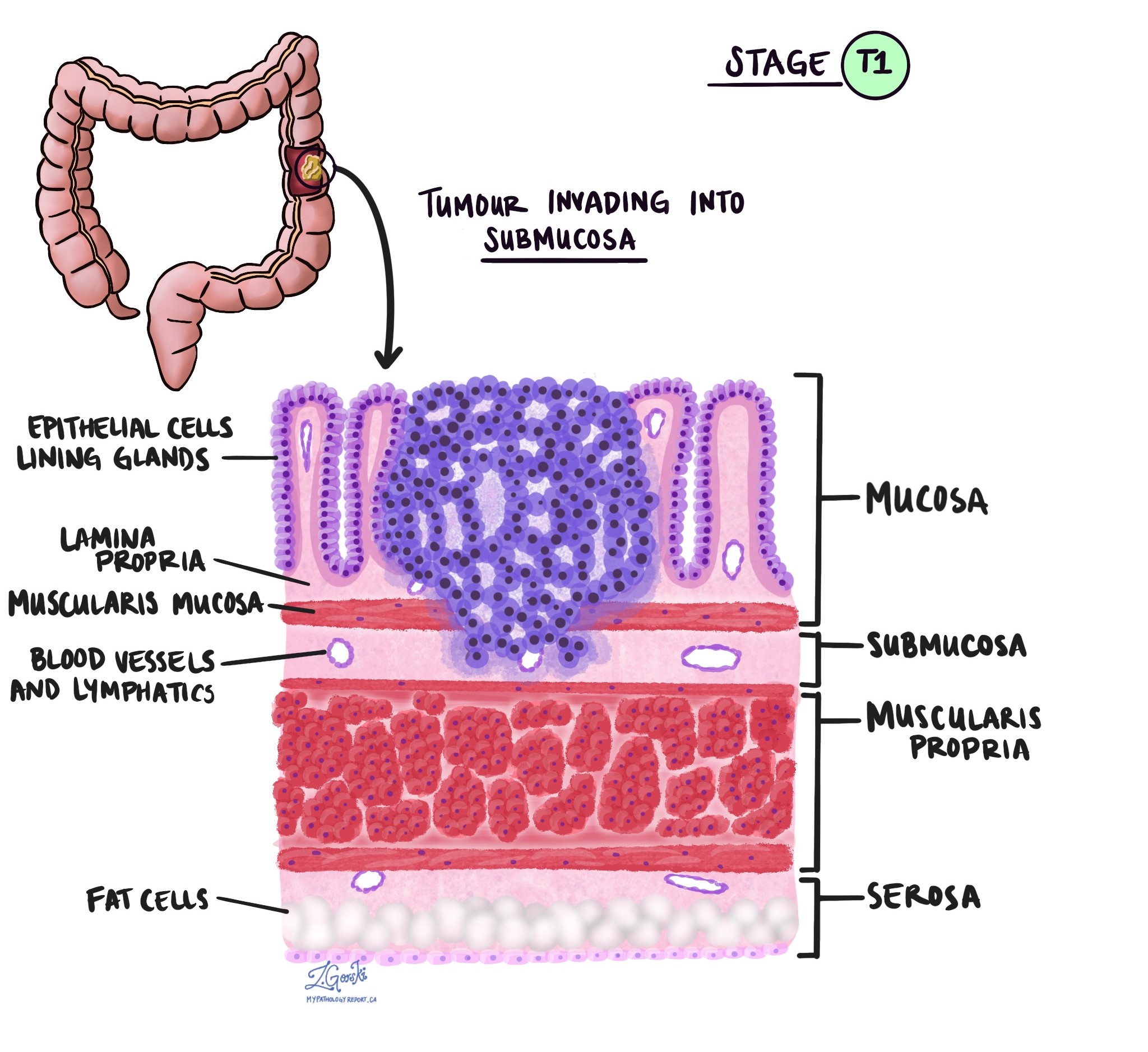
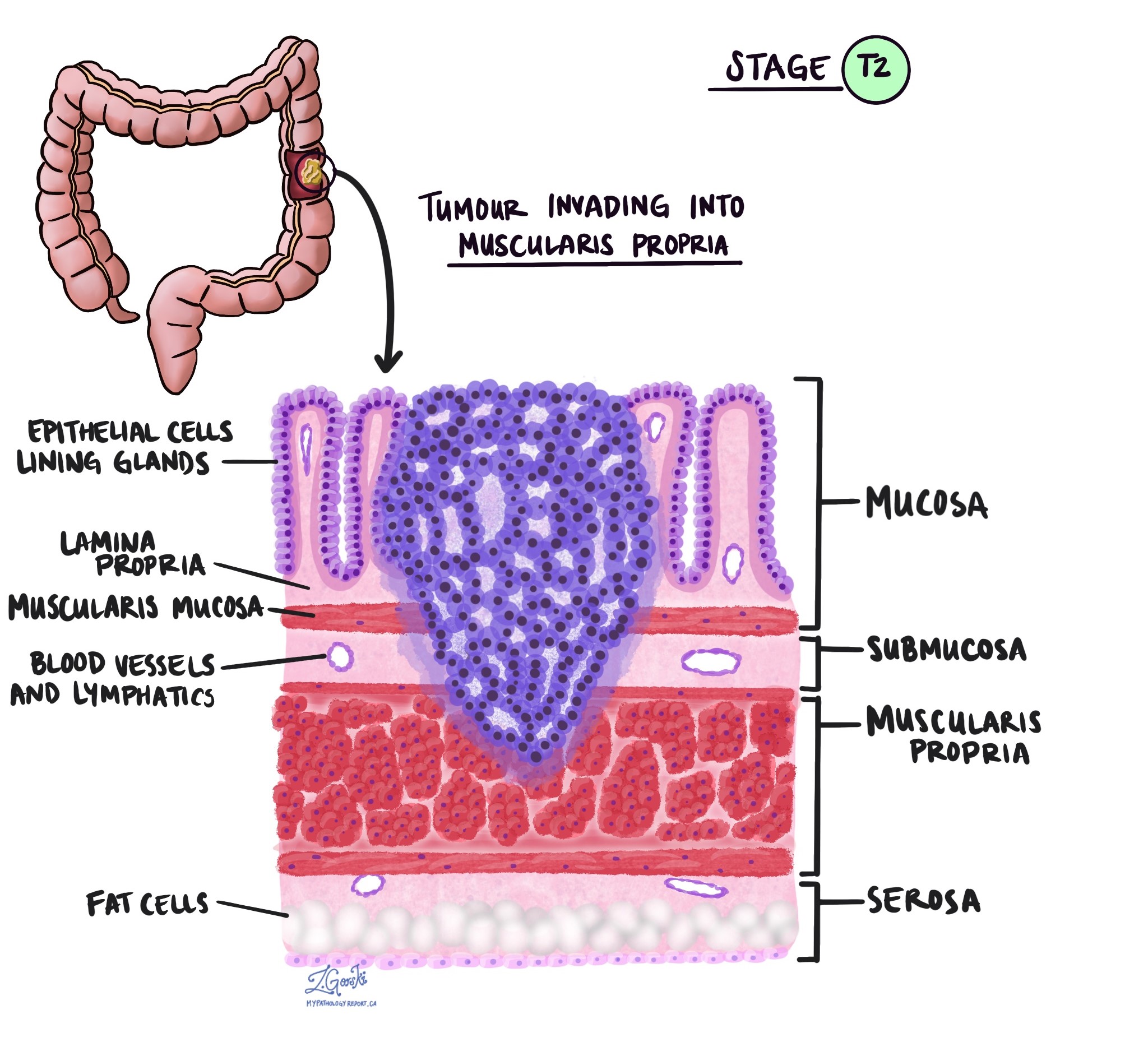
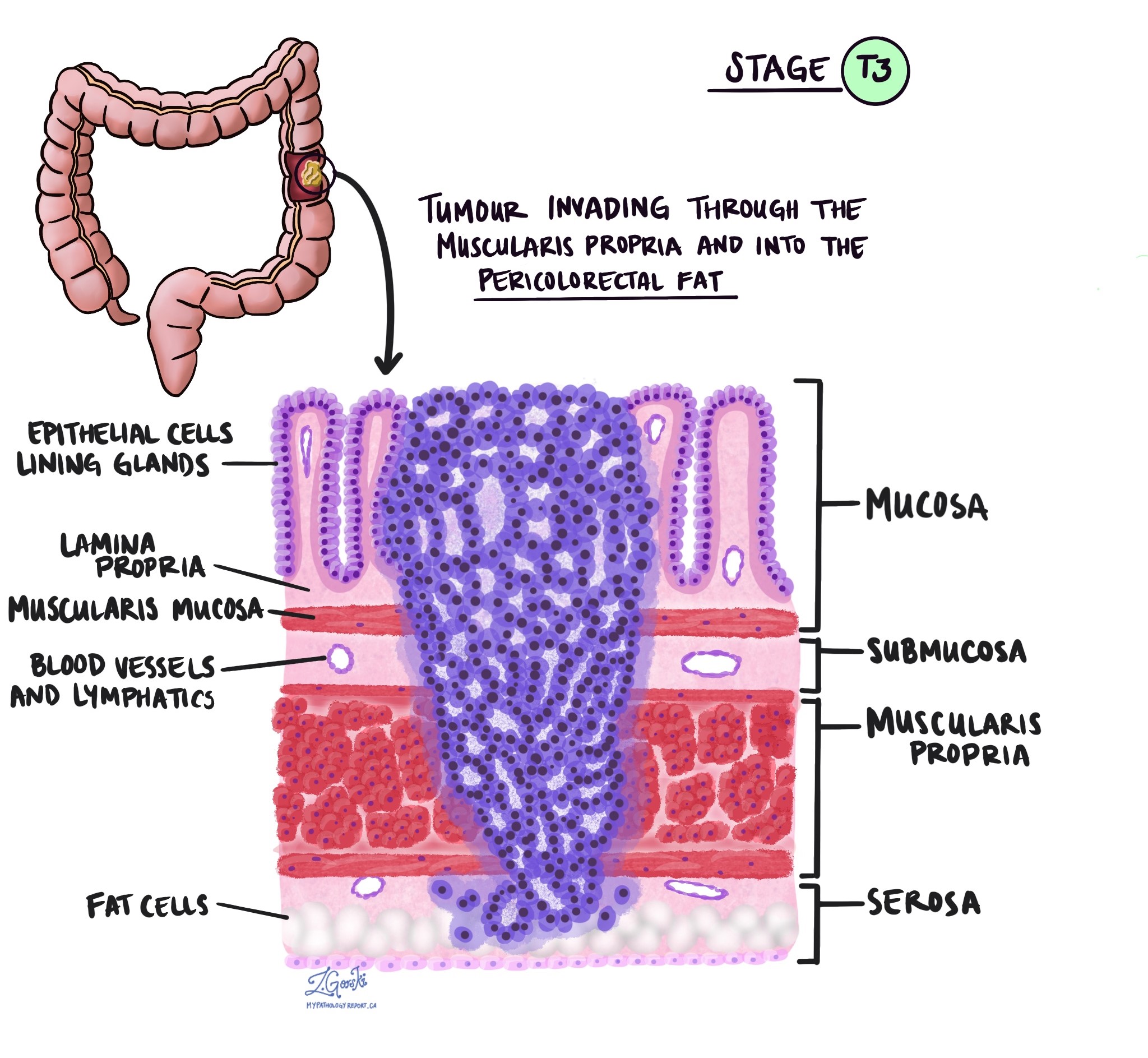
Resnās zarnas medulārajai karcinomai tiek piešķirta audzēja stadija no 1 līdz 4, pamatojoties uz invāzijas dziļumu (attālums, kādā vēža šūnas ir izplatījušās no gļotādas resnās zarnas sieniņā vai apkārtējos audos).
- T1 – Vēža šūnas ir izplatījušās submukozā tieši zem gļotādas uz resnās zarnas iekšējās virsmas.
- T2 – Vēža šūnas ir izplatījušās resnās zarnas muscularis propria.
- T3 – Vēža šūnas ir izplatījušās taukos netālu no resnās zarnas ārējās virsmas.
- T4 - Vēža šūnas ir izplatījušās audu slānī, ko sauc par serozu uz resnās zarnas ārējās virsmas, vai vēža šūnas ir izplatījušās apkārtējos orgānos, piemēram, urīnpūslī vai vēdera sienā.
Mezglu stadija (pN)
Medulārajai resnās zarnas karcinomai tiek piešķirta mezgla stadija no 0 līdz 2, pamatojoties uz to, vai kādā no vēža šūnām ir konstatētas vēža šūnas. limfmezgli pārbauda vai atklāj audzēja nogulsnes. Ja nevienā no pārbaudītajiem limfmezgliem vēža šūnas netika atrastas, mezgla stadija ir N0. Ja uz patoloģisku izmeklēšanu netika nosūtīti limfmezgli, mezgla stadiju nevar noteikt, un tā ir norādīta kā NX.
Par šo rakstu
Šo rakstu ir rakstījuši ārsti sadarbībā ar pacientu konsultantiem. Tas tika izstrādāts, lai palīdzētu pacientiem izlasīt un izprast viņu patoloģijas ziņojumu par resnās zarnas medulāro karcinomu. Iepriekš minētajās sadaļās ir izskaidrotas daudzas šī stāvokļa patoloģijas ziņojumos visbiežāk sastopamās pazīmes. Ja jums ir kādi jautājumi par šo rakstu, lūdzu SAZINIETIES AR MUMS.


