door Bibianna Purgina, MD FRCPC
3 oktober 2023
Wat is Ewing-sarcoom?
Ewing-sarcoom is een vorm van kanker. Het maakt deel uit van een categorie ziekten die de Ewing-familie van tumoren (EFT's) wordt genoemd en waartoe ook perifere primitieve neuro-ectodermale tumoren (PNET) behoren. Ewing-sarcoom komt meestal voor bij tieners en jonge volwassenen. Ewing-sarcoom is een agressieve vorm van kanker die zich vaak vanuit het bot naar de longen verspreidt.
Over dit artikel
Dit artikel is geschreven door artsen in samenwerking met patiëntadviseurs. Het is ontworpen om patiënten te helpen hun pathologierapport voor Ewing-sarcoom te lezen en te begrijpen. In de onderstaande paragrafen worden veel van de meest voorkomende kenmerken uitgelegd die in pathologierapporten voor deze aandoening voorkomen. Als u vragen heeft over dit artikel, neem dan contact met ons op deze link.
Waar in het lichaam wordt Ewing-sarcoom aangetroffen?
De tumor kan beginnen in een bot of in het diepe zachte weefsel zoals spieren. De meest voorkomende locaties voor Ewing-sarcoom zijn de borstwand, de onderste ledematen en rond de wervelkolom.
Welke genetische veranderingen worden gevonden bij Ewing-sarcoom?
Ewing-sarcoom vertoont doorgaans een genetische verandering die translocatie wordt genoemd en waarbij een gen genaamd EWSR1 betrokken is. Een gen is een DNA-gebied dat instructies geeft voor het maken van een eiwit. DNA wordt in elke cel op 46 chromosomen opgeslagen. Soms valt een stukje DNA van het ene chromosoom af en wordt het aan een ander chromosoom gehecht. Dit wordt translocatie genoemd en kan ertoe leiden dat de cel een nieuw en abnormaal eiwit aanmaakt. Als het nieuwe eiwit ervoor zorgt dat de cel langer leeft dan andere cellen of zich naar andere delen van het lichaam verspreidt, kan de cel kanker worden.
Hoe wordt deze diagnose gesteld?
De eerste diagnose van Ewing-sarcoom wordt meestal gesteld nadat een klein stukje van de tumor is verwijderd in een procedure die a . wordt genoemd biopsie. Het biopsieweefsel wordt vervolgens naar een patholoog gestuurd die het onder een microscoop onderzoekt.
Waar moet u op letten in uw pathologierapport voor Ewing-sarcoom?
De informatie in uw pathologierapport voor Ewing-sarcoom is afhankelijk van het type procedure dat wordt uitgevoerd. De informatie gevonden in een rapport na a biopsie wordt uitgevoerd, beperkt zich meestal tot de diagnose, hoewel sommige rapporten ook de resultaten van aanvullende tests kunnen beschrijven, zoals immunohistochemie (zie het gedeelte hieronder).
Nadat de gehele tumor is verwijderd, zal uw pathologierapport aanvullende informatie bevatten, zoals de tumorgrootte, tumorextensie, aan- of afwezigheid van lymfovasculair en perineurale invasie en de beoordeling ervan marges. De resultaten van eventuele lymfeklieren onderzochte zaken moeten ook in dit eindrapport worden opgenomen. Deze informatie wordt gebruikt om het kankerstadium te bepalen en om te beslissen of aanvullende behandeling nodig is. Deze onderwerpen worden in de onderstaande paragrafen gedetailleerder beschreven.
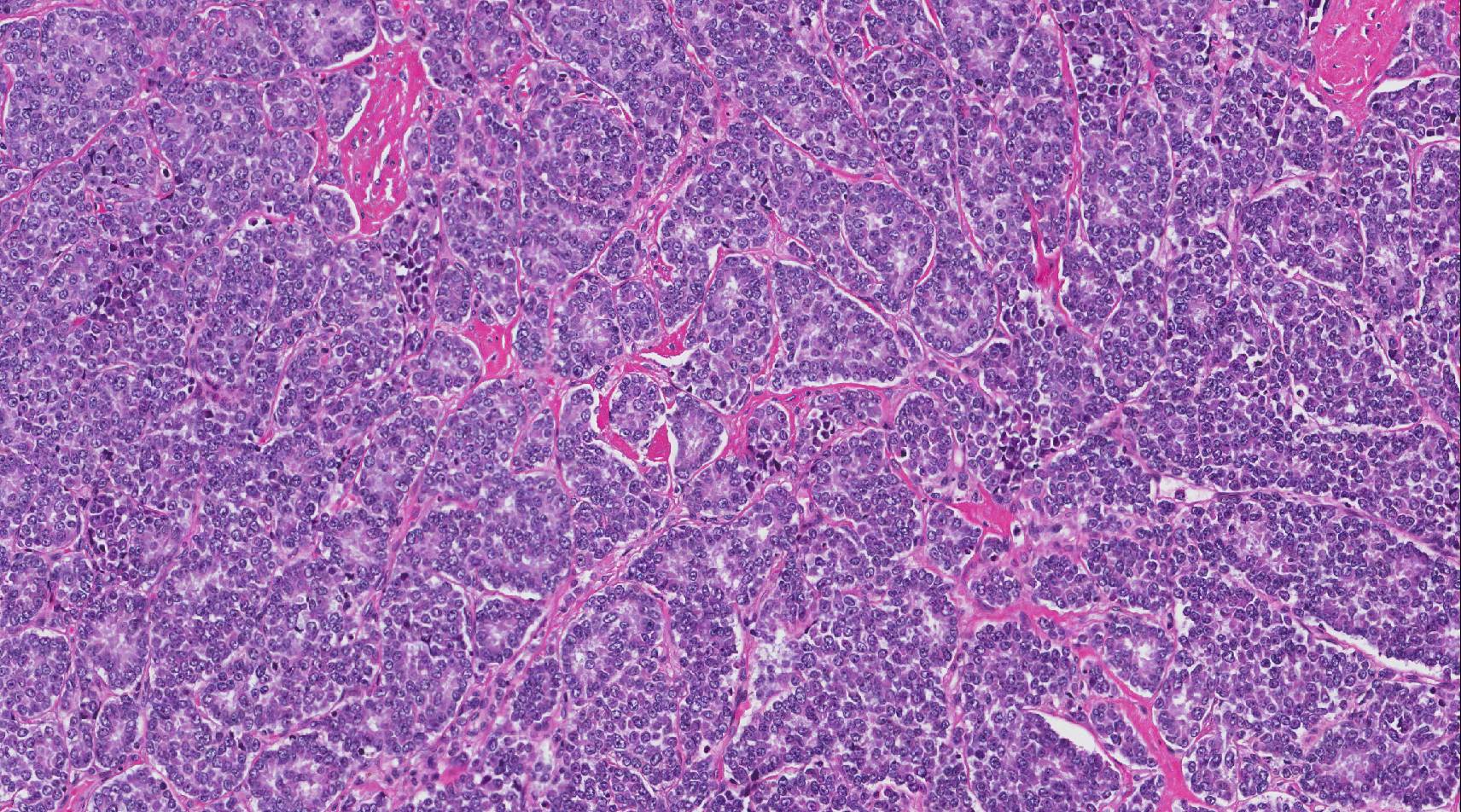
Hoe ziet het Ewing-sarcoom eruit onder de microscoop?
Als het onder de microscoop wordt bekeken, bestaat het Ewing-sarcoom uit ronde cellen die er blauw uitzien omdat de kern van de cel (het deel dat de genetische informatie bevat) is groot in vergelijking met de cytoplasma (lichaam van de cel). Pathologen beschrijven cellen die er zo uitzien primitief en de tumor wordt soms een kleine ronde blauwcellige tumor genoemd.
Welke andere tests kunnen worden uitgevoerd om de diagnose te bevestigen?
Aanvullende tests zoals: immunohistochemie (IHC), fluorescentie in situ hybridisatie (FISH)of sequencing van de volgende generatie (NGS) kan meestal worden uitgevoerd om de diagnose te bevestigen en om te zoeken naar veranderingen in het EWSR1-gen. Wanneer IHC wordt uitgevoerd, zijn de tumorcellen positief (reactief) voor CD99. Specifiek zou CD99 de buitenwand (celmembraan) van de tumorcellen moeten kleuren. Deze tests kunnen worden uitgevoerd op de biopsie monster of wanneer de tumor operatief is verwijderd.
Waarom is de tumorgrootte belangrijk?
Nadat de hele tumor is verwijderd, meet uw patholoog deze in drie dimensies en de grootste dimensie wordt beschreven in uw pathologierapport. De grootte van de tumor is belangrijk omdat deze wordt gebruikt om het pathologische tumorstadium (pT) te bepalen.
Wordt Ewing-sarcoom beoordeeld?
Per definitie worden alle Ewing-sarcoomen beschouwd als hooggradige tumoren.
Is de tumor uitgezaaid naar de omliggende weefsels?
De meeste Ewing-sarcomen beginnen op diepe plaatsen, zoals het bot, de borstwand en rond de spieren van de onderste ledematen. Naarmate de tumor groeit, kan deze zich verspreiden naar of rond aangrenzende spieren, botten en bloedvaten. Uw patholoog zal monsters van het omliggende weefsel onder de microscoop onderzoeken om te zoeken naar kankercellen. Eventuele omliggende organen of weefsels die kankercellen bevatten, worden in uw rapport beschreven.
Wat betekent behandeleffect?
Als u vóór de operatie chemotherapie en/of bestralingstherapie heeft gekregen om de tumor te verwijderen, zal uw patholoog al het weefsel onderzoeken dat naar de pathologie is gestuurd om te zien hoeveel van de tumor nog in leven is (levensvatbaar). Meestal zal uw patholoog het percentage tumor beschrijven dat dood is.
Wat betekent perineurale invasie en waarom is het belangrijk?
Perineurale invasie betekent dat tumorcellen aan een zenuw werden vastgemaakt. Zenuwen bevinden zich over het hele lichaam en zijn verantwoordelijk voor het verzenden van informatie (zoals temperatuur, druk en pijn) tussen uw lichaam en uw hersenen. Perineurale invasie is belangrijk omdat tumorcellen die aan een zenuw zijn gehecht, zich kunnen verspreiden naar de omliggende weefsels door langs de zenuw te groeien. Dit verhoogt het risico dat de tumor na de behandeling teruggroeit.

Wat betekent lymfovasculaire invasie?
Lymfovasculaire invasie betekent dat tumorcellen in een bloed- of lymfevatenvat werden gezien. Bloedvaten zijn lange dunne buisjes die bloed door het lichaam transporteren. Lymfatische vaten lijken op kleine bloedvaten, behalve dat ze een vloeistof bevatten die lymfe wordt genoemd in plaats van bloed. Lymfovasculaire invasie is belangrijk omdat tumorcellen bloedvaten of lymfevaten kunnen gebruiken om zich naar andere lichaamsdelen te verspreiden, zoals lymfeklieren of de longen.

Wat is een marge?
A marge is elk weefsel dat door de chirurg is gesneden om de tumor uit uw lichaam te verwijderen. Afhankelijk van het type operatie dat u heeft ondergaan, kunnen de marges botten, spieren, bloedvaten en zenuwen omvatten die zijn doorgesneden om de tumor uit uw lichaam te verwijderen. Marges worden pas in uw rapport beschreven nadat de gehele tumor is verwijderd.
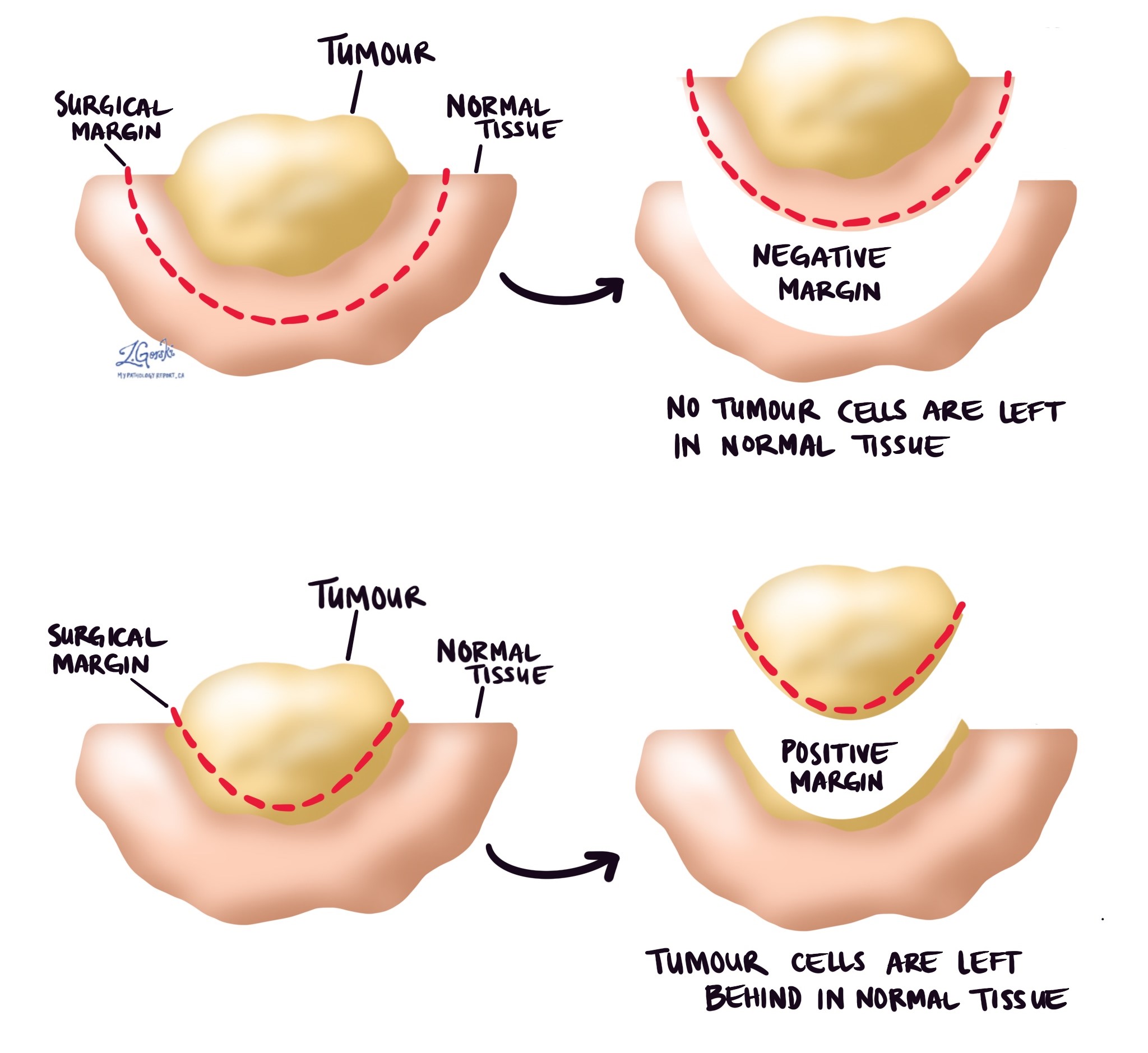
Alles marges zal door uw patholoog zeer nauwkeurig onder de microscoop worden onderzocht om de margestatus te bepalen. Een marge wordt als 'negatief' beschouwd als er geen kankercellen aan de rand van het gesneden weefsel zijn. Een marge wordt als 'positief' beschouwd als er kankercellen aan de rand van het gesneden weefsel zijn. Een positieve marge is geassocieerd met een hoger risico dat de tumor na behandeling op dezelfde plaats terugkeert (lokaal recidief).
Wat zijn lymfeklieren?
Lymfeklieren zijn kleine immuunorganen die zich door het hele lichaam bevinden. Kankercellen kunnen van de tumor naar een lymfeklier reizen via lymfatische kanalen die zich in en rond de tumor bevinden (zie Lymfovasculaire invasie hierboven). De verplaatsing van kankercellen van de tumor naar een lymfeklier heet uitzaaiing.

Uw patholoog zal elke lymfeklier zorgvuldig onderzoeken op kankercellen. Lymfeklieren aan dezelfde kant als de tumor worden ipsilateraal genoemd, terwijl die aan de andere kant van de tumor contralateraal worden genoemd. De meeste rapporten bevatten het totale aantal onderzochte lymfeklieren en het aantal, indien aanwezig, dat kankercellen bevat. Lymfeklieren die kankercellen bevatten, worden vaak positief genoemd, terwijl lymfeklieren die geen kankercellen bevatten negatief worden genoemd. Het onderzoek van lymfeklieren is belangrijk omdat deze informatie wordt gebruikt om het knoopstadium te bepalen (zie Pathologisch stadium hieronder).
Hoe bepalen pathologen het pathologische stadium voor Ewing-sarcoom?
Het pathologische stadium voor Ewing-sarcoom is gebaseerd op het TNM-stadiëringssysteem, een internationaal erkend systeem dat oorspronkelijk door de Amerikaans Gemengd Comité voor Kanker. Er zijn afzonderlijke stadiëringssystemen voor Ewing-sarcoom dat ontstaat in bot en zacht weefsel. Tumoren bij kinderen worden niet geënsceneerd met dit systeem.
Dit systeem gebruikt informatie over de primaire tumor (T), lymfeklieren (N), en verre metastatische ziekte (M) om het volledige pathologische stadium (pTNM) te bepalen. Uw patholoog onderzoekt het ingeleverde weefsel en geeft elk onderdeel een nummer. Over het algemeen betekent een hoger aantal een meer gevorderde ziekte en een slechtere prognose.
Als de tumor in het bot is begonnen, wordt deze als volgt gefaseerd:
Tumorstadium (pT)
Voor botkankers of sarcomen zoals Ewing-sarcoom hangt het stadium van de primaire tumor (T) af van waar de tumor zich in uw lichaam bevond.
Als de tumor in uw appendiculair skelet (dit zijn botten van uw aanhangsels, en omvatten de armen, benen, schouder, romp, schedel en gezichtsbeenderen), het krijgt een tumorstadium van 1-3 op basis van de tumorgrootte of er een afzonderlijke tumorknobbel(s) zijn.
- pT1: Tumor ≤ 8 cm in grootste afmeting.
- pT2: Tumor > 8 cm in grootste afmeting.
- pT3: Discontinue tumoren in de primaire botplaats.
Als de tumor in uw wervelkolom, het krijgt een tumorstadium van 1-4 op basis van de mate van tumorgroei.
- pT1: Tumor beperkt tot één wervelsegment of twee aangrenzende wervelsegmenten.
- pT2: Tumor beperkt tot drie aangrenzende wervelsegmenten.
- pT3: Tumor beperkt tot vier of meer aangrenzende wervelsegmenten, of niet-aangrenzende wervelsegmenten.
- pT4: Uitbreiding in het wervelkanaal of grote vaten.
Als de tumor in uw bekken, het krijgt een tumorstadium van 1-4 op basis van de grootte van de tumor en de mate van tumorgroei.
- pT1: Tumor beperkt tot één bekkensegment zonder extraossale (groei buiten het bot) extensie.
- pT1a: Tumor ≤ 8 cm in grootste afmeting.
- pT1b: Tumor >8 cm in grootste afmeting.
- pT2: Tumor beperkt tot één bekkensegment met extraossale extensie of twee segmenten zonder extraossale extensie.
- pT2a: Tumor ≤ 8 cm in grootste afmeting.
- pT2b: Tumor >8 cm in grootste afmeting.
- pT3: Tumor die twee bekkensegmenten overspant met extraossale extensie.
- pT3a: Tumor ≤ 8 cm in grootste afmeting.
- pT3b: Tumor >8 cm in grootste afmeting.
- pT4: Tumor die drie bekkensegmenten overspant of het sacro-iliacale gewricht kruist.
- pT4a: Tumor omvat het sacro-iliacale gewricht en strekt zich mediaal uit tot het sacrale neuroforamen (ruimte waar de zenuwen doorheen gaan).
- pT4b: Tumoromhulling van externe iliacale vaten of aanwezigheid van grove tumortrombus in groot bekkenvat.
Als na microscopisch onderzoek geen tumor wordt gezien in het resectiemonster dat voor onderzoek naar de pathologie is gestuurd, wordt het tumorstadium gegeven pT0 wat betekent dat er geen bewijs is van een primaire tumor.
Als uw patholoog de tumorgrootte of de mate van groei niet betrouwbaar kan beoordelen, krijgt hij het tumorstadium pTX (primaire tumor kan niet worden beoordeeld). Dit kan gebeuren als de tumor wordt ontvangen als meerdere kleine fragmenten.
Nodale fase (pN)
Primaire botkankers of sarcomen zoals Ewing-sarcoom krijgen een knooppuntstadium van 0 of 1 op basis van de aanwezigheid of afwezigheid van kankercellen in een of meer lymfeklieren.
Als er geen kankercellen worden gezien in lymfeklieren, is het knoopstadium N0. Als er geen lymfeklieren worden opgestuurd voor pathologisch onderzoek, kan het knoopstadium niet worden bepaald en wordt het knoopstadium vermeld als NX. Als kankercellen worden gevonden in lymfeklieren, wordt het knoopstadium vermeld als: N1.
Metastase stadium (pM)
Botsarcomen zoals Ewing-sarcoom krijgen alleen een metastasestadium als de aanwezigheid van uitzaaiing is bevestigd door een patholoog. Er zijn twee metastasestadia in primaire botsarcomen zoals Ewing-sarcoom, M1a en M1b. Als er zijn bevestigd longmetastase, dan is het tumormetastatische stadium 1a.
Het metastasestadium kan alleen worden gegeven als weefsel van een verre locatie wordt opgestuurd voor pathologisch onderzoek. Omdat dit weefsel zelden aanwezig is, kan het metastasestadium niet worden bepaald en wordt het meestal niet in uw rapport opgenomen.
Als de tumor zich heeft ontwikkeld in zacht weefsel zoals spieren of vet, wordt deze als volgt gefaseerd:
Tumorstadium (pT)
Het tumorstadium voor Ewing-sarcoom varieert op basis van het betrokken lichaamsdeel. Zo krijgt een tumor van 5 centimeter die in het hoofd begint een ander tumorstadium mee dan een tumor die diep achter in de buik begint (het retroperitoneum). Op de meeste lichaamslocaties omvat het tumorstadium echter de tumorgrootte en of de tumor is uitgegroeid tot omliggende lichaamsdelen.
Tumorstadium voor tumoren beginnend in het hoofd-halsgebied:
- T1 – De tumor is niet groter dan 2 centimeter.
- T2 – De tumor is tussen de 2 en 4 centimeter groot.
- T3 – De tumor is groter dan 4 centimeter.
- T4 – De tumor is uitgegroeid tot omliggende weefsels zoals de botten van het gezicht of de schedel, het oog, de grotere bloedvaten in de nek of de hersenen.
Tumorstadium voor tumoren die beginnen aan de buitenkant van de borst, rug of buik en de armen of benen (romp en extremiteiten):
- T1 – De tumor is niet groter dan 5 centimeter.
- T2 – De tumor is tussen de 5 en 10 centimeter groot.
- T3 – De tumor is tussen de 10 en 15 centimeter groot.
- T4 – De tumor is groter dan 15 centimeter.
Tumorstadium voor tumoren die beginnen in de buik en organen in de borstkas (thoracale viscerale organen):
- T1 – De tumor wordt slechts in één orgaan gezien.
- T2 – De tumor is uitgegroeid tot het bindweefsel dat het orgaan van waaruit is gestart omgeeft.
- T3 – De tumor is uitgegroeid tot minstens één ander orgaan.
- T4 – Er worden meerdere tumoren gevonden.
Tumorstadium voor tumoren die beginnen in de ruimte helemaal achterin de buikholte (retroperitoneum):
- T1 – De tumor is niet groter dan 5 centimeter.
- T2 – De tumor is tussen de 5 en 10 centimeter groot.
- T3 – De tumor is tussen de 10 en 15 centimeter groot.
- T4 – De tumor is groter dan 15 centimeter.
Tumorstadium voor tumoren beginnend in de ruimte rond het oog (baan):
- T1 – De tumor is niet groter dan 2 centimeter.
- T2 – De tumor is groter dan 2 centimeter, maar is niet uitgegroeid tot de botten rond het oog.
- T3 – De tumor is uitgegroeid tot de botten rond het oog of andere botten van de schedel.
- T4 – De tumor is uitgegroeid tot het oog (de wereldbol) of de omliggende weefsels zoals de oogleden, sinussen of hersenen.
Als na microscopisch onderzoek geen tumor wordt gezien in het resectiemonster dat voor onderzoek naar de pathologie is gestuurd, wordt het tumorstadium gegeven pT0 wat betekent dat er geen bewijs is van een primaire tumor.
Als uw patholoog de tumorgrootte of de mate van groei niet betrouwbaar kan beoordelen, krijgt hij het tumorstadium pTX (primaire tumor kan niet worden beoordeeld). Dit kan gebeuren als de tumor wordt ontvangen als meerdere kleine fragmenten.
Nodale fase (pN)
Ewing-sarcomen krijgen een nodaal stadium van 0 of 1 op basis van de aan- of afwezigheid van kankercellen in een of meer lymfeklieren.
Als er geen kankercellen worden gezien in lymfeklieren, is het knoopstadium N0. Als er geen lymfeklieren worden opgestuurd voor pathologisch onderzoek, kan het knoopstadium niet worden bepaald en wordt het knoopstadium vermeld als NX. Als kankercellen worden gevonden in lymfeklieren, wordt het knoopstadium vermeld als: N1.
Metastase stadium (pM)
Ewing-sarcomen krijgen alleen een metastasestadium als de aanwezigheid van uitzaaiing is bevestigd door een patholoog. Er zijn twee metastasestadia in primaire botsarcomen zoals EFT, M1a en M1b. Als er bevestigde longmetastasen zijn, is het tumormetastatische stadium 1a.
Het metastasestadium kan alleen worden gegeven als weefsel van een verre locatie wordt opgestuurd voor pathologisch onderzoek. Omdat dit weefsel zelden aanwezig is, kan het metastasestadium niet worden bepaald en wordt het meestal niet in uw rapport opgenomen.


