por Emily Goebel, MD FRCPC
14 de março de 2023
O que é adenocarcinoma endocervical?
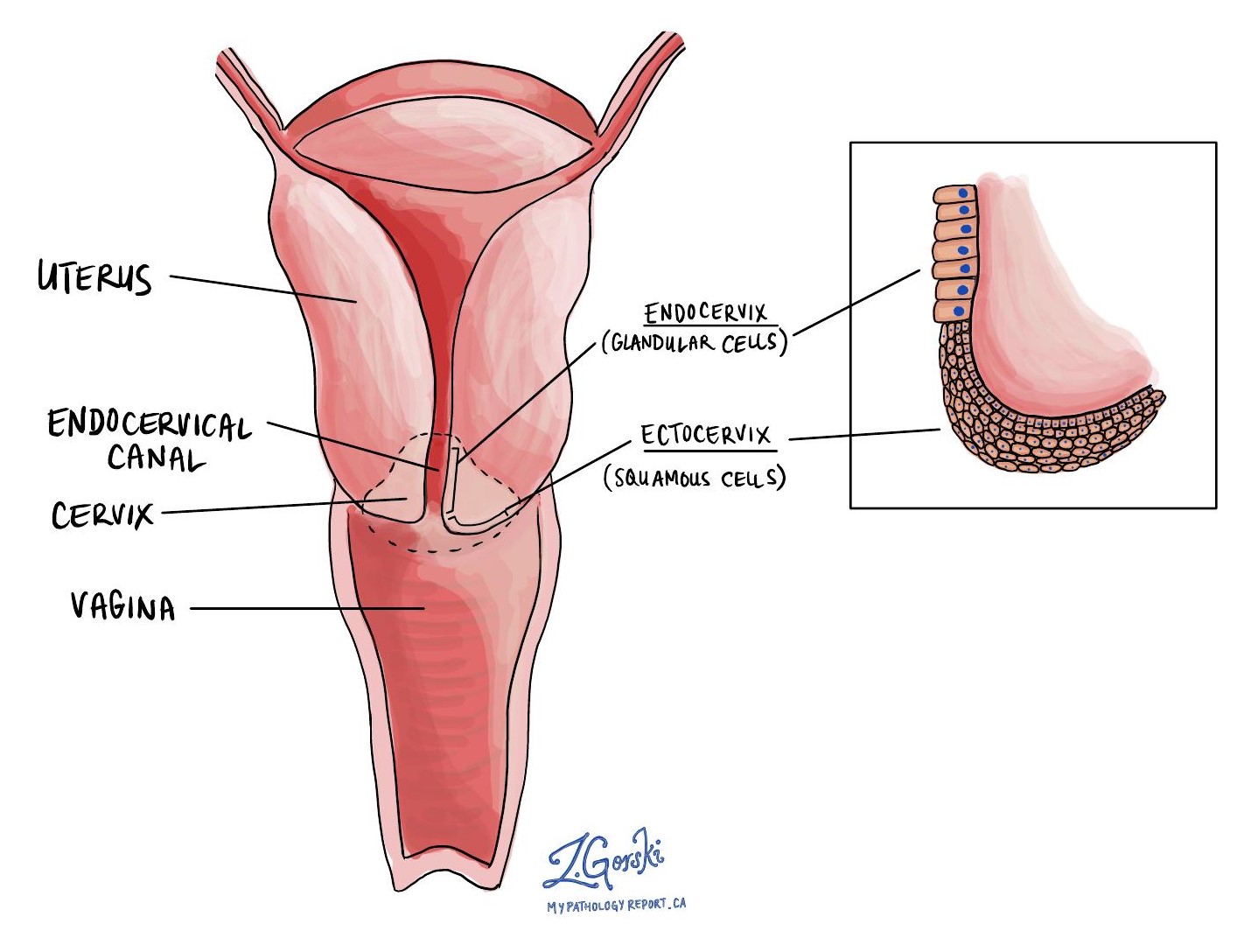
O adenocarcinoma endocervical é um tipo de câncer cervical. Desenvolve-se a partir de células glandulares normalmente encontradas em uma parte do colo do útero chamada canal endocervical. A maioria dos tumores se desenvolve a partir de um tipo de câncer não invasivo chamado Adenocarcinoma endocervical in situ (AIS).
Quais são os sintomas do adenocarcinoma endocervical?
O sintoma mais comum do adenocarcinoma endocervical é o sangramento uterino anormal. Sintomas menos comuns incluem dor pélvica e pressão.
O que causa o adenocarcinoma endocervical?
A causa mais comum de adenocarcinoma endocervical é a infecção por tipos de alto risco de papilomavírus humano (HPV), especificamente os tipos 16, 18 e 45. Esses tumores representam cerca de 80 a 85% dos casos em todo o mundo. Atualmente, os médicos não sabem o que causa os outros 15 a 20% dos casos que não estão associados ao HPV.
Como o adenocarcinoma endocervical é diagnosticado?
O diagnóstico de adenocarcinoma endocervical geralmente é feito após a remoção de algumas células do cerviz durante um Teste de Papanicolaou. O diagnóstico também pode ser feito após a retirada de uma amostra maior de tecido em um biopsia or ressecção. Depois que o diagnóstico inicial é feito, a maioria dos pacientes recebe a cirurgia para remover todo o tumor.

O que é p16 e por que é importante?
Células infectadas com tipos de alto risco de HPV normalmente produzem grandes quantidades de uma proteína chamada p16. Os patologistas podem ver essa proteína dentro das células realizando um teste chamado imuno-histoquímica. Quando a imuno-histoquímica é realizada, a maioria dos adenocarcinomas endocervicais são positivos para p16. Como resultado, este teste é usado para confirmar o diagnóstico de adenocarcinoma endocervical e descartar outras condições que podem se parecer com adenocarcinoma endocervical sob o microscópio.
O que significa se o adenocarcinoma endocervical é descrito como bem diferenciado, moderadamente diferenciado ou pouco diferenciado?
Os patologistas dividem o adenocarcinoma endocervical em três níveis ou graus com base em quanto do tumor está fazendo glândulas semelhantes aos normalmente encontrados no cerviz. Os três níveis são chamados bem diferenciados, moderadamente diferenciados e pouco diferenciados. A diferenciação do tumor é importante porque os tumores menos diferenciados (por exemplo, aqueles que são pouco diferenciados) tendem a crescer mais rapidamente e são mais propensos a se espalhar para outras partes do corpo.
Como os patologistas determinam o tamanho do tumor para adenocarcinoma endocervical e por que isso é importante?
O tumor é medido em três dimensões – comprimento, largura e profundidade de invasão. Essas medições são importantes porque são usadas para determinar o estágio patológico do tumor (consulte Estágio patológico abaixo).
- Comprimento – O tumor é medido de cima para baixo.
- Largura – O tumor é medido de lado a lado.
- Profundidade de invasão – O tumor é medido a partir do epitélio na superfície do colo do útero para as células cancerosas no ponto mais profundo do invasão.
O tumor se espalhou para fora do colo do útero?
Todos os adenocarcinomas endocervicais começam no colo do útero, no entanto, tumores maiores podem crescer e envolver órgãos próximos, como endométrio, vagina, bexiga ou reto, ou tecidos de suporte, como o paramétrio. Os patologistas usam o termo extensão tumoral para descrever a distância percorrida pelas células cancerígenas desde seu ponto de partida no colo do útero até os órgãos e tecidos circundantes. A extensão do tumor para outros órgãos ou paramétrio ao redor do colo do útero é importante porque está associada a um pior prognóstico e é usado para determinar o estágio do tumor.
O que significa invasão estromal?
O tecido que cobre a superfície interna do colo do útero é chamado de epitélio enquanto o tecido logo abaixo do epitélio é chamado de estroma. O adenocarcinoma endocervical começa no epitélio, mas à medida que o tumor cresce, as células se espalham para o estroma. Isso se chama estroma invasão.
A maioria dos relatórios de patologia descreverá a quantidade de invasão estromal em duas direções:
- Profundidade de invasão – Esta é a quantidade de invasão medida desde a superfície do tumor até o ponto mais profundo de invasão.
- Extensão horizontal da invasão – Esta é a quantidade de invasão medida de um lado do tumor para o outro.
O tamanho da invasão estromal não é o mesmo que o tamanho do tumor porque o tamanho do tumor também inclui qualquer AIS que pode estar acima da área de invasão. Por essa razão, o tamanho do tumor pode ser maior que o tamanho da invasão do estroma.
A quantidade de invasão estromal é importante porque é usada para determinar o estágio patológico do tumor (pT). Em geral, menos invasão estromal está associada a uma melhor prognóstico enquanto mais invasão está associada a um pior prognóstico.
O que significa invasão linfovascular e por que é importante?
Invasão linfovascular significa que as células cancerígenas foram vistas dentro de um vaso sanguíneo ou vaso linfático. Os vasos sanguíneos são tubos longos e finos que transportam sangue pelo corpo. Os vasos linfáticos são semelhantes aos pequenos vasos sanguíneos, exceto que eles carregam um fluido chamado linfa em vez de sangue. Os vasos linfáticos se conectam com pequenos órgãos imunológicos chamados gânglios linfáticos que são encontrados em todo o corpo. A invasão linfovascular é importante porque as células cancerígenas podem usar vasos sanguíneos ou vasos linfáticos para se espalhar para outras partes do corpo, como gânglios linfáticos ou pulmões.

Os linfonodos foram examinados e algum deles continha células cancerígenas?
Gânglios linfáticos são pequenos órgãos imunológicos encontrados em todo o corpo. As células cancerosas podem se espalhar de um tumor para os linfonodos através de pequenos vasos chamados linfáticos. Por esse motivo, os gânglios linfáticos são comumente removidos e examinados ao microscópio para procurar células cancerígenas. O movimento das células cancerosas do tumor para outra parte do corpo, como um linfonodo, é chamado de metástase.

Os linfonodos examinados geralmente são divididos entre aqueles encontrados na pelve e aqueles encontrados ao redor de um grande vaso sanguíneo no abdômen chamado aorta. Os linfonodos encontrados ao redor da aorta são chamados para-aórticos. Os linfonodos do mesmo lado do tumor são chamados de ipsilaterais, enquanto os do lado oposto do tumor são chamados de contralaterais.
Se algum gânglio linfático foi removido de seu corpo, ele será examinado ao microscópio por um patologista e os resultados desse exame serão descritos em seu relatório. A maioria dos relatórios incluirá o número total de gânglios linfáticos examinados, onde no corpo os gânglios linfáticos foram encontrados e o número (se houver) que contém células cancerígenas.
Se as células cancerígenas forem encontradas em um linfonodo, o tamanho da área envolvida pelo câncer será medido e descrito em seu relatório.
- Células tumorais isoladas – A área dentro do linfonodo com células cancerígenas tem menos de 0.2 milímetros de tamanho.
- Micrometástases – A área dentro do linfonodo com células cancerígenas tem mais de 0.2 milímetros, mas menos de 2 milímetros de tamanho.
- Macrometástases – A área dentro do linfonodo com células cancerígenas tem mais de 2 milímetros de tamanho.
Por que o exame dos gânglios linfáticos é importante?
O exame dos gânglios linfáticos é importante por duas razões. Primeiro, essa informação é usada para determinar o estágio nodal patológico (pN). Em segundo lugar, encontrar células cancerosas em um linfonodo aumenta o risco de que as células cancerosas sejam encontradas em outras partes do corpo no futuro. Como resultado, seu médico usará essas informações ao decidir se é necessário tratamento adicional, como quimioterapia, radioterapia ou imunoterapia.
O que significa se um linfonodo é descrito como positivo?
Os patologistas costumam usar o termo “positivo” para descrever um linfonodo que contém células cancerígenas. Por exemplo, um linfonodo que contém células cancerosas pode ser chamado de “positivo para malignidade” ou “positivo para carcinoma metastático”.
O que significa se um linfonodo é descrito como negativo?
Os patologistas costumam usar o termo “negativo” para descrever um linfonodo que não contém células cancerígenas. Por exemplo, um linfonodo que não contém células cancerosas pode ser chamado de “negativo para malignidade” ou “negativo para carcinoma metastático”.
O que é uma margem e por que as margens são importantes?
A margem é qualquer tecido que precisa ser cortado pelo cirurgião para remover o tumor do seu corpo. Se você foi submetido a um procedimento cirúrgico para remover todo o tumor de seu corpo, seu patologista examinará a margem de perto para garantir que não haja células cancerígenas na borda cortada do tecido. Uma margem é considerada positiva quando as células cancerosas são vistas na borda do tecido cortado. Se AIS é visto na margem que também será descrita em seu relatório. Encontrar células cancerígenas na margem aumenta o risco de que o tumor volte a crescer naquele local.
O número e o tipo de margens descritas em seu relatório dependerão do tipo de procedimento realizado para remover o tumor do seu corpo. Os esfregaços de Papanicolau não têm margens.
As margens típicas incluem:
- Margem endocervical – É aqui que o colo do útero encontra o interior do útero.
- Margem ectocervical – Este é o fundo do colo do útero, mais próximo da vagina.
- Margem profunda – Este é o tecido dentro da parede do colo do útero.
- Margem radial – Este é o tecido mole que envolve o colo do útero. A margem radial só será descrita em seu relatório se você tiver todo o colo do útero e útero removidos ao mesmo tempo.

Em que estágio patológico é o adenocarcinoma endocervical?
O estágio patológico do adenocarcinoma endocervical do colo do útero é baseado no sistema de estadiamento TNM, um sistema internacionalmente reconhecido originalmente criado pelo Comitê Conjunto Americano de Câncer. Este sistema utiliza informações sobre o tumor primário (T), gânglios linfáticos (N) e distante metastático doença (M) para determinar o estágio patológico completo (pTNM). Seu patologista examinará o tecido submetido e dará a cada parte um número. Em geral, um número mais alto significa uma doença mais avançada e um pior prognóstico.
Estágio do tumor (pT) para adenocarcinoma endocervical
- T1a – Tumores nesta categoria foram encontrados somente após o tecido ter sido examinado ao microscópio. Esses tumores também têm uma profundidade de invasão de 5 milímetros ou menos E e uma propagação horizontal de 7 milímetros ou menos (ver invasão estromal acima).
- T1b – O tumor foi visto pelo seu médico durante o seu exame físico OR a profundidade de invasão é superior a 5 milímetros OR o espalhamento horizontal é superior a 7 milímetros.
- T2a – O tumor se estende para fora do útero, mas não para o paramétrio (consulte Extensão do tumor acima).
- T2b – O tumor se estende até o paramétrio.
- T3a – O tumor se estende até a parte inferior da vagina.
- T3b – O tumor se estende até a parede da pelve OU o tumor causou lesão no rim.
- T4 – O tumor se estende para a bexiga ou reto OR o tumor se estende para fora da pelve no abdome.
Estágio nodal (pN) para adenocarcinoma endocervical
- NX – Nenhum linfonodo foi enviado à patologia para exame.
- N0 – Nenhuma célula cancerosa foi encontrada em nenhum dos linfonodos examinados.
- N0(eu+) – Apenas células cancerosas isoladas foram encontradas em um linfonodo.
- N1 – Um grupo de células cancerosas maiores que 0.2 milímetros foi encontrado em pelo menos um linfonodo.
Estágio metastático (pM) para adenocarcinoma endocervical
Adenocarcinoma endocervical recebe um estágio metastático de 0 ou 1 com base na presença de células cancerosas em um local distante no corpo (por exemplo, os pulmões). O estágio metastático só pode ser atribuído se o tecido de um local distante for submetido a exame patológico. Como esse tecido raramente está presente, o estágio metastático não pode ser determinado e é listado como MX.


