โดย Jason Wasserman MD PhD FRCPC และ Zuzanna Gorski MD
March 27, 2024
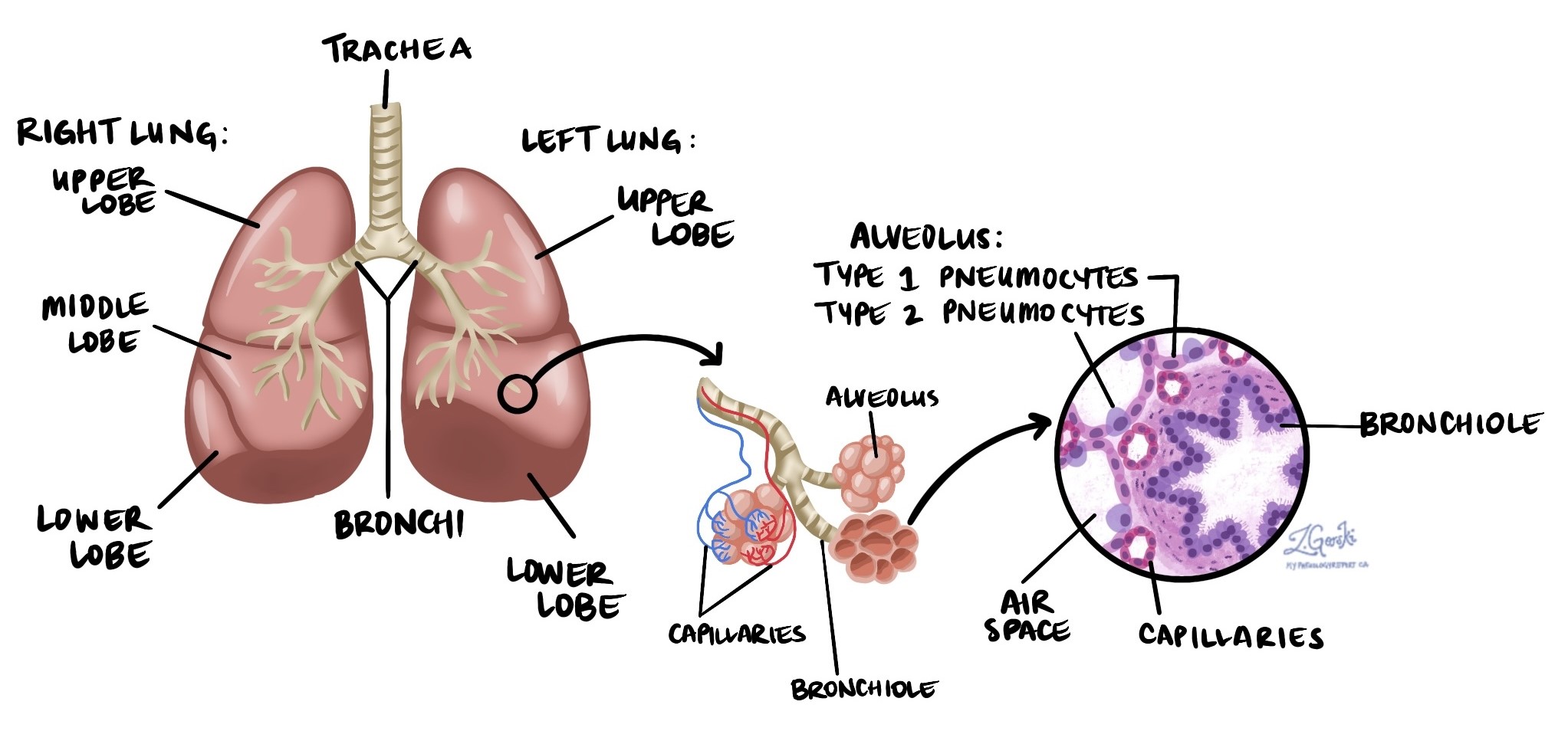
มะเร็งของต่อมเป็นมะเร็งปอดชนิดไม่เล็ก (NSCLC) และเป็นมะเร็งปอดชนิดที่พบบ่อยที่สุดซึ่งคิดเป็น 40% ของผู้ป่วยทั้งหมดในอเมริกาเหนือ มันเริ่มต้นจากเซลล์พิเศษที่เรียกว่า pneumocytes ซึ่งเรียงตัวอยู่ด้านในของช่องอากาศขนาดเล็กที่เรียกว่าถุงลมในปอด
สาเหตุของมะเร็งต่อมน้ำเหลืองในปอดคืออะไร?
สาเหตุหลักของมะเร็งต่อมลูกหมากคือการสูบบุหรี่ สาเหตุอื่นๆ ที่พบได้น้อย ได้แก่ การได้รับเรดอน สารในการทำงาน และมลพิษทางอากาศภายนอกอาคาร
มะเร็งของต่อมในปอดมีอาการอย่างไร?
อาการของมะเร็งต่อมอะดีโนคาร์ซิโนมาในปอด ได้แก่ อาการไอต่อเนื่องหรือแย่ลง ไอเป็นเลือด เจ็บหน้าอก และหายใจถี่ เนื้องอกที่แพร่กระจายไปยังส่วนอื่น ๆ ของร่างกายอาจทำให้เกิดอาการเพิ่มเติมขึ้นอยู่กับตำแหน่งในร่างกาย ตัวอย่างเช่น เนื้องอกที่แพร่กระจายไปยังกระดูกอาจทำให้เกิดอาการปวดกระดูกและทำให้กระดูกหักได้ แพทย์อธิบายว่านี่เป็นพยาธิสภาพ กระดูกหัก.
เงื่อนไขใดที่เกี่ยวข้องกับมะเร็งของต่อมในปอด?
ในหลายกรณี มะเร็งของต่อมเริ่มต้นจากโรคก่อนเป็นมะเร็งที่เรียกว่า atypical adenomatous hyperplasia (AAH) เซลล์ใน adenomatous hyperplasia มีลักษณะผิดปกติ แต่ยังไม่ใช่เซลล์มะเร็ง เมื่อเวลาผ่านไป AAH อาจกลายเป็นภาวะร้ายแรงที่เรียกว่า มะเร็งต่อมน้ำเหลืองในแหล่งกำเนิด (AIS). ภาวะนี้ถือเป็นมะเร็งปอดชนิดไม่ลุกลาม เนื่องจากเซลล์ผิดปกติจะมองเห็นได้เฉพาะที่ผิวด้านในของช่องว่างอากาศและมีขนาดโตน้อยกว่า 3 เซนติเมตร มะเร็งของต่อมในแหล่งกำเนิดจะกลายเป็นมะเร็งของต่อมที่แพร่กระจายหากเซลล์มะเร็งแพร่กระจายเข้าสู่ สโตรมา ใต้พื้นผิวของช่องว่างอากาศหรือหากเนื้องอกมีขนาดใหญ่กว่า 3 เซนติเมตร
การวินิจฉัยนี้เกิดขึ้นได้อย่างไร?
การวินิจฉัยเบื้องต้นของมะเร็งต่อมไร้ท่อในปอดมักเกิดขึ้นหลังจากนำตัวอย่างเนื้อเยื่อเล็กๆ ออกในขั้นตอนที่เรียกว่า ตรวจชิ้นเนื้อ หรือ ความทะเยอทะยานเข็มละเอียด (FNA). จากนั้นอาจทำการผ่าตัดเพื่อเอาเนื้องอกออกทั้งหมด ประเภทของการผ่าตัดเพื่อเอาเนื้องอกออกจะขึ้นอยู่กับขนาดของเนื้องอกและตำแหน่งในปอดของคุณ การผ่าตัดแบบลิ่มมักจะทำเพื่อเอาเนื้องอกขนาดเล็กและเนื้องอกที่อยู่ใกล้กับด้านนอกของปอดออก Lobectomies และ pneumonectomies จะทำสำหรับเนื้องอกขนาดใหญ่หรือที่อยู่ใกล้ศูนย์กลางของปอด
รายงานพยาธิวิทยาของคุณสำหรับมะเร็งของต่อมในปอด
ข้อมูลที่พบในรายงานพยาธิวิทยาสำหรับมะเร็งของต่อมในปอดของคุณขึ้นอยู่กับประเภทของขั้นตอนที่ดำเนินการ รายงานพยาธิสภาพของคุณหลังจากทำหัตถการเล็กๆ เช่น การตรวจชิ้นเนื้อสำลักเข็มละเอียด (FNAB) อาจให้เฉพาะการวินิจฉัยและผลการทดสอบที่ใช้ยืนยันการวินิจฉัย เช่น อิมมูโนฮิสโตเคมี (IHC). หลังจากขั้นตอนการผ่าตัดขนาดใหญ่เพื่อเอาเนื้องอกออก รายงานพยาธิวิทยาของคุณอาจรวมถึงข้อมูลเพิ่มเติม เช่น ประเภทเนื้อเยื่อวิทยา ระดับของเนื้องอก ขนาดของเนื้องอก การแพร่กระจายผ่านช่องอากาศ การบุกรุกของเยื่อหุ้มปอด และ อัตรากำไรขั้นต้น. ถ้ามี ต่อมน้ำเหลือง จะถูกลบออกก็จะอธิบายเช่นกัน การทดสอบระดับโมเลกุลอาจดำเนินการเพื่อค้นหาการเปลี่ยนแปลงทางพันธุกรรมในเนื้องอก และผลลัพธ์เหล่านั้นอาจรวมอยู่ในรายงานการตรวจชิ้นเนื้อหรือหลังจากเอาเนื้องอกออกแล้ว หัวข้อทั้งหมดเหล่านี้จะกล่าวถึงอย่างละเอียดในส่วนด้านล่าง
ประเภทเนื้อเยื่อวิทยาของมะเร็งของต่อมในปอด
มะเร็งของต่อมในปอดแบ่งออกเป็นประเภทเนื้อเยื่อวิทยาตามรูปแบบของการเจริญเติบโตหรือวิธีที่เซลล์มะเร็งเกาะติดกันและโครงสร้างที่พวกมันก่อตัว มะเร็งของต่อมชนิดเนื้อเยื่อที่พบบ่อยที่สุดคือ lepidic, solid, acinar, papillary และ micropapillary
เนื้องอกอาจแสดงการเจริญเติบโตเพียงรูปแบบเดียวหรืออาจเห็นการเติบโตหลายรูปแบบในเนื้องอกเดียวกัน หากเห็นการเจริญเติบโตหลายรูปแบบ นักพยาธิวิทยาส่วนใหญ่จะอธิบายเปอร์เซ็นต์ของเนื้องอกที่ประกอบขึ้นจากแต่ละรูปแบบ ประเภทเนื้อเยื่อวิทยาที่ประกอบเป็นเนื้องอกส่วนใหญ่เรียกว่ารูปแบบเด่น
ลวดลายเลปิดิค
มะเร็งของต่อมในปอดชนิด Lepidic หมายความว่าเซลล์มะเร็งเติบโตไปตามเยื่อบุชั้นในของช่องอากาศที่เรียกว่าถุงลม เซลล์มะเร็งจะเข้ามาแทนที่นิวโมไซต์ปกติเมื่อเซลล์เติบโต นี่เป็นมะเร็งของต่อมชนิดที่พบได้บ่อยที่สุด ถ้าเนื้องอกมีขนาดน้อยกว่า 3 ซม. และแสดงรูปแบบการเจริญเติบโตแบบ lepidic โดยสิ้นเชิง จะเรียกว่าเนื้องอก มะเร็งต่อมลูกหมากในแหล่งกำเนิด.
รูปแบบ Acinar
มะเร็งของต่อมในปอดชนิด Acinar หมายความว่าเซลล์มะเร็งกำลังก่อตัวเป็นเซลล์กลุ่มกลมเล็กๆ โดยมีช่องว่างตรงกลาง พื้นที่เปิดโล่งเรียกว่าลูเมน นี่เป็นมะเร็งของต่อมชนิดที่พบมากเป็นอันดับสอง
รูปแบบทึบ
มะเร็งของต่อมชนิดแข็งในปอดหมายความว่าเซลล์มะเร็งกำลังก่อตัวเป็นกลุ่มเซลล์ขนาดใหญ่โดยมีช่องว่างระหว่างเซลล์น้อย มะเร็งของต่อมชนิดแข็งมีความลุกลามมากกว่าชนิดเลพิดิกและอะซินาร์ และมีแนวโน้มที่จะเป็นมากกว่า แพร่กระจาย (กระจาย) ถึง ต่อมน้ำเหลือง.
รูปแบบ papillary
มะเร็งของต่อมในปอดประเภท papillary หมายความว่าเซลล์มะเร็งเกาะติดกันเพื่อสร้างเนื้อเยื่อที่เรียกว่าตุ่มคล้ายนิ้วยาว มะเร็งของต่อมชนิด papillary มีแนวโน้มที่จะลุกลามมากกว่าเนื้องอกที่มีลักษณะเด่นของ lepidic แต่จะรุนแรงน้อยกว่าชนิดแข็งหรือ micropapillary
รูปแบบไมโครปาปิลลารี
มะเร็งของต่อมในปอดชนิดไมโครปาปิลลารีหมายความว่าเซลล์มะเร็งเกาะติดกันและก่อตัวเป็นเซลล์กลุ่มเล็กๆ ที่อยู่ภายในช่องว่าง มะเร็งของต่อมชนิด micropapillary เป็นมะเร็งชนิดลุกลามที่เกิดขึ้นบ่อยครั้ง การแพร่กระจาย (กระจาย) ถึง ต่อมน้ำเหลือง และส่วนอื่นๆ ของปอด
เกรดเนื้องอก
มะเร็งของต่อมในปอดแบ่งออกเป็นสามระดับ (แตกต่างกันอย่างดี แตกต่างกันปานกลาง และแตกต่างกันไม่ดี) ขึ้นอยู่กับการรวมกันของประเภทเนื้อเยื่อวิทยาที่โดดเด่น (พบมากที่สุด) (รูปแบบของการเจริญเติบโต) และประเภทเนื้อเยื่อวิทยาที่แย่ที่สุด (หรือรุนแรงที่สุด) ระดับของเนื้องอกมีความสำคัญเนื่องจากเป็นตัวทำนายที่ดีว่าเนื้องอกจะตอบสนองต่อการรักษาอย่างไร รูปแบบการให้เกรดนี้ใช้กับมะเร็งของต่อมที่ไม่ใช่เยื่อเมือกในปอดเท่านั้น (เนื้องอกไม่ได้ผลิตเมือกในปริมาณมาก)
รูปแบบการให้คะแนนสำหรับมะเร็งของต่อมในปอด:
- สร้างความแตกต่างได้ดี: เนื้องอกประเภท lepidic ส่วนใหญ่หรือทั้งหมดที่มีการเจริญเติบโตของของแข็งหรือ micropapilary น้อยกว่า 20%
- แตกต่างกันพอสมควร: เนื้องอกชนิด acinar หรือ papillary เป็นส่วนใหญ่หรือทั้งหมดที่มีการเจริญเติบโตแบบแข็งหรือแบบ micropapillary น้อยกว่า 20%
- แยกไม่ออก: เนื้องอกที่มีการเจริญเติบโตแบบแข็งหรือแบบไมโครปาปิลลารีมากกว่า 20% หรือมีบริเวณที่ประกอบด้วยต่อมที่ซับซ้อนหรือเซลล์เดี่ยว
immunohistochemistry
อิมมูโนฮิสโตเคมี (IHC) เป็นการทดสอบที่ช่วยให้นักพยาธิวิทยาสามารถระบุประเภทเซลล์เฉพาะโดยอาศัยสารเคมี ซึ่งโดยทั่วไปคือโปรตีนที่เซลล์เหล่านั้นสร้างขึ้น เนื่องจากเซลล์ประเภทต่างๆ แสดงเครื่องหมาย IHC ที่แตกต่างกัน นักพยาธิวิทยาจึงสามารถใช้การทดสอบนี้เพื่อแยกแยะระหว่างมะเร็งประเภทต่างๆ ได้
เมื่อทำ IHC มะเร็งของต่อมในปอดมักจะแสดงผลลัพธ์ดังต่อไปนี้:
- ทีทีเอฟ-1 – ผลบวกใน 80% ของเนื้องอก
- p40 - เชิงลบ.
- CK5 - เชิงลบ.
- โครโมกรานิน - เชิงลบ.
- ซินแนปโตฟิซิน - เชิงลบ.
การเปลี่ยนแปลงทางพันธุกรรมที่พบในมะเร็งของต่อมในปอด
การเปลี่ยนแปลงทางพันธุกรรมที่มักพบในมะเร็งของต่อมในปอด ได้แก่ การกลายพันธุ์ของยีน เช่น EGFR ครัสและเอแอลเค นักพยาธิวิทยาจะทดสอบการเปลี่ยนแปลงเหล่านี้และการเปลี่ยนแปลงทางพันธุกรรมอื่นๆ โดยใช้เทคนิคต่างๆ เช่น การจัดลำดับยุคหน้า (NGS), อิมมูโนฮิสโตเคมี (IHC)และ การผสมพันธุ์แบบเรืองแสงในแหล่งกำเนิด (FISH). การระบุการกลายพันธุ์ทางพันธุกรรมที่เฉพาะเจาะจงเป็นสิ่งสำคัญสำหรับการเลือกวิธีการรักษาแบบกำหนดเป้าหมาย
แพร่กระจายผ่านช่องอากาศ
การแพร่กระจายผ่านช่องว่างอากาศ (STAS) อธิบายถึงรูปแบบการบุกรุกที่พบในมะเร็งปอด โดยสังเกตพบว่าเซลล์มะเร็งแพร่กระจายเข้าไปในช่องว่างอากาศในเนื้อเยื่อปอดด้านนอกเนื้องอก การมีอยู่ของ STAS มีความสัมพันธ์กับความเสี่ยงที่สูงขึ้นของการเกิดซ้ำและการรอดชีวิตโดยรวมที่แย่ลงในผู้ป่วยที่เป็นมะเร็งของต่อมในปอด โดยเฉพาะอย่างยิ่งในผู้ที่เป็นโรคระยะเริ่มแรก การรับรู้ STAS จึงสามารถให้ข้อมูลการพยากรณ์โรคที่มีคุณค่าและช่วยในการแบ่งชั้นความเสี่ยง
นักพยาธิวิทยาระบุ STAS โดยการตรวจเนื้อเยื่อปอดรอบๆ เนื้องอกอย่างระมัดระวังภายใต้กล้องจุลทรรศน์ พวกเขามองหาเซลล์เนื้องอกหรือกระจุกของเซลล์ภายในช่องว่างอากาศที่แยกจากเนื้องอกหลักและไม่ยึดติดกับขอบของเนื้องอก ซึ่งมักจะอยู่ห่างจากมวลเนื้องอกนั่นเอง เซลล์เหล่านี้สามารถลอยได้อย่างอิสระหรือยึดติดกับผนังถุงลม แต่สามารถแยกแยะได้จากเนื้องอกปฐมภูมิ และไม่ได้อธิบายโดยกระบวนการอื่น เช่น สิ่งแปลกปลอมหรือ การบุกรุกของต่อมน้ำเหลือง.
เนื้องอกหลายชนิด
ไม่ใช่เรื่องแปลกที่จะพบเนื้องอกมากกว่าหนึ่งก้อนในปอดเดียวกัน เมื่อสิ่งนี้เกิดขึ้น เนื้องอกแต่ละชนิดจะมีการอธิบายแยกกันในรายงานของคุณ
มีคำอธิบายที่เป็นไปได้สองประการในการค้นหาเนื้องอกมากกว่าหนึ่งก้อน:
- เซลล์เนื้องอกจากเนื้องอกหนึ่งได้แพร่กระจายไปยังส่วนอื่นของปอด คำอธิบายนี้มีแนวโน้มมากขึ้นเมื่อเนื้องอกทั้งหมดเป็นประเภทเนื้อเยื่อเดียวกัน ตัวอย่างเช่น ถ้าเนื้องอกทั้งหมดเป็นมะเร็งของต่อมชนิดอะซินาร์ หากเนื้องอกอยู่ด้านเดียวกับร่างกาย เนื้องอกที่มีขนาดเล็กกว่าจะเรียกว่าก้อนเนื้อ หากเนื้องอกอยู่คนละซีกของร่างกาย (ปอดซ้ายและขวา) เรียกว่าเนื้องอกที่มีขนาดเล็กกว่า การแพร่กระจาย.
- เนื้องอกได้พัฒนาแยกจากกัน นี่เป็นคำอธิบายที่มีแนวโน้มมากขึ้นเมื่อเนื้องอกมีลักษณะทางจุลกายวิภาคต่างกัน ตัวอย่างเช่น เนื้องอกหนึ่งก้อนเป็นมะเร็งต่อมน้ำเหลือง ในขณะที่อีกก้อนหนึ่งคือ a มะเร็งเซลล์ squamous. ในสถานการณ์เช่นนี้ เนื้องอกจะถือเป็นกลุ่มปฐมภูมิที่แยกจากกันและไม่ใช่โรคระยะแพร่กระจาย
การบุกรุกของเยื่อหุ้มปอด
การบุกรุกของเยื่อหุ้มปอดหมายถึงการแพร่กระจายของเซลล์มะเร็งเข้าไปในเยื่อหุ้มปอดซึ่งเป็นชั้นบาง ๆ ของเนื้อเยื่อที่ล้อมรอบปอดและเป็นแนวด้านในของช่องอก เยื่อหุ้มปอดมีสองชั้น: เยื่อหุ้มปอดอวัยวะภายในซึ่งเกาะติดกับปอด และเยื่อหุ้มปอดข้างขม่อมซึ่งวางแนวผนังหน้าอกและกะบังลม การบุกรุกของเยื่อหุ้มปอดจากมะเร็งปอดหมายความว่าเนื้องอกได้เติบโตเกินเนื้อเยื่อปอดและเข้าไปในชั้นเยื่อหุ้มปอดโดยรอบ
การบุกรุกของเยื่อหุ้มปอดมีความสำคัญทั้งในการระบุระยะทางพยาธิวิทยาและการพยากรณ์โรค:
- ระยะเนื้องอก: การบุกรุกเยื่อหุ้มปอดเป็นปัจจัยสำคัญในการกำหนดระยะของมะเร็งปอด เนื้องอกที่บุกรุกเยื่อหุ้มปอดจะถือว่ามีความก้าวหน้ามากกว่าเนื้องอกที่จำกัดอยู่ในเนื้อเยื่อปอด (เนื้อเยื่อการทำงานของปอด) ตามระบบการจำแนกประเภท TNM ที่ใช้สำหรับระยะมะเร็งปอด การบุกรุกของเยื่อหุ้มปอดอาจเพิ่มประเภท T ของเนื้องอก ซึ่งบ่งบอกถึงขนาดและขอบเขตของเนื้องอก ตัวอย่างเช่น เนื้องอกที่บุกรุกเยื่อหุ้มปอดอวัยวะภายในอาจจัดเป็น T2 ในขณะที่การบุกรุกเข้าไปในเยื่อหุ้มปอดข้างขม่อมหรือการมีส่วนร่วมของเยื่อหุ้มปอดไหล (การสะสมของของเหลว) อาจนำไปสู่การจำแนกประเภทที่สูงขึ้น
- คำทำนาย: ผู้ป่วยมะเร็งปอดที่ลุกลามไปยังเยื่อหุ้มปอดมักมีการพยากรณ์โรคที่แย่กว่าผู้ที่ไม่เกี่ยวข้องกับเยื่อหุ้มปอด เนื่องจากการบุกรุกของเยื่อหุ้มปอดสะท้อนถึงเนื้องอกที่ลุกลามมากขึ้น ซึ่งมีแนวโน้มที่จะแพร่กระจายและทำให้เกิดภาวะแทรกซ้อน เช่น เยื่อหุ้มปอดไหล ซึ่งอาจทำให้การทำงานของปอดลดลง และนำไปสู่อาการต่างๆ เช่น อาการเจ็บหน้าอก ไอ และหายใจลำบาก
การบุกรุกของต่อมน้ำเหลือง
การบุกรุกของหลอดเลือดน้ำเหลืองหมายถึงการแพร่กระจายของเซลล์มะเร็งเข้าไปในหลอดเลือดหรือช่องน้ำเหลือง หลอดเลือดเป็นท่อบางยาวที่มีเลือดไหลไปทั่วร่างกาย ช่องน้ำเหลืองมีลักษณะคล้ายกับหลอดเลือดขนาดเล็ก แต่จะมีของเหลวที่เรียกว่าน้ำเหลืองแทนเลือด ช่องน้ำเหลืองเชื่อมต่อกับอวัยวะภูมิคุ้มกันขนาดเล็กที่เรียกว่า ต่อมน้ำเหลือง ที่มีอยู่ทั่วร่างกาย การบุกรุกของหลอดเลือดน้ำเหลืองมีความสำคัญเนื่องจากเมื่อเข้าไปในหลอดเลือดหรือช่องน้ำเหลือง เซลล์มะเร็งสามารถแพร่กระจายไปยังต่อมน้ำเหลืองหรือส่วนอื่น ๆ ของร่างกาย เช่น ตับหรือกระดูก

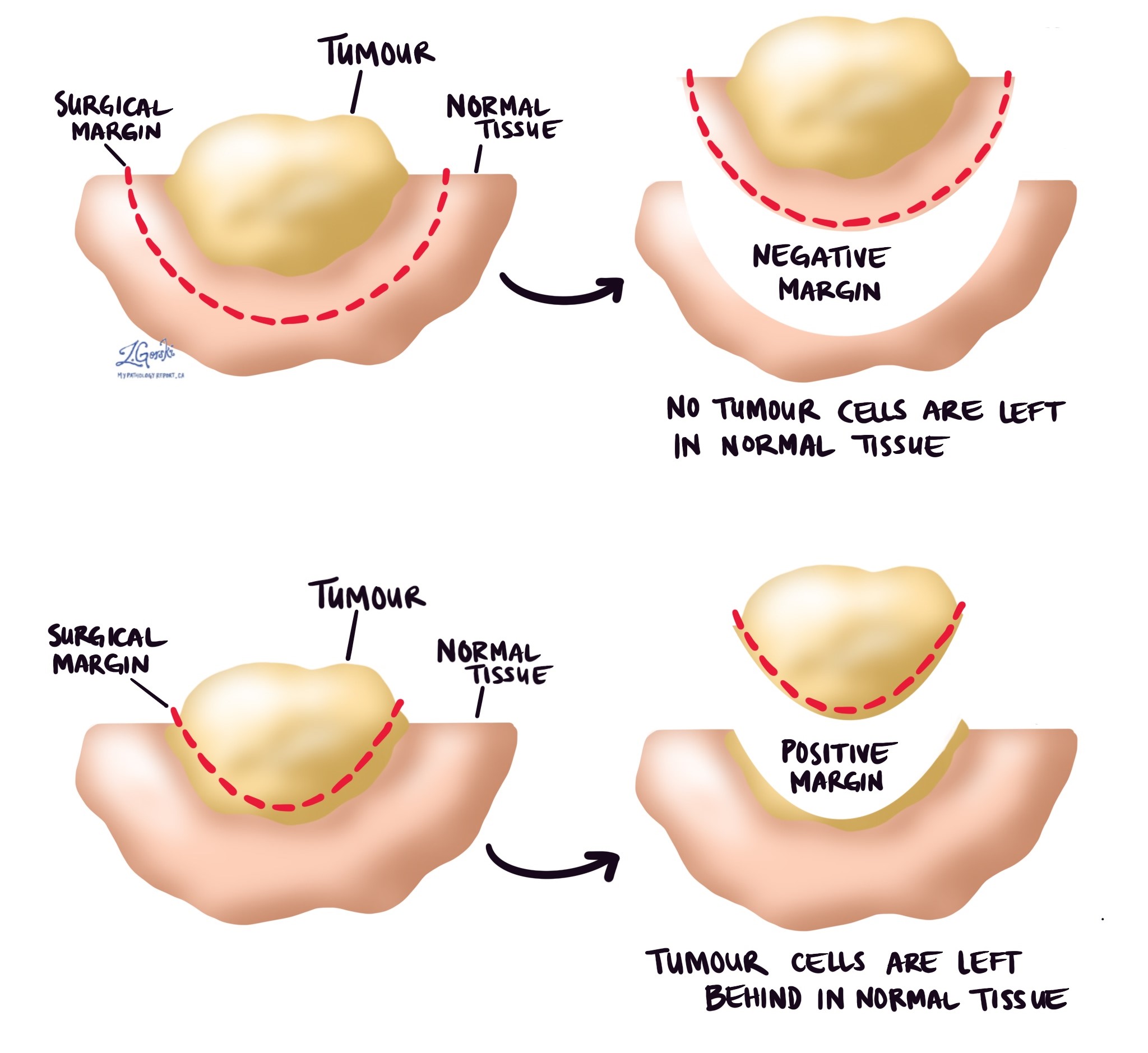
ระยะขอบ
ในทางพยาธิวิทยา ระยะขอบคือขอบของเนื้อเยื่อที่ถูกตัดออกเมื่อนำเนื้องอกออกจากร่างกาย ระยะขอบที่อธิบายไว้ในรายงานพยาธิวิทยามีความสำคัญมาก เนื่องจากจะบอกคุณว่าเนื้องอกทั้งหมดถูกเอาออกหรือถ้าเนื้องอกบางส่วนถูกทิ้งไว้เบื้องหลัง สถานะมาร์จิ้นจะเป็นตัวกำหนดการรักษาเพิ่มเติม (ถ้ามี) ที่คุณต้องการ
นักพยาธิวิทยาตรวจสอบขอบอย่างระมัดระวังเพื่อค้นหาเซลล์เนื้องอกที่ขอบตัดของเนื้อเยื่อ หากมองเห็นเซลล์เนื้องอกที่ขอบตัดของเนื้อเยื่อ ระยะขอบจะถูกอธิบายว่าเป็นบวก หากไม่เห็นเซลล์เนื้องอกที่ขอบตัดของเนื้อเยื่อ ระยะขอบจะถูกอธิบายว่าเป็นลบ แม้ว่าระยะขอบทั้งหมดจะเป็นลบ แต่รายงานทางพยาธิวิทยาบางฉบับจะให้การวัดเซลล์เนื้องอกที่ใกล้ที่สุดกับขอบตัดของเนื้อเยื่อ
ระยะขอบที่เป็นบวก (หรือใกล้เคียงกันมาก) มีความสำคัญเนื่องจากหมายความว่าเซลล์เนื้องอกอาจถูกทิ้งไว้ในร่างกายของคุณเมื่อเนื้องอกถูกลบออก ด้วยเหตุผลนี้ ผู้ป่วยที่มีอัตรากำไรขั้นต้นเป็นบวกอาจได้รับการผ่าตัดอีกครั้งเพื่อนำเนื้องอกที่เหลือออกหรือการฉายรังสีไปยังส่วนต่าง ๆ ของร่างกายด้วยระยะขอบที่เป็นบวก
ต่อมน้ำเหลือง
ต่อมน้ำเหลือง เป็นอวัยวะภูมิคุ้มกันขนาดเล็กที่พบได้ทั่วร่างกาย เซลล์มะเร็งสามารถแพร่กระจายผ่านหลอดเลือดน้ำเหลืองขนาดเล็กจากเนื้องอกไปยังต่อมน้ำเหลือง ด้วยเหตุนี้ ต่อมน้ำเหลืองจึงมักถูกเอาออกและตรวจด้วยกล้องจุลทรรศน์เพื่อค้นหาเซลล์มะเร็ง การเคลื่อนตัวของเซลล์มะเร็งจากเนื้องอกไปยังส่วนอื่นของร่างกาย เช่น ต่อมน้ำเหลือง เรียกว่า การแพร่กระจาย.
ต่อมน้ำเหลืองที่คอ หน้าอก และปอดอาจถูกกำจัดออกไปพร้อมกับเนื้องอก ต่อมน้ำเหลืองเหล่านี้แบ่งออกเป็นพื้นที่ที่เรียกว่าสถานี บริเวณคอ หน้าอก และปอดมี 14 สถานี (ดูภาพด้านล่าง)
หากต่อมน้ำเหลืองออกจากร่างกายของคุณ ต่อมน้ำเหลืองจะถูกตรวจภายใต้กล้องจุลทรรศน์โดยนักพยาธิวิทยา และผลของการตรวจนี้จะอธิบายไว้ในรายงานของคุณ รายงานส่วนใหญ่จะรวมจำนวนต่อมน้ำเหลืองที่ตรวจทั้งหมด พบต่อมน้ำเหลืองที่ใดในร่างกาย และจำนวน (ถ้ามี) ที่มีเซลล์มะเร็ง หากพบเซลล์มะเร็งในต่อมน้ำเหลือง ขนาดของเซลล์มะเร็งกลุ่มที่ใหญ่ที่สุด (มักอธิบายว่า "โฟกัส" หรือ "เงินฝาก") จะถูกรวมไว้ด้วย
การตรวจต่อมน้ำเหลืองมีความสำคัญด้วยเหตุผลสองประการ ขั้นแรก ข้อมูลนี้ใช้เพื่อกำหนดระยะโหนดทางพยาธิวิทยา (pN) ประการที่สอง การค้นหาเซลล์มะเร็งในต่อมน้ำเหลืองจะเพิ่มความเสี่ยงที่จะพบเซลล์มะเร็งในส่วนอื่นๆ ของร่างกายในอนาคต ด้วยเหตุนี้ แพทย์ของคุณจะใช้ข้อมูลนี้ในการตัดสินใจว่าจำเป็นต้องมีการรักษาเพิ่มเติม เช่น เคมีบำบัด การฉายรังสี หรือการบำบัดด้วยภูมิคุ้มกันหรือไม่

ระยะพยาธิวิทยา (pTNM)
ระยะทางพยาธิวิทยาของมะเร็งของต่อมในปอดนั้นขึ้นอยู่กับระบบ TNM staging ซึ่งเป็นระบบที่ได้รับการยอมรับในระดับสากลซึ่งสร้างขึ้นโดย คณะกรรมการร่วมด้านโรคมะเร็งของอเมริกา. ระบบนี้ใช้ข้อมูลเกี่ยวกับเนื้องอกหลัก (T) ต่อมน้ำเหลือง (N) และห่างไกล ระยะแพร่กระจาย โรค (M) เพื่อกำหนดระยะทางพยาธิวิทยาที่สมบูรณ์ (pTNM) นักพยาธิวิทยาของคุณจะตรวจเนื้อเยื่อที่ส่งมาและให้หมายเลขแต่ละส่วน โดยทั่วไป ตัวเลขที่สูงขึ้นหมายถึงโรคที่ลุกลามมากขึ้น และแย่ลงไปอีก การทำนาย.
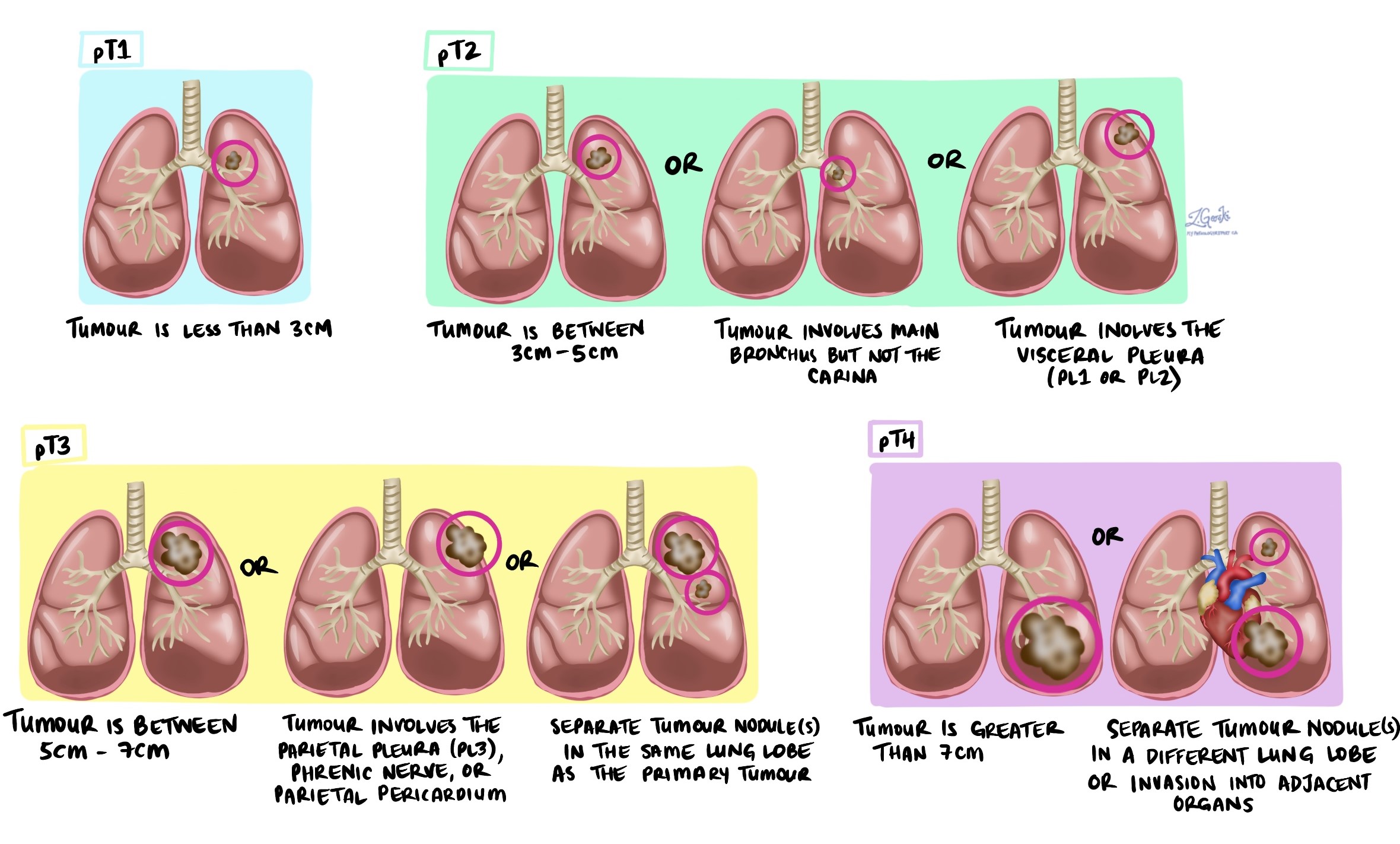
ระยะเนื้องอก (pT)
มะเร็งต่อมน้ำเหลืองของปอดจะได้รับระยะของเนื้องอกระหว่าง 1 ถึง 4 โดยพิจารณาจากขนาดของเนื้องอก จำนวนเนื้องอกที่พบในเนื้อเยื่อที่ตรวจสอบ และไม่ว่าเนื้องอกจะทะลุผ่านเยื่อหุ้มปอดหรือแพร่กระจายไปยังอวัยวะรอบปอดหรือไม่
เวทีโหนด (pN)
มะเร็งต่อมน้ำเหลืองของปอดจะมีระยะโหนดระหว่าง 0 ถึง 3 ขึ้นอยู่กับการมีหรือไม่มีเซลล์มะเร็งใน ต่อมน้ำเหลือง และตำแหน่งของต่อมน้ำเหลืองที่มีเซลล์มะเร็ง
- NX – ไม่มีการส่งต่อมน้ำเหลืองไปตรวจทางพยาธิวิทยา
- N0 – ไม่พบเซลล์มะเร็งในต่อมน้ำเหลืองที่ตรวจ
- N1 – พบเซลล์มะเร็งในต่อมน้ำเหลืองอย่างน้อยหนึ่งต่อมจากภายในปอดหรือรอบทางเดินหายใจขนาดใหญ่ที่นำไปสู่ปอด ขั้นตอนนี้รวมถึงสถานี 10 ถึง 14
- N2 -พบเซลล์มะเร็งในต่อมน้ำเหลืองอย่างน้อย 7 ต่อมจากเนื้อเยื่อบริเวณกลางหน้าอกและรอบทางเดินหายใจขนาดใหญ่ ขั้นตอนนี้รวมถึงสถานี 9 ถึง XNUMX
- N3 – พบเซลล์มะเร็งที่คอหรือต่อมน้ำเหลืองข้างลำตัวตรงข้าม (ตรงกันข้าม) กับเนื้องอก ระยะนี้ประกอบด้วยสถานีที่ 1 ถึง 6
ผลการรักษา
ผลการรักษาจะอธิบายไว้ในรายงานของคุณเฉพาะในกรณีที่คุณได้รับเคมีบำบัดหรือการฉายรังสีก่อนการผ่าตัดเพื่อเอาเนื้องอกออก เพื่อตรวจสอบผลการรักษา พยาธิวิทยาของคุณจะวัดปริมาณของเนื้องอกที่มีชีวิต (มีชีวิตอยู่) และแสดงจำนวนนั้นเป็นเปอร์เซ็นต์ของเนื้องอกเริ่มแรก ตัวอย่างเช่น หากพยาธิวิทยาของคุณพบว่ามีเนื้องอกที่มีชีวิตขนาด 1 ซม. และเนื้องอกเดิมมีขนาด 10 ซม. เปอร์เซ็นต์ของเนื้องอกที่มีชีวิตคือ 10%


