Джейсон Вассерман, доктор медичних наук, FRCPC
Квітень 25, 2023
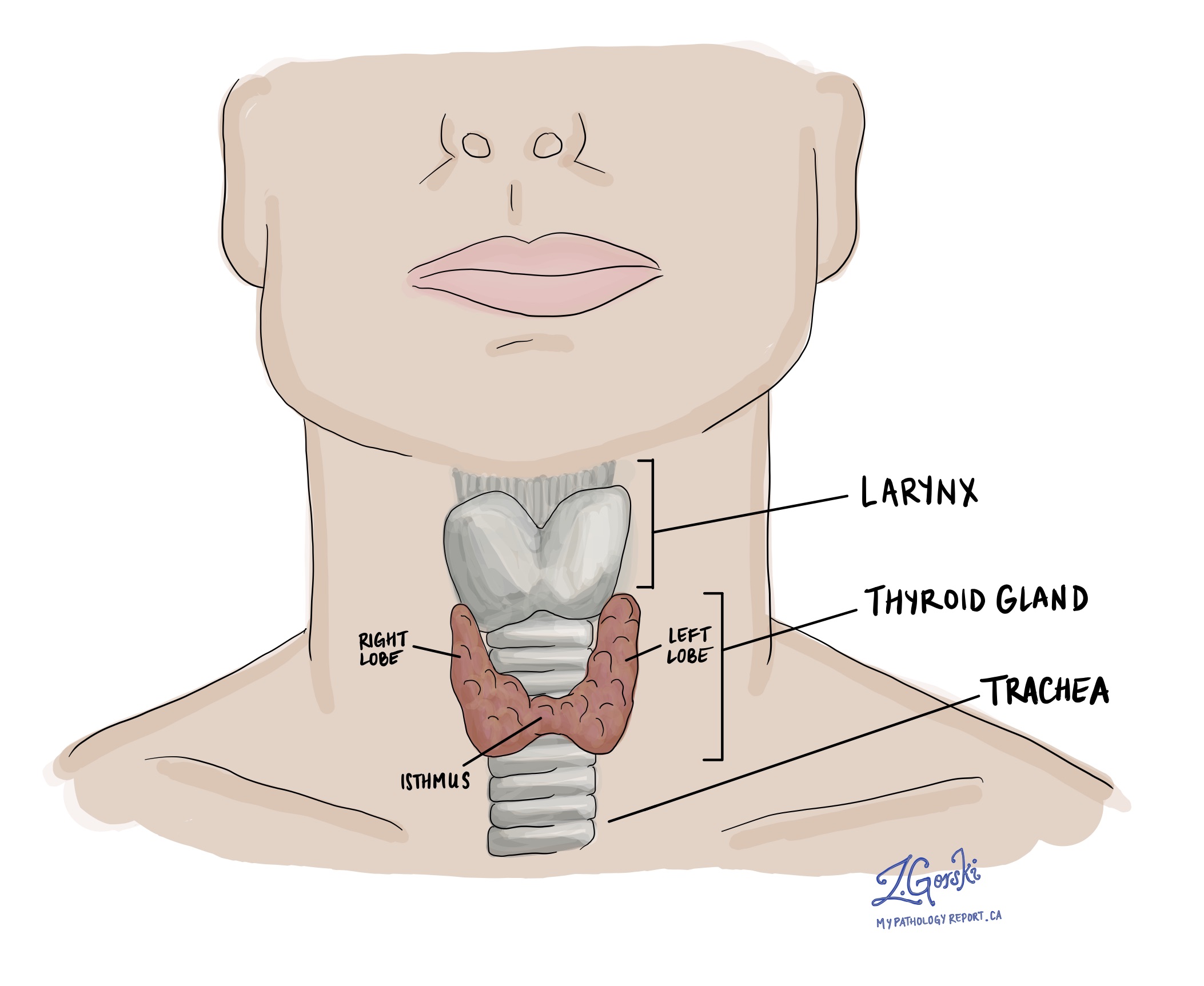
Що таке медулярна карцинома щитовидної залози?
Медулярна карцинома щитовидної залози є різновидом раку щитовидної залози. Пухлина починається зі спеціалізованих С-клітин, які зазвичай знаходяться в щитовидній залозі.
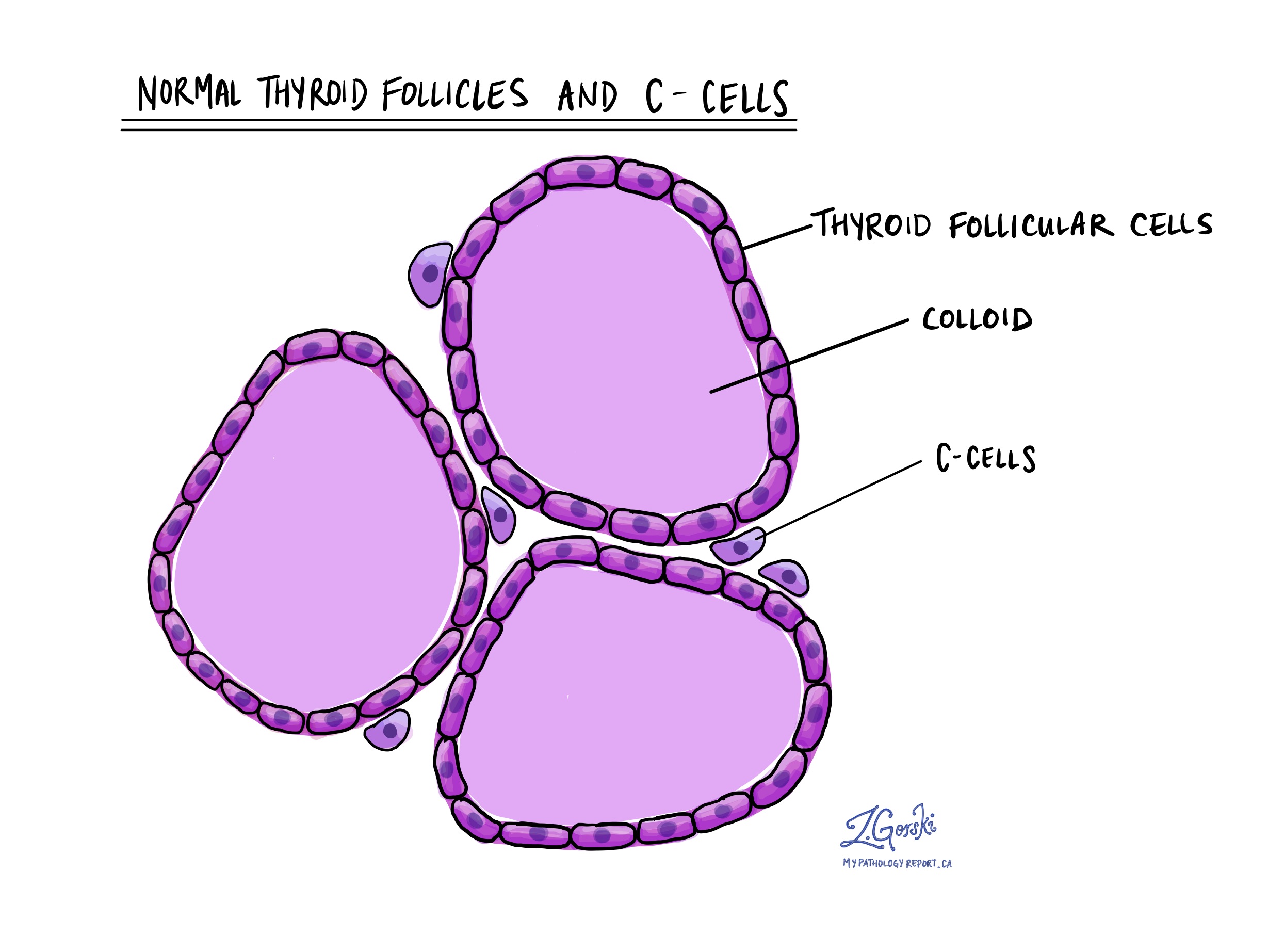
Що таке С-клітини?
С-клітини (також звані парафолікулярними клітинами) є типом нейроендокринна клітина які виробляють гормон під назвою кальцитонін. Кальцитонін дуже важливий, оскільки він допомагає організму регулювати рівень кальцію в крові. С-клітини зустрічаються по всій щитовидній залозі у вигляді окремих клітин або невеликих груп.
Які симптоми медулярної карциноми щитовидної залози?
Найпоширенішим симптомом медулярної карциноми щитовидної залози є безболісна шишка на шиї. Як і звичайні С-клітини, С-клітини медулярної карциноми щитовидної залози виробляють гормон під назвою кальцитонін. Підвищене вироблення кальцитоніну пухлиною може спричинити низький рівень кальцію в крові деяких пацієнтів. Пацієнти з підвищеним рівнем кальцитоніну можуть відчувати такі симптоми, як діарея та почервоніння.
Що викликає медулярний рак щитовидної залози?
Для більшості пацієнтів з діагнозом медулярна карцинома щитовидної залози причина залишається невідомою, хоча певну роль відіграє поєднання генетичних змін та факторів навколишнього середовища. Деякі пацієнти, однак, народжуються зі специфічними генетичними змінами, які, як відомо, викликають медулярний рак щитовидної залози. Оскільки ці генетичні зміни можуть також викликати інші типи пухлин, їх називають а синдром.
Найпоширенішим синдромом, пов’язаним з медулярною карциномою щитовидної залози, є множинні ендокринні неоплазії (МЕН). Існує три типи синдрому MEN (під номерами 1, 2 і 4), а медулярна карцинома щитовидної залози частіше розвивається у пацієнтів з типом 2.
Множина ендокринна неоплазія спричинена мутаціями в генах MEN, RET або CDKN1B. Ці гени надають клітині інформацію, щоб вказати їй, коли рости та ділитися для створення нових клітин. Мутація – це зміна гена, яка заважає йому нормально працювати. Клітини з аномальним геном ростуть і діляться набагато швидше, ніж звичайні клітини. З часом це призводить до розвитку пухлини з С-клітин.
Люди з синдромом ЧОЛОВІКА мають високий ризик розвитку медулярної карциноми щитовидної залози. З цієї причини всіх пацієнтів із синдромом ЧОЛОВІКА слід направляти до лікаря, який спеціалізується на профілактиці та лікуванні раку щитовидної залози.
Як патологоанатоми ставлять цей діагноз?
Діагноз медулярної карциноми щитоподібної залози можна поставити після того, як невеликий зразок тканини щитовидної залози був видалений за допомогою процедури, яка називається аспірацією тонкою голкою, або після того, як частина всієї щитовидної залози була видалена хірургічним шляхом за допомогою процедури, яка називається резекція.
Як виглядає медулярна карцинома щитовидної залози під мікроскопом?
При дослідженні під мікроскопом пухлинні клітини при медулярній карциномі щитовидної залози можуть мати різний розмір і форму від маленьких і круглих до довгих і тонких. Ця різновид означає, що медулярна карцинома щитовидної залози іноді може виглядати як інший тип пухлини. Щоб поставити правильний діагноз, патологоанатоми часто проводять додаткові дослідження, такі як імуногістохімія.
Коли імуногістохімія проводиться на медулярній карциномі щитовидної залози, пухлинні клітини зазвичай показують такі результати:
- Кальцитонін – Позитивний.
- ПАКС-8 – Негативний.
- ТТФ-1 – Позитивний.
- CK7 – Позитивний.
- Синаптофізин – Позитивний.
- Хромогранін – Позитивний.
- Тиреоглобулін – Негативний.
Що таке амілоїд і чому він спостерігається при медулярній карциномі щитовидної залози?
Патологи також можуть розпізнати медулярну карциному щитовидної залози, оскільки вона виробляє речовину під назвою амілоїд, яку можна побачити під мікроскопом. Амілоїд виникає внаслідок накопичення аномальних білків в організмі. У разі медулярної карциноми щитовидної залози амілоїд складається з великої кількості кальцитоніну, що виробляється пухлинними клітинами. Патологоанатоми виконують а спеціальна морилка називається конго червоним, який підкреслює амілоїд.
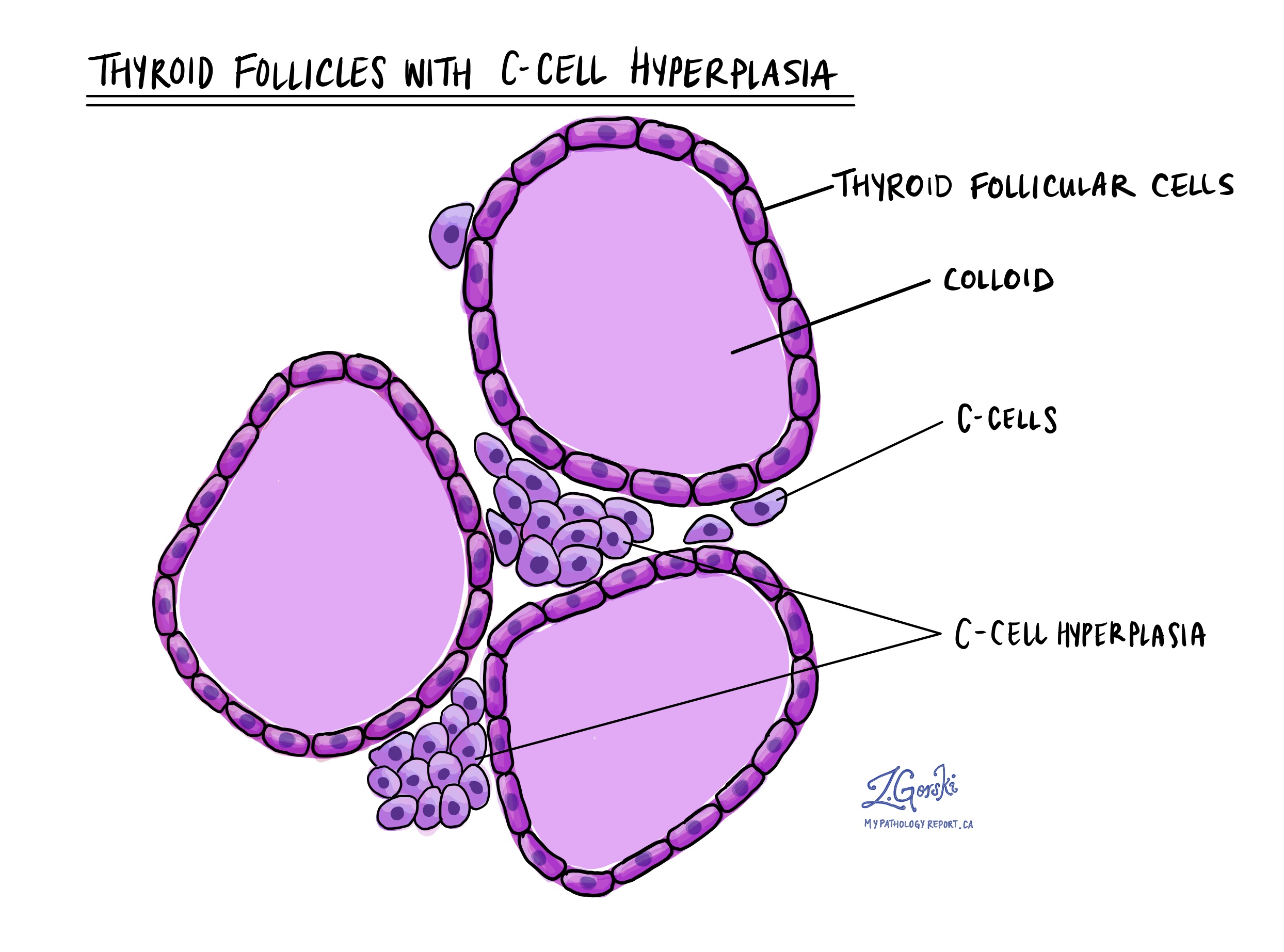
Що означає гіперплазія С-клітин?
При дослідженні під мікроскопом нормальні С-клітини важко знайти без використання спеціальних тестів, таких як імуногістохімія. Гіперплазія С-клітин означає, що кількість С-клітин у щитовидній залозі поза пухлиною збільшена. Збільшена кількість С-клітин зазвичай виглядає як великі групи клітин, розташованих біля фолікула.
С-клітинна гіперплазія пов'язана з підвищеним ризиком розвитку медулярної карциноми щитовидної залози і частіше зустрічається у пацієнтів з генетичним синдромом, таким як множинні ендокринні неоплазии (МЕН). Пацієнти з медулярною карциномою щитовидної залози та гіперплазією С-клітин повинні бути направлені до лікаря-генетика для консультації.
Як класифікується медулярна карцинома щитовидної залози і чому ступінь важливості?
Патологоанатоми поділяють медулярну карциному щитовидної залози на дві категорії – низьку та високу – на основі трьох мікроскопічних характеристик: мітотичних показників, проліферативного індексу Ki67 та некрозу.
- Мітотичні фігури – А мітотична фігура це клітина, яка ділиться для створення нової клітини. Ваш патологоанатом шукатиме мітотичні фігури всередині пухлини та опише швидкість як кількість на квадрат 2 мм або 20 полів високої потужності (ділянок тканини, досліджених за допомогою лінзи високої потужності).
- Проліферативний індекс Ki67- Кі67 це маркер, який використовується для ідентифікації клітин, здатних ділитися для створення нових клітин. Проліферативний індекс Ki67 — це відсоток клітин, які експресують Ki67 у визначеній ділянці тканини, як правило, 2 квадратних мм або 20 потужних полів.
- некроз – Некроз є різновидом клітинної смерті. Пухлини, які швидко ростуть, частіше виявляють ділянки некрозу.
Медулярна карцинома щитовидної залози низького ступеня злоякісності
Медулярна карцинома щитовидної залози називається низькодиференційованою, якщо видно всі наступні мікроскопічні особливості: менше 5 мітотичні фігури на площі розміром 2 мм квадрат або 20 полів високої потужності, Кі67 проліферативний індекс менше 5%, і немає некроз.
Медулярна карцинома щитоподібної залози високого ступеня злоякісності
Медулярна карцинома щитовидної залози називається високою диференціацією, якщо спостерігається одна з наступних мікроскопічних ознак: 5 або більше мітотичні фігури на площі розміром 2 мм квадрат або 20 полів високої потужності, Кі67 проліферативний індекс дорівнює або перевищує 5%, або некроз.
Чому розмір пухлини важливий для медулярної карциноми щитовидної залози?
У більшості звітів про патологію описується розмір пухлини, виміряний у сантиметрах або міліметрах. Якщо виявлено більше ніж одну пухлину, ваш звіт про патологію може містити діапазон розмірів або просто описувати найбільшу пухлину. Розмір пухлини важливий, оскільки він використовується для визначення патологічної стадії пухлини (pT) для медулярної карциноми щитоподібної залози. Великі пухлини частіше поширюються на інші частини тіла. Однак навіть невеликі пухлини (1 см або менше) пов’язані з 20% ризиком поширення на лімфатичні вузли та інших частин тіла.
Що означає мікромедулярна карцинома щитовидної залози?
Деякі звіти про патологію використовують термін «мікро» для опису медулярної карциноми щитовидної залози, якщо розмір пухлини менше 1.0 см. У людей із генетичним синдромом, таким як множинна ендокринна неоплазія (МЕН), частіше розвиваються множинні мікромедулярні карциноми щитовидної залози.
Що означає екстратиреоїдне розширення і чому це важливо?
Екстратиреоїдне розширення означає, що ракові клітини поширилися за межі нормальної щитовидної залози в навколишні тканини. Ракові клітини також можуть поширюватися безпосередньо в сусідні органи, такі як м’язи, стравохід або трахея.
Існує два типи екстратиреоїдного розширення:
- Мікроскопічний – Ракові клітини за межами щитовидної залози були виявлені лише після того, як пухлина була досліджена під мікроскопом.
- Макроскопічний (брутто) – Можна побачити, як пухлина проростає в навколишні тканини без використання мікроскопа. Цей тип екстратиреоїдного розширення може побачити ваш хірург під час операції або асистент патологоанатома, який виконує загальний огляд тканини, надісланої до патології.
Макроскопічне (велике) екстратиреоїдне розширення збільшує стадію пухлини (pT) і пов’язане з гіршим прогноз. Навпаки, мікроскопічне екстратиреоїдне розширення не змінює стадію пухлини.
Що означає судинна інвазія (ангіоінвазія) і чому це важливо?
Судинна інвазія (також звана ангіоінвазією) — це поширення пухлинних клітин у кровоносну судину. Кровоносні судини розносять кров по тілу. Пухлинні клітини, які потрапляють у кровоносну судину, здатні поширюватися у віддалені частини тіла, такі як легені та кістки.
Більшість звітів описуватимуть судинну інвазію як негативну, якщо пухлинні клітини не видно всередині кровоносної судини, або позитивну, якщо пухлинні клітини видно всередині принаймні однієї кровоносної судини. Судинна інвазія є важливою, оскільки пухлинні клітини, які потрапляють у кровоносну судину, мають більшу ймовірність поширитися на інші частини тіла.
Що означає лімфатична інвазія і чому це важливо?
Лімфатична інвазія означає, що пухлинні клітини були помічені всередині лімфатичної судини. Лімфатичні судини — це невеликі порожнисті трубки, які забезпечують потік рідини, яка називається лімфою, від тканин до імунних органів, які називаються лімфатичні вузли. Лімфатична інвазія важлива, оскільки пухлинні клітини можуть використовувати лімфатичні судини для поширення в інші частини тіла, такі як лімфатичні вузли або легені. Якщо спостерігається лімфатична інвазія, це буде вважатися позитивним. Якщо лімфатичної інвазії не видно, це буде названо негативним.
Що таке маржа і чому вона важлива?
Країна — це тканина, яку хірург має розрізати, щоб видалити пухлину разом із будь-якою нормальною тканиною з вашого тіла. Патологоанатоми досліджують усі краї, щоб побачити, чи є пухлинні клітини на зрізаному краї тканини. Край вважається позитивним, якщо пухлинні клітини знаходяться на самому краю розрізаної тканини. Негативний край означає, що на зрізаному краю тканини не було видно пухлинних клітин. Краї можна оцінити лише після видалення всієї пухлини.

Чи досліджували лімфатичні вузли, чи є в них ракові клітини?
Лімфатичні вузли це маленькі імунні органи, розташовані по всьому тілу. Ракові клітини можуть переміщатися від щитовидної залози до лімфатичного вузла через лімфатичні канали, розташовані в пухлині та навколо неї (див. Лімфатична інвазія вище). Рух ракових клітин від щитовидної залози до лімфатичних вузлів називається метастази. Ризик метастазування в лімфатичні вузли залежить від варіанту ПТК.

Ваш патологоанатом ретельно огляне кожен лімфатичний вузол на наявність ракових клітин. Лімфатичні вузли, які містять ракові клітини, часто називають позитивними, а ті, які не містять ракових клітин, називають негативними. Більшість звітів включають загальну кількість досліджених лімфатичних вузлів і кількість, якщо є, які містять ракові клітини.
Що таке розсічення шиї?
Лімфатичні вузли на шиї іноді видаляють одночасно з щитовидною залозою під час процедури, яка називається розсічення шиї. Видалені лімфатичні вузли зазвичай походять з різних ділянок шиї, і кожна область називається рівнем. Рівні на шиї пронумеровані від 1 до 7. У вашому звіті про патологію часто буде описано, скільки лімфатичних вузлів було виявлено на кожному рівні, надісланому на дослідження. Лімфатичні вузли на тій же стороні, що і пухлина, називаються іпсилатеральними, а ті, що знаходяться на протилежній стороні пухлини, називаються контралатеральними.
Що таке пухлинний відкладення?
Група ракових клітин всередині a лімфатичний вузол називається а відкладення пухлини. Якщо виявлено відкладення пухлини, ваш патологоанатом вимірює відкладення, і найбільший знайдений пухлинний відкладення буде описано у вашому звіті.
Що означає екстранодальне розширення (ENE)?
ВСІ лімфатичні вузли оточені тонким шаром тканини, який називається капсулою. Ракові клітини, які поширилися на лімфатичний вузол, можуть проникнути крізь капсулу в тканину, що оточує лімфатичний вузол. Це називається екстранодальним розширенням (ENE). Екстранодальне розширення не змінює патологічну стадію, але ваші лікарі можуть використовувати цю інформацію, коли вирішать, яке лікування найкраще для вас.
Яка патологічна стадія (pTNM) медулярної карциноми щитовидної залози?
Патологічна стадія медулярної карциноми щитовидної залози заснована на системі стадій TNM, міжнародно визнаній системі, спочатку створеної Об'єднаний американський комітет з раку. Ця система використовує інформацію про первинну пухлину (T), лімфатичні вузли (N) і віддалені метастази (M) для визначення повної патологічної стадії (pTNM). Ваш патолог огляне надіслану тканину та присвоїть кожній частині номер. Загалом більший показник означає більш запущене захворювання та гірший прогноз.
Стадія пухлини (pT) для медулярної карциноми щитовидної залози
Медулярній карциномі щитовидної залози присвоюється стадія пухлини від 1 до 4 на основі розміру пухлини та наявності ракових клітин за межами щитовидної залози (екстратиреоїдне розширення).
- T1 – Пухлина менше або дорівнює 2 см, а ракові клітини не виходять за межі щитовидної залози.
- T2 – Пухлина більше 2 см, але менше або дорівнює 4 см, і ракові клітини не виходять за межі щитовидної залози.
- T3 – Розмір пухлини перевищує 4 см, АБО ракові клітини поширюються на м’язи за межами щитовидної залози.
- T4 – Ракові клітини поширюються на структури або органи за межами щитовидної залози, включаючи трахею, гортань або стравохід.
Вузлова стадія (pN) для медулярної карциноми щитовидної залози
Медулярній карциномі щитовидної залози надається вузлова стадія 0 або 1 на основі наявності або відсутності ракових клітин у лімфатичний вузол і розташування уражених лімфатичних вузлів.
- N0 – У жодному з досліджених лімфатичних вузлів не виявлено ракових клітин.
- N1a – Ракові клітини були виявлені в одному або кількох лімфатичних вузлах 6 або 7 рівнів.
- N1b – Ракові клітини були виявлені в одному або кількох лімфатичних вузлах від 1 до 5 рівня.
- NX – Лімфатичні вузли на дослідження не направлені в патологію.
Метастатична стадія (pM) медулярної карциноми щитовидної залози
Медулярній карциномі щитовидної залози надається метастатична стадія 0 або 1 на основі наявності ракових клітин у віддаленому місці в організмі (наприклад, в легенях). Стадію метастазу можна визначити тільки в тому випадку, якщо тканина з віддаленого місця направлена на патологоанатомічний огляд. Оскільки ця тканина відправляється рідко, метастатична стадія не може бути визначена і зазначена як MX.



