Джейсон Вассерман, доктор медичних наук FRCPC і Зузанна Горскі
Січень 15, 2024
Інвазивна аденокарцинома (також відома як аденокарцинома товстої кишки) є найпоширенішим типом раку товстої кишки. Він складається з клітин, які зазвичай покривають внутрішню поверхню товстої кишки. Цей тип раку часто починається в поліпі, такому як a тубулярна аденома, тубуловілезная аденомаабо ворсинчаста аденома.
Ця стаття допоможе вам зрозуміти ваш діагноз і звіт про патологію інвазивної аденокарциноми товстої кишки.
Товста кишка
Товста кишка є частиною травної системи та першою частиною товстого кишечника. Це довга порожниста трубка, яка починається в кінці тонкої кишки і закінчується в прямій кишці. Ободову кишку поділяють на чотири частини: висхідну (праву), поперечну, низхідну (ліворуч) і сигмовидну. Він відіграє вирішальну роль у переробці відходів і поглинанні води, електролітів і деяких вітамінів. Інвазивна аденокарцинома може виникнути в будь-якому відділі товстої кишки.
Що викликає інвазивну аденокарциному в товстій кишці?
Вважається, що інвазивна аденокарцинома в товстій кишці спричинена комбінацією екологічних і генетичних факторів. Встановлені фактори ризику включають надмірне споживання обробленого м’яса, червоного м’яса та алкоголю. Люди з надлишком жиру також мають підвищений ризик розвитку цього типу раку. Тривалий запалення у товстій кишці, що може спостерігатися при запальних захворюваннях кишечника (виразковий коліт і хвороба Крона), також пов’язане з підвищеним ризиком розвитку інвазивної аденокарциноми.
Які симптоми інвазивної аденокарциноми товстої кишки?
Симптоми інвазивної аденокарциноми залежать від розташування пухлини в товстій кишці. Пухлини в лівому відділі товстої кишки (низхідній ободовій кишці) або прямій кишці можуть спричинити зміни в роботі кишечника, кривавий стілець, біль у животі або здуття живота. Пухлини в правій ободовій кишці (висхідній ободовій кишці) можуть не викликати жодних симптомів, доки пухлина не стане дуже великою або не пошириться на інші частини тіла.
Де в товстій кишці починається інвазивна аденокарцинома?
Інвазивна аденокарцинома товстої кишки виникає з епітеліальні клітини зазвичай знаходиться на внутрішній поверхні товстої кишки. Ці епітеліальні клітини з’єднуються, утворюючи так звані структури залози. Залози разом із підлеглою власною пластинкою та м’язовою слизовою оболонкою утворюють тонкий шар тканини, який називається слизовою оболонкою. Коли пухлинні клітини повністю розташовані в слизовій оболонці, стан називається дисплазія високого ступеня.
Дисплазія високого ступеня вважається неінвазивним передраковим станом, а пухлинні клітини не можуть метастазувати (поширюватися) на інші частини тіла. Однак у міру того, як пухлина росте і клітини вторгаються в підлеглі шари тканини, діагноз змінюється на інвазивну аденокарциному. На відміну від дисплазії високого ступеня, пухлинні клітини інвазивної карциноми можуть метастазувати (поширюватися) на лімфатичні вузли та інших частин тіла.

Мікроскопічні особливості цієї пухлини
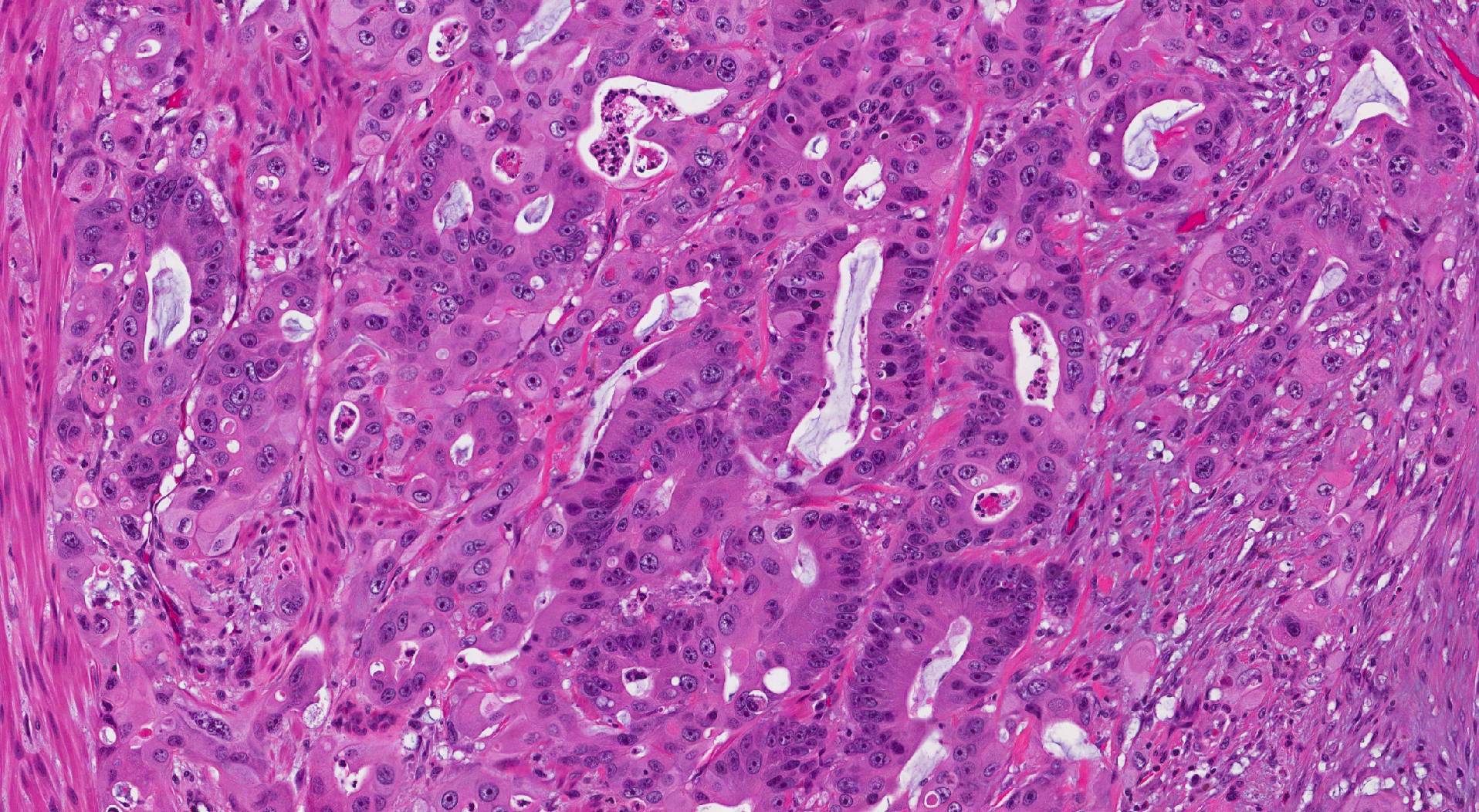
При мікроскопічному дослідженні інвазивна аденокарцинома товстої кишки складається з груп аномальних епітеліальні клітини зазвичай розташовані незмінного розміру залози (які можуть виглядати схожими на звичайні залози в товстій кишці), гнізда або листи.
На що звертати увагу у вашому звіті про патологію інвазивної аденокарциноми товстої кишки:
Муцинозна диференціація
Патологоанатоми використовують термін муцинозна диференціація для опису пухлин, які містять велику кількість позаклітинного муцин. Муцин - це спеціалізований тип білка, що виробляється як нормальними клітинами, так і пухлинними клітинами. Позаклітинний означає, що муцин був помічений за межами пухлинних клітин. Якщо більше 50% пухлини складається з муцину, пухлина називається муцинозна аденокарцинома.
Гістологічна ступінь
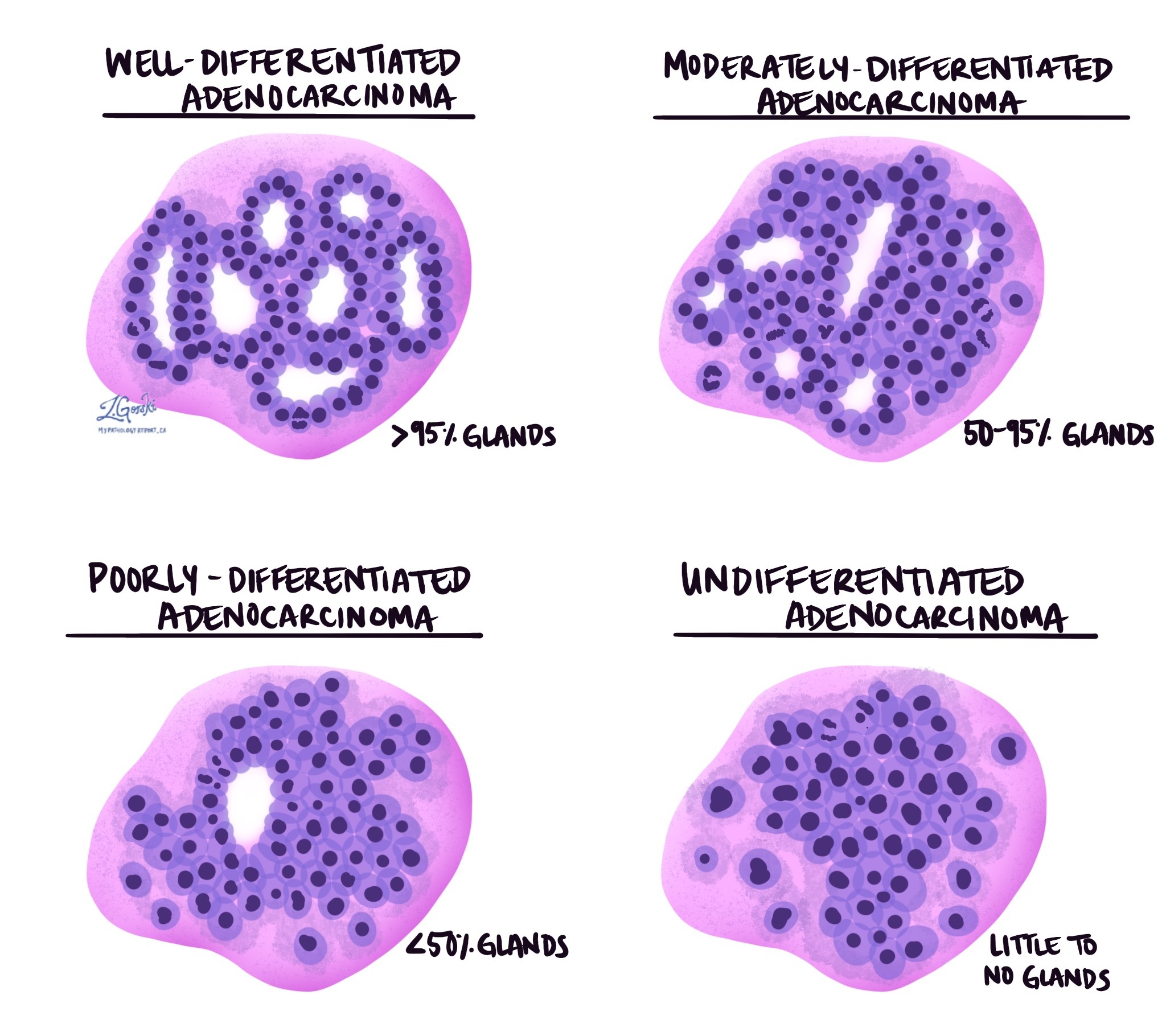
Інвазивна аденокарцинома товстої кишки поділяється на три ступені – добре диференційована, помірно диференційована і низько диференційована. Ступінь базується на процентному співвідношенні пухлинних клітин, які утворюють круглі структури, які називаються залози. Пухлина, яка не утворює залоз, називається недиференційованою. Ступінь є важливим, оскільки низькодиференційовані та недиференційовані пухлини, як правило, поводяться агресивніше; наприклад, ці пухлини частіше поширюються на лімфатичні вузли та інших частин тіла.
- Добре диференційована: більше 95% пухлини складається з залоз. Патологоанатоми також описують ці пухлини як 1 ступінь.
- Помірно диференційована: від 50 до 95% пухлини складають залози. Патологоанатоми також описують ці пухлини як 2 ступінь.
- Низькодиференційована: менше 50% пухлини складається з залоз. Патологоанатоми також описують ці пухлини як 3 ступінь.
- Недиференційований: дуже мало залоз видно будь-де в пухлині.
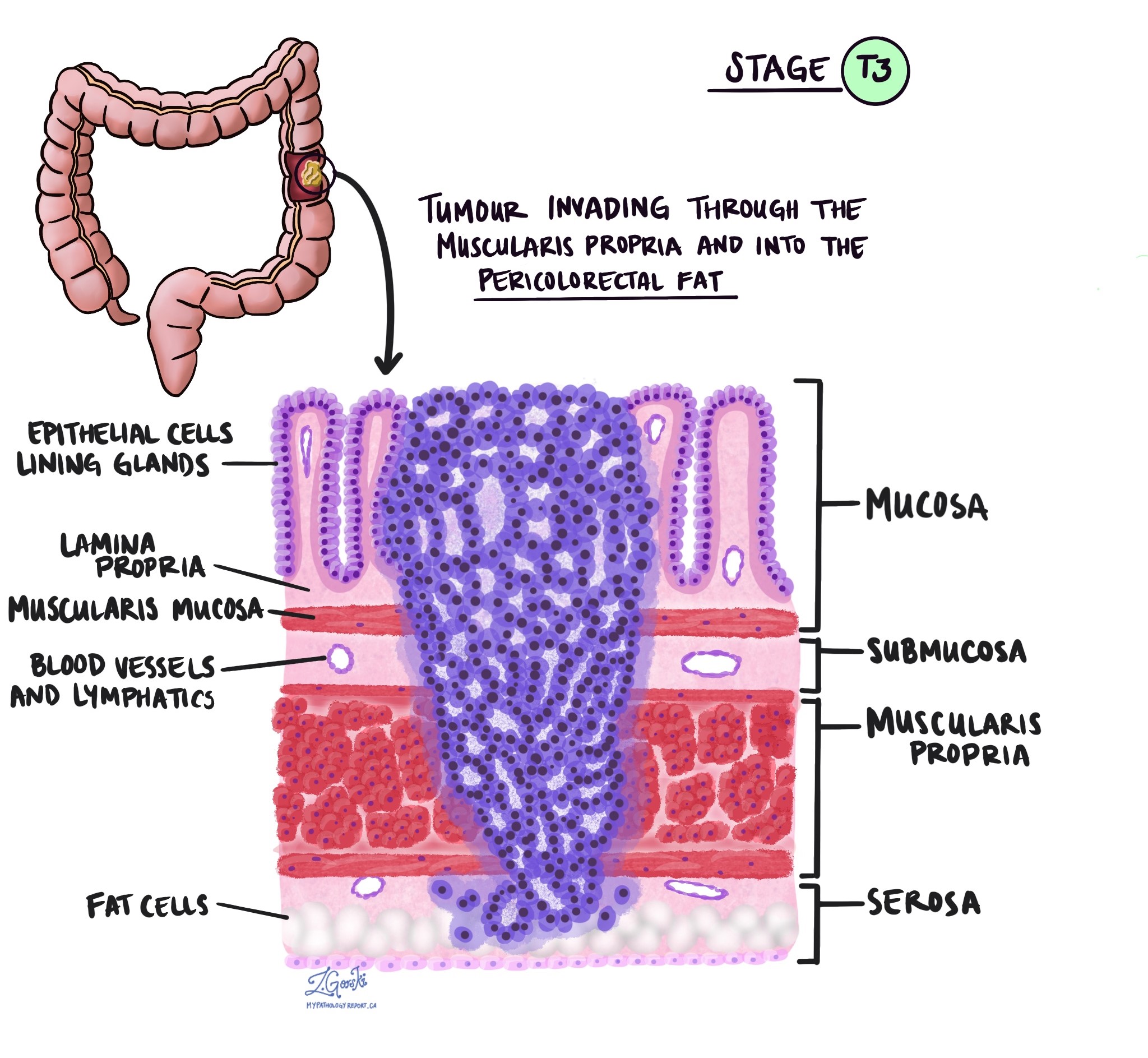
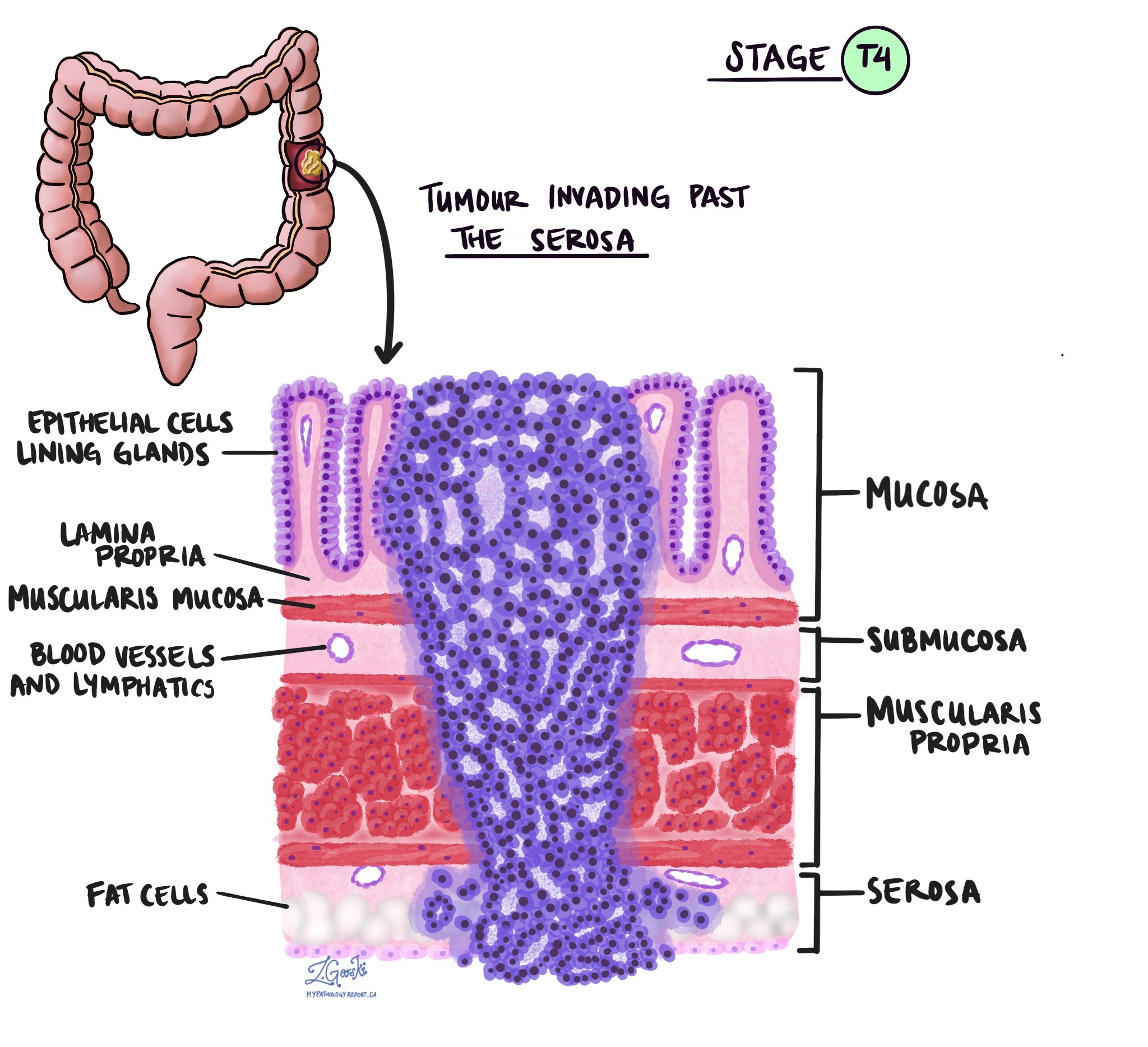
Глибина інвазії та патологічна стадія пухлини (pT)
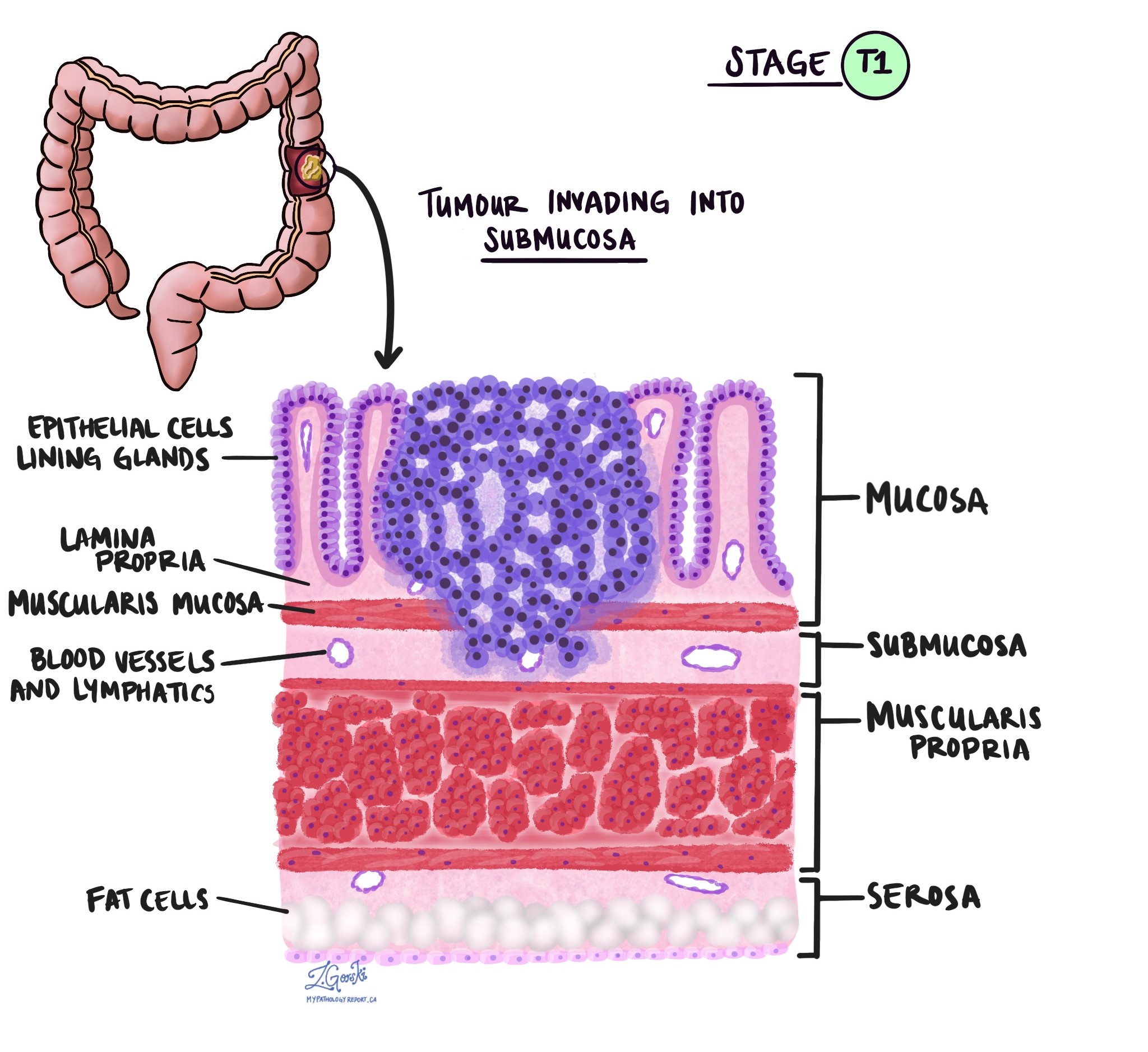
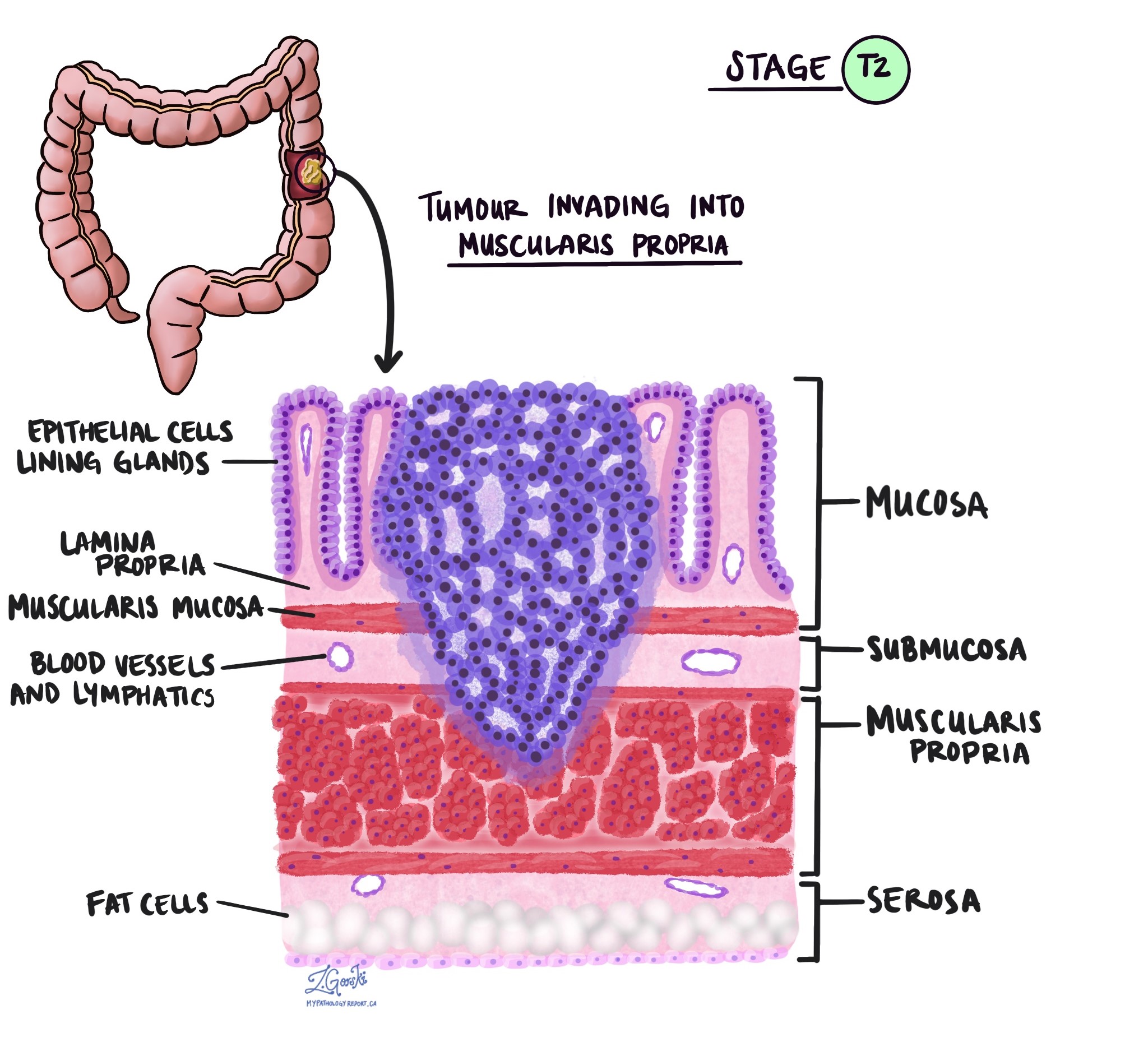
У патології термін вторгнення описує поширення ракових клітин в органи або тканини, що оточують місце, де почалася пухлина. Оскільки інвазивна аденокарцинома товстої кишки починається в тонкому шарі тканини на внутрішній поверхні товстої кишки, який називається слизова, інвазія визначається як поширення ракових клітин в інші шари тканини товстої кишки або будь-яких інших органів за межами товстої кишки. Інвазію можна побачити лише після того, як пухлина буде досліджена патологоанатомом під мікроскопом.
Досліджуючи пухлину під мікроскопом, ваш патологоанатом побачить, наскільки ракові клітини поширилися зі слизової оболонки в навколишні тканини. Це називається глибиною або рівнем вторгнення. Глибина інвазії важлива, оскільки пухлини, які проникають глибше в стінку товстої кишки, мають більше шансів поширитися на інші частини тіла, наприклад лімфатичні вузли, печінки або легенів. Рівень інвазії також використовується для визначення патологічної стадії пухлини (pT). На зображеннях нижче показано залежність між глибиною інвазії та патологічною стадією пухлини.
Периневральна інвазія
Патологоанатоми використовують термін «периневральна інвазія» для опису ситуації, коли ракові клітини прикріплюються до нерва або вражають його. «Внутрішньоневральна інвазія» — споріднений термін, який конкретно стосується ракових клітин, що знаходяться всередині нерва. Нерви, схожі на довгі дроти, складаються з груп клітин, відомих як нейрони. Ці нерви, присутні по всьому тілу, передають таку інформацію, як температура, тиск і біль між тілом і мозком. Наявність периневральної інвазії важлива, оскільки вона дозволяє раковим клітинам рухатися по нерву в сусідні органи та тканини, підвищуючи ризик рецидиву пухлини після операції.

Лімфосудинна інвазія
Лімфосудинна інвазія виникає, коли ракові клітини проникають у кровоносну або лімфатичну судину. Кровоносні судини — це тонкі трубочки, які несуть кров по всьому тілу, тоді як лімфатичні судини несуть рідину, яка називається лімфою замість крові. Ці лімфатичні судини з’єднуються з невеликими імунними органами, розкиданими по всьому тілу, відомими як лімфатичні вузли.
Лімфосудинна інвазія важлива, оскільки вона дозволяє раковим клітинам поширюватися в інші частини тіла, включаючи лімфатичні вузли або печінку, через кровоносні або лімфатичні судини. Крім того, наявність ракових клітин у великій вені за стінкою товстої кишки (за межами товстого пучка м’язів) пов’язана з високим ризиком того, що ракові клітини зрештою виявляться в печінці.

Поля
При патології край – це край тканини, видалений під час операції на пухлині. Статус краю у звіті про патологію важливий, оскільки він вказує на те, чи була видалена вся пухлина, чи залишилася частина. Ця інформація допомагає визначити необхідність подальшого лікування.
Патологоанатоми зазвичай оцінюють краї після хірургічної процедури, наприклад висічення or резекція, спрямований на видалення всієї пухлини. Маржа зазвичай не оцінюється після біопсія, який видаляє лише частину пухлини. Кількість країв, що повідомляються, і їх розмір (кількість нормальної тканини між пухлиною та краєм зрізу) залежить від типу тканини та розташування пухлини.
Патологоанатоми досліджують краї, щоб перевірити наявність пухлинних клітин на краю зрізу тканини. Позитивний край, де виявлені пухлинні клітини, свідчить про те, що в організмі може залишитися деяка кількість раку. Навпаки, негативний край без пухлинних клітин на краю свідчить про повне видалення пухлини. Деякі звіти також вимірюють відстань між найближчими пухлинними клітинами та краєм, навіть якщо всі краї негативні.

Розростання пухлини
Розростання пухлини — це термін, який патологоанатоми використовують для опису окремих ракових клітин або невеликих груп ракових клітин, які спостерігаються на краю пухлини. Вважається, що це ознака того, що пухлина стає менш диференційованою. На основі кількості бруньок, побачених під мікроскопом, призначається низька, проміжна або висока оцінка. Високий бал пов’язаний із підвищеним ризиком поширення ракових клітин на інші частини тіла.
Лікувальний ефект
Якщо ви отримували лікування раку (або хіміотерапію, або променеву терапію, або те й інше) до видалення пухлини, ваш патологоанатом ретельно огляне ділянку тканини, де раніше була ідентифікована пухлина, щоб перевірити, чи є ракові клітини ще живі (життєздатні). Найбільш часто використовувана система описує ефект лікування за шкалою від 0 до 3, де 0 означає відсутність життєздатних ракових клітин (усі ракові клітини мертві), а 3 означає поширений залишковий рак без видимої регресії пухлини (всі або більша частина ракові клітини живі).
Пухлинний депозит
Пухлинний відклад – це група ракових клітин, які відокремлені від основної пухлини, але не в а лімфатичний вузол. Пухлинні відкладення пов’язані з вищим ризиком того, що пухлинні клітини поширяться в інші частини тіла, такі як печінка або легені, після лікування. Пухлинні відкладення також визначають патологічну стадію пухлини (pT).
Лімфатичні вузли
Малі імунні органи, відомі як лімфатичні вузли, розташовані по всьому тілу. Ракові клітини можуть переміщатися від пухлини до цих лімфатичних вузлів через крихітні лімфатичні судини. З цієї причини лікарі часто видаляють і під мікроскопом досліджують лімфатичні вузли, щоб знайти ракові клітини. Цей процес, коли ракові клітини переміщуються з початкової пухлини в іншу частину тіла, наприклад лімфатичний вузол, називається метастази.
Зазвичай ракові клітини спочатку мігрують до лімфатичних вузлів поблизу пухлини, хоча можуть також уражатися віддалені лімфатичні вузли. Отже, хірурги зазвичай спочатку видаляють лімфатичні вузли, найближчі до пухлини. Вони можуть видалити лімфатичні вузли далі від пухлини, якщо вони збільшені та є сильна підозра, що вони містять ракові клітини.
Патологоанатоми оглянуть будь-які видалені лімфатичні вузли під мікроскопом, і результати будуть детально описані у вашому звіті. «Позитивний» результат свідчить про наявність ракових клітин у лімфатичному вузлі, тоді як «негативний» результат означає відсутність ракових клітин. Якщо у звіті виявлено ракові клітини в лімфатичному вузлі, він також може вказати розмір найбільшого кластера цих клітин, який часто називають «вогнищем» або «депозитом». Екстранодальне розширення відбувається, коли пухлинні клітини проникають у зовнішню капсулу лімфатичного вузла та поширюються на прилеглу тканину.
Обстеження лімфовузлів важливо з двох причин. По-перше, це допомагає визначити стадію патологічного вузла (pN). По-друге, виявлення ракових клітин у лімфатичному вузлі свідчить про підвищений ризик виявлення ракових клітин в інших частинах тіла пізніше. Ця інформація допоможе вашому лікарю вирішити, чи потрібні вам додаткові методи лікування, такі як хіміотерапія, променева терапія або імунотерапія.

Білки відновлення невідповідності
Репарація невідповідності (MMR) — це система всередині всіх нормальних здорових клітин, яка виправляє помилки в нашому генетичному матеріалі (ДНК). Система складається з різних білків, і чотири найпоширеніші: MSH2, MSH6, MLH1 і PMS2.
Чотири білки відновлення невідповідності MSH2, MSH6, MLH1 і PMS2 працюють у парах, щоб виправити пошкоджену ДНК. Зокрема, MSH2 працює з MSH6, а MLH1 працює з PMS2. Якщо втрачається один білок, пара не може нормально функціонувати, і ризик розвитку раку зростає.
Як патологоанатоми перевіряють наявність білків для відновлення невідповідності?
Найпоширенішим способом тестування на білки відновлення невідповідності є імуногістохімія. Цей тест дозволяє патологам побачити, чи пухлинні клітини виробляють усі чотири білки відновлення невідповідності. Результати цього тесту зазвичай повідомляються таким чином:
- Нормальний результат: збережена експресія білка.
- Аномальний результат: втрата експресії білка.
Чому тестування білків відновлення невідповідності є важливим?
Тестування на відновлення невідповідності є важливим, оскільки воно може допомогти передбачити, наскільки добре можуть працювати певні методи лікування. Наприклад, рак із втратою експресії білка відновлення невідповідності з більшою ймовірністю реагує на лікування імунотерапією, наприклад інгібітори PD-1 або PD-L1. Це пояснюється тим, що велика кількість мутацій, які часто зустрічаються в дефіцитних пухлинах, може виробляти нові антигени, які роблять пухлину більш помітною та вразливою для імунної системи.
Тестування невідповідності також проводиться для виявлення пацієнтів, у яких може бути синдром Лінча, також відомий як спадковий неполіпозний колоректальний рак (HNPCC). Синдром Лінча - це генетичне захворювання, яке підвищує ризик розвитку різних типів раку, включаючи рак стравоходу, рак товстої кишки, рак ендометрію, рак яєчників і рак шлунка.
Інші генетичні зміни, виявлені при інвазивній аденокарциномі товстої та прямої кишки
- Мутації гена APC (аденоматозного поліпозу Coli): мутації в гені APC, які зустрічаються майже повсюдно у спорадичних випадках раку товстої кишки, часто є ранньою подією у розвитку колоректального раку. Ген APC є геном-супресором пухлин, і його інактивація призводить до аномального росту клітин.
- Мутації KRAS і NRAS: мутації в генах KRAS і NRAS, що входять до сімейства генів RAS, зустрічаються приблизно в 40-45% колоректального раку. Ці мутації призводять до неконтрольованого поділу та росту клітин. Наявність мутацій KRAS, зокрема, пов’язана зі стійкістю до певної терапії проти EGFR (рецептор епідермального фактора росту).
- Мутації BRAF: мутація гена BRAF, зокрема V600E, виявляється приблизно у 10% колоректального раку. Це часто пов’язано з поганим прогнозом і стійкістю до деяких методів лікування. Мутації BRAF частіше зустрічаються в ракових пухлинах, які розвинулися через зубчастий шлях.
- Мутації PIK3CA: мутації в гені PIK3CA, який кодує субодиницю фосфатидилінозитол-3-кінази (PI3K), виникають приблизно у 10-20% колоректального раку. Ці мутації можуть активувати сигнальний шлях AKT, сприяючи проліферації та виживанню клітин.
Тести, що використовуються для виявлення генетичних змін
- Секвенування наступного покоління (NGS): NGS дозволяє одночасно досліджувати декілька генів для виявлення мутацій, делецій та ампліфікацій. Цей комплексний підхід може оцінити всі загальні генетичні зміни колоректального раку, включаючи мутації APC, KRAS, NRAS, BRAF і PIK3CA.
- Полімеразна ланцюгова реакція (ПЛР): ця методика ампліфікує сегменти ДНК, що дає змогу аналізувати специфічні генетичні зміни, такі як мутації KRAS, NRAS і BRAF.
- Флуоресцентна гібридизація in situ (FISH): FISH може ідентифікувати генетичні аномалії, такі як посилення або делеції в конкретних генах. Він рідше використовується для звичайного виявлення згаданих генетичних змін, але може бути корисним у певних ситуаціях.
Про цю статтю
Лікарі написали цю статтю, щоб допомогти вам прочитати та зрозуміти ваш звіт про патологію. Зв'яжіться з нами якщо у вас є запитання щодо цієї статті або вашого звіту про патологію. Щоб отримати повний вступ до звіту про патологію, прочитайте цю статтю.