作者:Jason Wasserman 医学博士 FRCPC
2023 年 3 月 22 日
什么是广泛浸润性滤泡性甲状腺癌?
广泛浸润性滤泡性甲状腺癌是甲状腺癌的一种。 该肿瘤被称为“广泛侵袭性”,因为在整个正常甲状腺中都发现了癌细胞群。
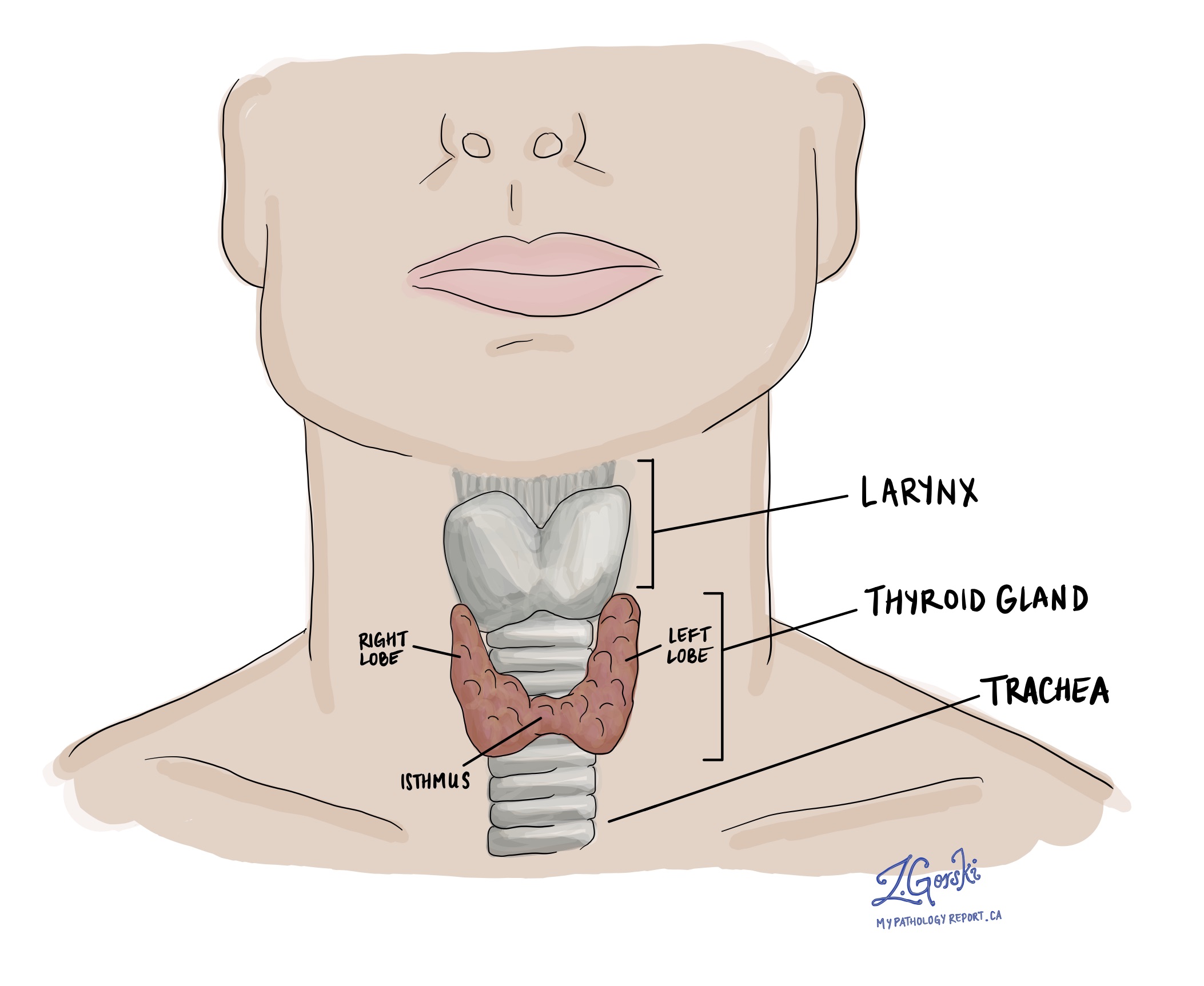
如何诊断广泛浸润性滤泡性甲状腺癌?
广泛浸润性滤泡性甲状腺癌的诊断只有在整个肿瘤被切除并送病理学家检查后才能做出。 这通常涉及手术切除甲状腺的一个叶,尽管有时会切除整个甲状腺。 在称为微创手术的侵入性较小的手术后无法做出诊断 细针穿刺活检 (FNAB).

是什么让滤泡状甲状腺癌具有广泛侵袭性?
当癌细胞扩散到整个正常甲状腺时,滤泡性甲状腺癌被称为“广泛侵袭性”。 相比之下,一种相关类型的癌症中的癌细胞称为 微创滤泡性甲状腺 大部分与正常甲状腺被称为a的薄层组织分开 肿瘤包膜.
为什么肿瘤大小很重要?
切除整个肿瘤后,将对其进行测量,并将肿瘤的大小包含在您的病理报告中。 肿瘤的大小很重要,因为它用于确定病理肿瘤分期 (pT),并且较大的肿瘤更可能扩散到身体的其他部位。
什么是血管侵袭(血管侵袭),为什么它很重要?
血管侵袭(血管侵袭)是指在至少一根血管内看到癌细胞。 在广泛浸润的甲状腺滤泡癌中发现血管浸润是很常见的。 血管浸润很重要,因为进入血管的癌细胞能够扩散到身体的其他部位,例如肺或骨骼。
什么是淋巴管侵袭,为什么它很重要?
淋巴浸润意味着癌细胞在淋巴管内出现。 淋巴管是细小的通道,允许废物、额外的液体和细胞离开组织。 淋巴管遍布全身。 淋巴侵袭很重要,因为它增加了癌细胞被发现的风险。 淋巴结. 淋巴浸润在广泛浸润的甲状腺滤泡癌中并不常见。
什么是甲状腺外扩展,为什么它很重要?
甲状腺外扩散意味着癌细胞已经扩散到甲状腺之外并进入周围组织。 远离甲状腺的癌细胞可能会接触到其他器官,如肌肉、食道或气管。
有两种类型的甲外延伸:
- 显微 – 在显微镜下检查肿瘤后,才发现甲状腺外的癌细胞。
- 宏观(总) – 无需使用显微镜即可看到肿瘤向周围组织生长。 这种类型的甲状腺外扩展可能会在手术时由您的外科医生看到,或者由病理学家的助手对送往病理学的组织进行粗略检查时看到。
肉眼(总)甲状腺外扩展很重要,因为它增加了病理肿瘤分期(pT)并与更糟的 预测. 相比之下,显微镜下甲状腺外延伸不会改变肿瘤分期,并且与更差的预后无关。
什么是边距,为什么边距很重要?
一 边 是必须由外科医生切割以从您的身体中移除甲状腺的任何组织。 当切割组织的最边缘有癌细胞时,边缘被认为是阳性的。 负边缘意味着在组织的切割边缘没有看到癌细胞。

是否检查了淋巴结并且是否有任何含有癌细胞?
淋巴结 是遍布全身的小型免疫器官。 癌细胞可以通过称为淋巴管的小血管从肿瘤扩散到淋巴结。 出于这个原因,淋巴结通常被切除并在显微镜下检查以寻找癌细胞。 癌细胞从肿瘤转移到身体其他部位(如淋巴结)的过程称为 转移.
颈部淋巴结有时与甲状腺同时切除,称为颈部解剖。 切除的淋巴结通常来自颈部的不同区域,每个区域称为一个水平。 颈部的级别编号为 1 到 7。您的病理报告通常会描述送检的每个级别中看到的淋巴结数量。 与肿瘤同侧的淋巴结称为同侧,而肿瘤对侧的淋巴结称为对侧。
如果从您的身体中取出任何淋巴结,病理学家将在显微镜下对其进行检查,检查结果将在您的报告中进行描述。 大多数报告将包括检查的淋巴结总数,在体内发现淋巴结的位置,以及含有癌细胞的数量(如果有的话)。 如果在淋巴结中发现癌细胞,最大的癌细胞群(通常称为“焦点”或“沉积”)的大小也将包括在内。
淋巴结检查很重要,原因有二。 首先,该信息用于确定病理淋巴结分期 (pN)。 其次,在淋巴结中发现癌细胞会增加将来在身体其他部位发现癌细胞的风险。 因此,您的医生将在决定是否需要额外的治疗(如化疗、放疗或免疫治疗)时使用这些信息。

如果淋巴结被描述为阳性,这意味着什么?
病理学家经常使用“阳性”一词来描述含有癌细胞的淋巴结。 例如,含有癌细胞的淋巴结可能被称为“恶性肿瘤阳性”或“转移癌阳性”。
如果淋巴结被描述为阴性,这意味着什么?
病理学家经常使用“阴性”一词来描述不含任何癌细胞的淋巴结。 例如,一个不含癌细胞的淋巴结可能被称为“恶性肿瘤阴性”或“转移癌阴性”。
如何确定广泛浸润性甲状腺滤泡癌的病理分期 (pTNM)?
广泛浸润性滤泡性甲状腺癌的病理分期基于 TNM 分期系统,这是国际公认的系统,最初由 美国癌症联合委员会. 该系统使用有关原发肿瘤 (T) 的信息, 淋巴结 (N) 和远处 转移性 疾病(M)来确定完整的病理阶段(pTNM)。 您的病理学家将检查提交的组织并给每个部分一个编号。 一般来说,较高的数字意味着更严重的疾病和更严重的疾病 预测.
广泛浸润性甲状腺滤泡癌的肿瘤分期 (pT)
根据肿瘤的大小和甲状腺外癌细胞的存在,广泛浸润的滤泡性甲状腺癌的肿瘤分期在 1 到 4 之间。
- T1 – 肿瘤小于或等于 2 cm,癌细胞未超出甲状腺。
- T2 – 肿瘤大于 2 厘米但小于或等于 4 厘米,癌细胞未超出甲状腺。
- T3 – 肿瘤大于 4 cm OR 癌细胞延伸到甲状腺外的肌肉中。
- T4 – 癌细胞扩展到甲状腺以外的结构或器官,包括气管、喉或食道。
广泛浸润性甲状腺滤泡癌的淋巴结分期 (pN)
广泛浸润性滤泡性甲状腺癌的淋巴结分期为 0 级或 1 级,具体取决于是否存在癌细胞。 淋巴结 以及受累淋巴结的位置。
- N0 – 在检查的任何淋巴结中均未发现癌细胞。
- 氮一 – 在 6 或 7 级的一个或多个淋巴结中发现癌细胞。
- N1b – 在 1 至 5 级的一个或多个淋巴结中发现癌细胞。
- NX – 没有淋巴结被送去病理检查。
广泛浸润性甲状腺滤泡癌的转移期 (pM)
根据身体远处(例如肺部)存在肿瘤细胞,广泛侵袭性滤泡性甲状腺癌的转移阶段为 0 或 1。 只有将远处的组织送去进行病理学检查,才能确定转移阶段。 由于这种组织很少被发送,因此无法确定转移阶段,并列为 MX。


