作者:Bibianna Purgina MD FRCPC
2023 年 6 月 6 日
什麼是平滑肌肉瘤?
平滑肌肉瘤是一種由特殊平滑肌細胞組成的癌症。 它是一組癌症的一部分,稱為 肉瘤。 大多數平滑肌肉瘤發生在成人中。
平滑肌肉瘤長在身體的哪個部位?
平滑肌肉瘤可以出現在通常發現平滑肌細胞的任何地方。 然而,這種腫瘤最常見的位置是手臂和腿(四肢)、子宮和腹腔。
病理學家如何做出這種診斷?
只有在病理學家在顯微鏡下檢查組織樣本後才能做出診斷。 小組織樣本通常在稱為 活檢. 做出診斷後,您的醫生將與您討論是否需要進行第二次手術以切除腫瘤的其餘部分。 這第二個過程稱為 切除 或 切除.
在顯微鏡下檢查時,平滑肌肉瘤由細長的平滑肌細胞組成。 由於它們的形狀,病理學家經常將這些細胞描述為 梭形細胞. 這些相同的平滑肌細胞也存在於一種稱為平滑肌瘤的非癌性腫瘤中。 為了區分平滑肌肉瘤和平滑肌瘤,您的病理學家將尋找以下三個組織學特徵:
- 分裂腫瘤細胞 – 腫瘤細胞分裂以產生新細胞。 這個過程稱為 有絲分裂. 處於分裂過程中的細胞稱為 有絲分裂圖. 分裂的腫瘤細胞通常見於平滑肌肉瘤。 相反,在非癌性平滑肌瘤中應該發現很少有分裂細胞。
- 外觀異常的腫瘤細胞 – 病理學家使用這個詞 非典型的 or 非典型 描述形狀、大小或顏色異常的細胞。 非典型腫瘤細胞常見於平滑肌肉瘤。
- 死亡或垂死的腫瘤細胞 - 惡性 腫瘤(癌症)的生長速度比 良性 (非癌性)腫瘤。 隨著它們的生長,腫瘤細胞耗盡能量並死亡。 這種細胞死亡被稱為 壞死. 平滑肌肉瘤可見壞死。 然而,在非癌性平滑肌瘤中很少見到壞死。
您的病理學家也可能會進行一項名為 免疫組化 以確認診斷。 免疫組織化學可以讓您的病理學家看到腫瘤細胞內不同類型的蛋白質。 當對來自平滑肌肉瘤的組織樣本進行該測試時,腫瘤細胞將對通常在平滑肌細胞中發現的蛋白質呈陽性或反應,例如 h-caldesmon、平滑肌肌動蛋白 (SMA) 和 結蛋白. 這些免疫組織化學標誌物在平滑肌瘤中也是陽性的,因此需要結合組織學特徵(見上文)考慮這些結果,以便做出正確的診斷。
FNCLCC級
病理學家使用這個詞 級 描述與正常平滑肌細胞相比,癌細胞的外觀和行為有何不同。 只有在顯微鏡下檢查腫瘤樣本後才能確定等級。
平滑肌肉瘤根據法國癌症中心肉瘤聯盟 (FNCLCC) 創建的國際公認系統進行分級。 如果您被診斷出患有平滑肌肉瘤,您的病理學家將通過尋找三個微觀特徵來確定您的腫瘤的法國癌症中心聯合會肉瘤組等級。
- 腫瘤分化 – 腫瘤分化描述了癌細胞與正常平滑肌細胞的相似程度。 看起來與正常平滑肌細胞非常相似的腫瘤被給予 1 分,而那些看起來與正常平滑肌細胞非常不同的腫瘤被給予 2 或 3 分。
- 有絲分裂計數 – 正在分裂以產生兩個新細胞的細胞稱為 有絲分裂圖. 生長較快的腫瘤往往比生長緩慢的腫瘤有更多的有絲分裂象。 您的病理學家將通過在顯微鏡下觀察腫瘤十個區域的有絲分裂數來確定有絲分裂計數。 無核分裂像或核分裂像極少的腫瘤記1分,核分裂象10~20個記2分,核分裂象超過20個記3分。
- 壞疽 - 壞疽 是細胞死亡的一種。 生長較快的腫瘤往往比生長緩慢的腫瘤有更多的壞死。 如果您的病理學家沒有發現壞死,腫瘤將被給予 0 分。 如果看到壞死,但腫瘤佔腫瘤的 1% 以下,則給予 50 分;如果壞死佔腫瘤的 2% 以上,則給予 50 分。
您的病理學家會給每個特徵一定數量的點(從 0 到 3),總點數決定最終的 級 的腫瘤。
- 1級 – 2 或 3 分。
- 2級 – 4 或 5 分。
- 3級 – 6 到 8 分。
根據該系統,平滑肌肉瘤可能是低級別或高級別癌症。 低級別肉瘤的等級為 1。高級別肉瘤的級別為 2 或 3。高級別平滑肌肉瘤更容易擴散到身體的其他部位,並且與更嚴重的情況相關 預後.
分子測試
你體內的每個細胞都包含一組指令,告訴細胞如何表現。 這些指令是用一種稱為 DNA 的語言編寫的,這些指令存儲在每個細胞的 46 條染色體上。 因為指令很長,它們被分解成稱為基因的部分,每個基因告訴細胞如何生產一種稱為蛋白質的機器。
一些肉瘤的腫瘤 DNA 具有特徵性變化,我們可以通過分子測試找到這些變化。 不幸的是,在我們目前的理解水平上,平滑肌肉瘤沒有任何已知的特徵性分子變化。
有時,您的病理學家會對您的腫瘤進行分子檢測以排除其他肉瘤。 病理學家通過執行以下任一方法來測試這些分子變化 熒光原位雜交 (FISH) 或下一代測序 (NGS) 對來自腫瘤的一塊組織進行測序。
這種類型的測試通常在 活檢 標本。 陰性分子檢測(例如,沒有確定易位或擴增的分子檢測)與平滑肌肉瘤相容。 如果您的病理學家確定您的腫瘤是平滑肌肉瘤,則可能不會進行分子檢測。
腫瘤大小
腫瘤在三個維度上進行測量,但通常只有最大的維度包含在您的報告中。 例如,如果腫瘤尺寸為 5.0 cm x 3.2 cm x 1.1 cm,則報告可能將腫瘤大小描述為最大尺寸為 5.0 cm。 小於 5 cm 的腫瘤預後較好。
腫瘤擴展
平滑肌肉瘤可以生長在鄰近的器官和骨骼中或周圍。 您的病理學家將在顯微鏡下檢查周圍器官和組織的樣本以尋找癌細胞。 您的報告中將描述任何包含癌細胞的周圍器官或組織。 腫瘤擴展很重要,因為它用於確定病理腫瘤分期(見下文病理分期)。
治療效果
如果您在手術切除腫瘤之前接受了化學療法和/或放射療法,您的病理學家將檢查所有送至病理學的組織,以查看有多少腫瘤仍然存活(存活)。 最常見的是,您的病理學家會描述死亡腫瘤的百分比。
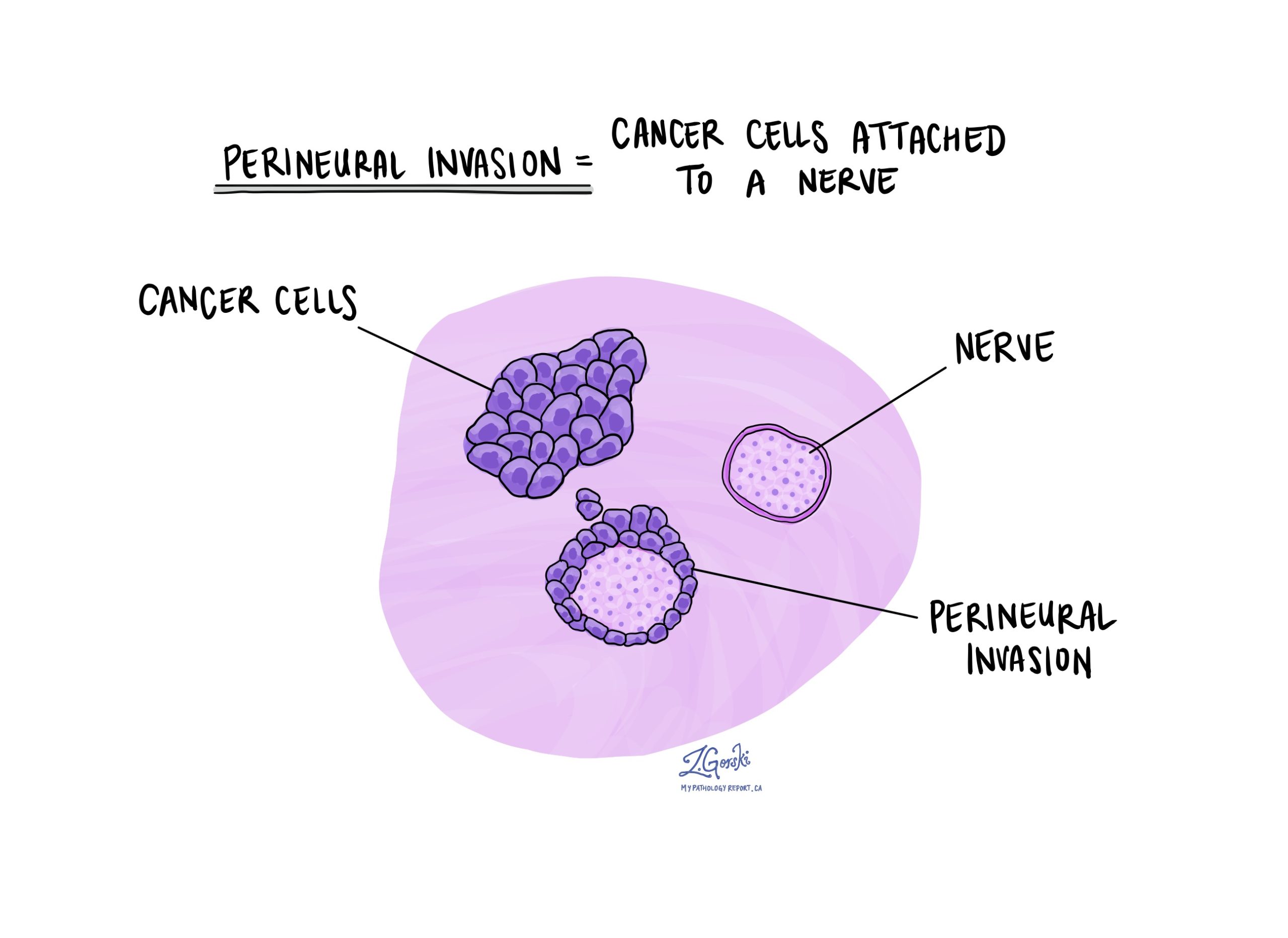
神經周圍侵犯
神經就像由稱為神經元的細胞群組成的長線。 神經在您的大腦和身體之間傳遞信息(例如溫度、壓力和疼痛)。 神經周圍侵犯 是病理學家用來描述附著在神經上的癌細胞的術語。
神經周圍侵襲很重要,因為附著在神經上的癌細胞可以利用神經進入原始腫瘤以外的組織。 因此,神經周圍浸潤與治療後腫瘤在身體同一區域復發(局部復發)的風險較高有關。
淋巴血管侵犯
血液通過稱為血管的細長管在身體周圍流動。 另一種稱為淋巴液的液體,含有廢物和免疫細胞,通過淋巴管在全身移動。 癌細胞可以利用血管和淋巴管從腫瘤轉移到身體的其他部位。 癌細胞從腫瘤轉移到身體其他部位的過程稱為 轉移.
在癌細胞轉移之前,它們需要進入血管或淋巴管。 這就是所謂的 淋巴血管侵犯. 淋巴血管侵襲很重要,因為它增加了癌細胞被發現的風險。 淋巴結 或身體的較遠部位,例如肺部。

保證金
A 邊 是外科醫生為從您體內切除腫瘤而切割的任何組織。 根據您接受的手術類型,切緣可能包括骨骼、肌肉、血管和神經,這些都是為了從您的身體中切除腫瘤而被切斷的。
您的病理學家將在顯微鏡下非常仔細地檢查所有邊緣,以確定邊緣狀態。 具體來說,當切割組織的邊緣沒有癌細胞時,邊緣被稱為陰性。 當切割組織的邊緣有癌細胞時,邊緣被稱為陽性。 一個積極的 邊 與治療後腫瘤在同一部位複發(局部復發)的較高風險相關。

淋巴結
淋巴結 是遍布全身的小型免疫器官。 癌細胞可以通過位於腫瘤內部和周圍的淋巴管從腫瘤轉移到淋巴結(參見上文的淋巴血管侵襲)。 癌細胞從腫瘤轉移到淋巴結的過程稱為 轉移.
許多癌症可以擴散到淋巴結,但平滑肌肉瘤很少發生這種情況。 如果淋巴結是切除腫瘤的手術的一部分,您的病理學家將在顯微鏡下評估它們並報告它們是否與腫瘤有關。

病理階段
平滑肌肉瘤的病理分期基於 TNM 分期系統,這是國際公認的系統,最初由 美國癌症聯合委員會. 該系統使用有關主要的信息 瘤 (T), 淋巴結 (N) 和遙遠的 轉移性 疾病(M)來確定完整的病理階段(pTNM)。 您的病理學家將檢查提交的組織並給每個部分一個編號。 一般來說,更高的數字意味著更嚴重的疾病和更糟 預後.
平滑肌肉瘤的腫瘤分期 (pT)
平滑肌肉瘤的腫瘤分期因腫瘤開始的身體區域而異。 例如,從頭部或頸部開始的 5 厘米腫瘤將與從腹部後部(腹膜後)深處開始的腫瘤處於不同的腫瘤階段。 然而,在大多數身體部位,腫瘤分期包括腫瘤大小以及腫瘤是否已經長入周圍的身體部位。
從頭頸部開始的腫瘤的腫瘤分期
T1 – 腫瘤大小不超過 2 厘米。
T2 – 腫瘤大小在 2 到 4 厘米之間。
T3 – 腫瘤大於 4 厘米。
T4 – 腫瘤已長入周圍組織,如面部或顱骨、眼睛、頸部較大的血管或大腦。
從胸部、背部或胃部以及手臂或腿部(軀乾和四肢)外部開始的腫瘤的腫瘤分期
T1 – 腫瘤大小不超過 5 厘米。
T2 – 腫瘤大小在 5 到 10 厘米之間。
T3 – 腫瘤大小在 10 到 15 厘米之間。
T4 – 腫瘤大於 15 厘米。
腫瘤從腹部開始的腫瘤分期,包括消化道和胸內器官(胸內臟器官):
T1 – 腫瘤僅見於一個器官。
T2 – 腫瘤已經長入結締組織,圍繞著開始的器官。
T3 – 腫瘤已長成至少一個其他器官。
T4 – 發現多個腫瘤。
從腹腔後部(腹膜後)空間開始的腫瘤的腫瘤分期:
T1 – 腫瘤大小不超過 5 厘米。
T2 – 腫瘤大小在 5 到 10 厘米之間。
T3 – 腫瘤大小在 10 到 15 厘米之間。
T4 – 腫瘤大於 15 厘米。
從眼睛周圍空間(眼眶)開始的腫瘤的腫瘤分期:
T1 – 腫瘤大小不超過 2 厘米。
T2 – 腫瘤大於 2 厘米,但尚未長入眼睛周圍的骨骼。
T3 – 腫瘤已長入眼睛周圍的骨骼或顱骨的其他骨骼。
T4 – 腫瘤已長入眼睛(眼球)或周圍組織,如眼瞼、鼻竇或大腦。
如果鏡檢後送病理檢查的切除標本中未見腫瘤,則給予腫瘤分期 PT0 這意味著沒有原發性腫瘤的證據。
如果您的病理學家無法可靠地評估腫瘤大小或生長程度,則會給出腫瘤分期 pTX (無法評估原發腫瘤)。 如果腫瘤被接收為多個小碎片,則可能會發生這種情況。
平滑肌肉瘤的淋巴結分期 (pN)
根據一個或多個癌細胞的存在與否,平滑肌肉瘤的淋巴結分期在 0 到 1 之間 淋巴結. 如果在任何淋巴結中均未發現癌細胞,則淋巴結分期為 N0。 若無淋巴結送病理檢查,則無法確定淋巴結分期,將淋巴結分期列為 NX. 如果在任何淋巴結中發現癌細胞,則將淋巴結分期列為 N1.
平滑肌肉瘤的轉移階段 (pM)
根據身體遠處(例如肺部)存在癌細胞,平滑肌肉瘤被賦予 0 到 1 之間的轉移階段。 只有當來自遠處部位的組織被提交進行病理學檢查時,才能指定轉移階段。 由於這種組織很少存在,因此無法確定轉移階段並列為 MX。
只有將遠處的組織送去進行病理學檢查,才能確定轉移期。 由於這種組織很少存在,因此無法確定轉移階段,並且通常不包含在您的報告中。


