作者:Allison Osmond,醫學博士 FRCPC
2023 年 6 月 7 日
什麼是默克爾細胞癌?
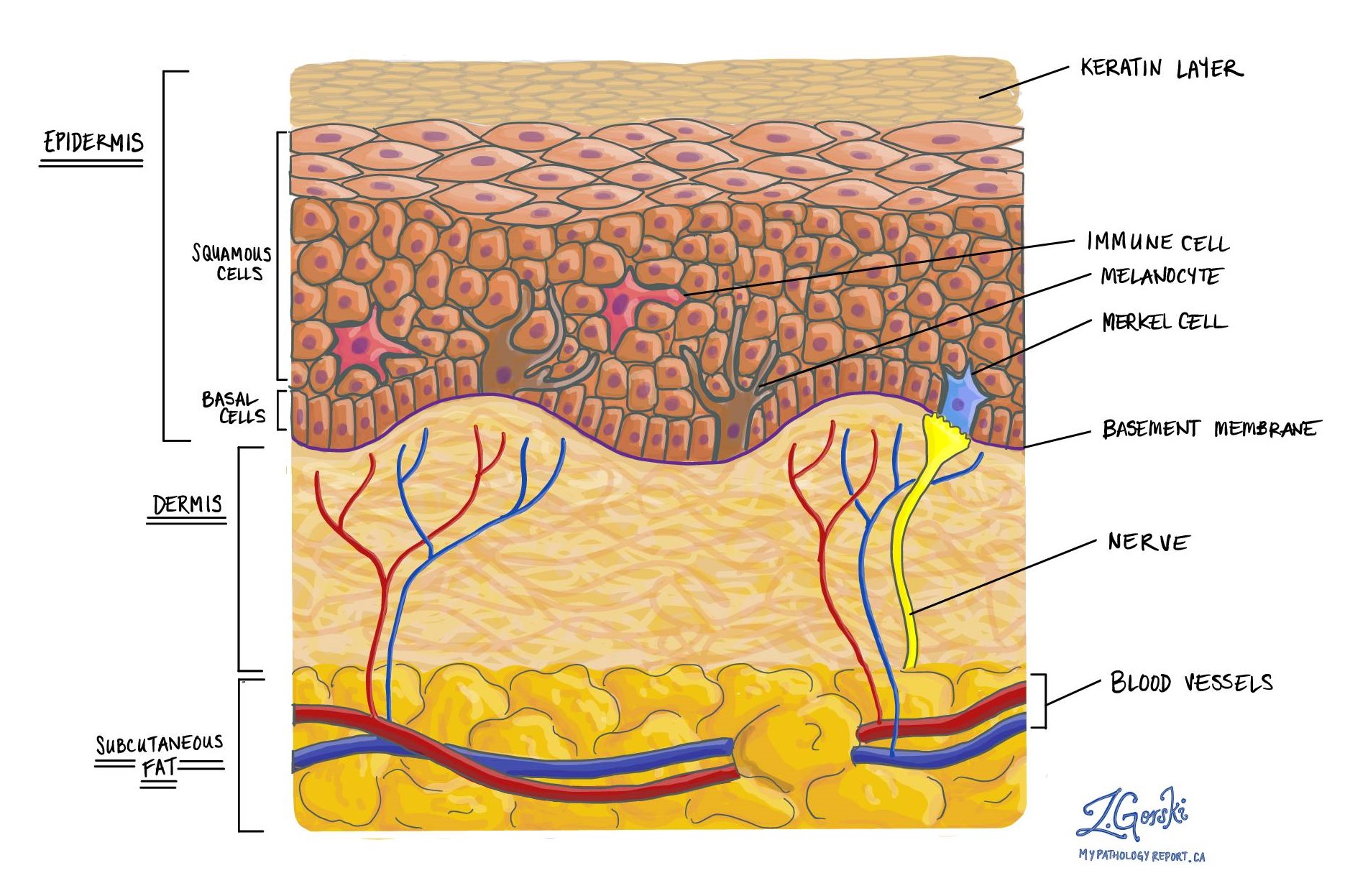
默克爾細胞癌是一種皮膚癌。 它是從通常在皮膚中發現的默克爾細胞發育而來的。 默克爾細胞是 神經內分泌細胞 默克爾細胞癌是一種神經內分泌腫瘤。 因此,默克爾細胞癌的另一個名稱是皮膚原發性神經內分泌癌。
什麼導致默克爾細胞癌?
默克爾細胞癌通常發生在有長期暴露於陽光和曬傷病史的老年人身上。 然而,默克爾細胞癌也可能發生在年輕患者身上,這種情況常見於由於各種原因導致免疫系統減弱的人。 在年輕患者中,一種稱為多瘤病毒的病毒被認為在默克爾細胞癌的發展中起作用。
病理學家如何做出這種診斷?
診斷通常是在通過稱為 活檢. 也可以在整個腫瘤切除後進行診斷,該程序稱為 切除. 如果在活檢後做出診斷,您的醫生可能會建議進行第二次手術以切除腫瘤的其餘部分。
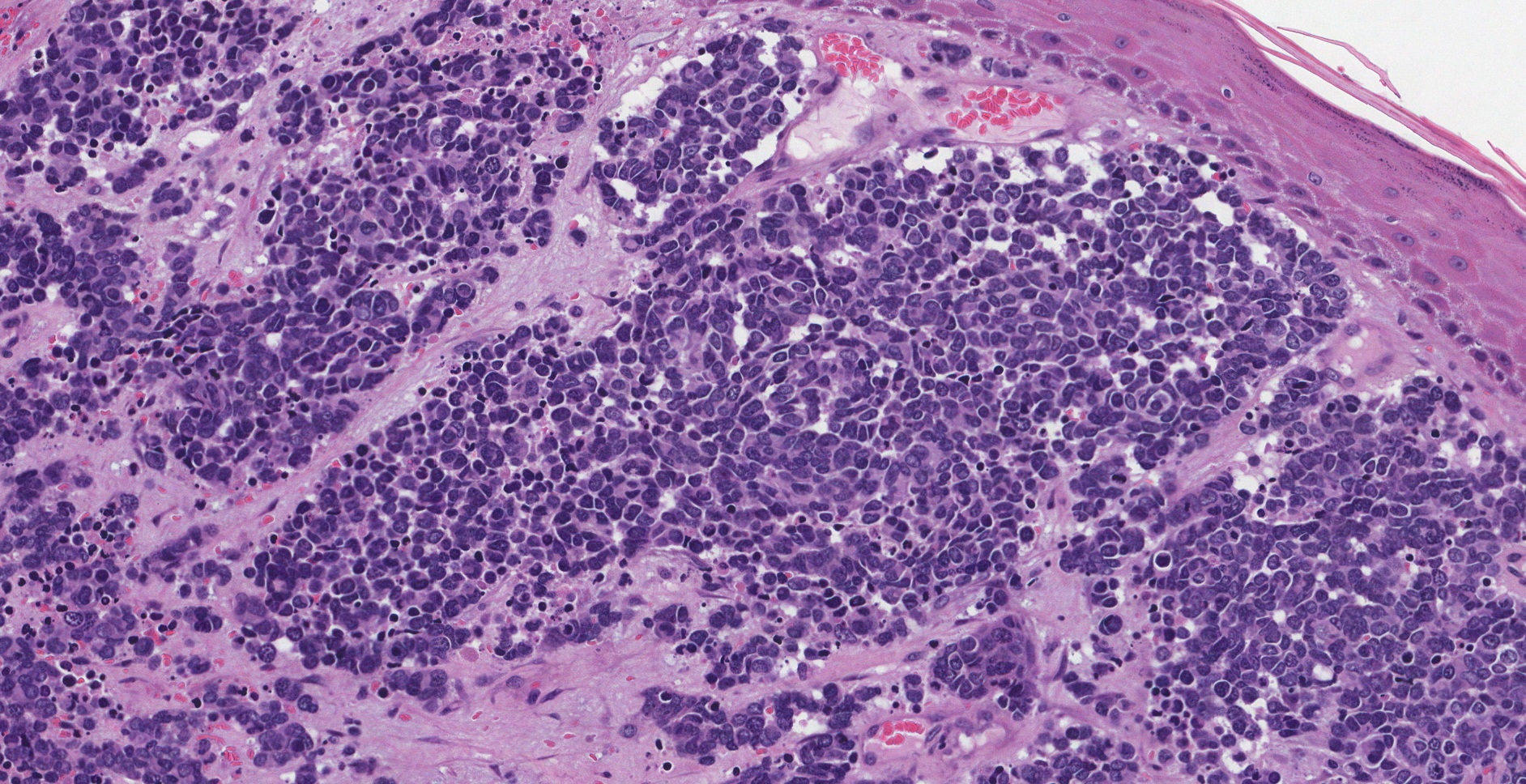
正常的默克爾細胞又長又瘦,在顯微鏡下不容易看到。 然而,在默克爾細胞癌中,異常默克爾細胞的大小和數量都會增加,這使您的病理學家可以很容易地通過顯微鏡看到它們。
腫瘤大小
這是以厘米為單位測量的腫瘤大小。 您的報告可能只描述最大的維度。 例如,如果腫瘤尺寸為 5.0 cm x 3.2 cm x 1.1 cm,則報告可能將腫瘤大小描述為最大尺寸為 5.0 cm。
腫瘤大小用於確定腫瘤分期(見下文病理分期)。 大於 2 厘米的腫瘤在治療後更有可能重新生長或擴散到身體的其他部位。
浸潤深度(腫瘤厚度)
所有默克爾細胞癌都始於皮膚外表面的表皮。 侵襲深度描述了癌細胞從表皮進入下方組織的距離。 癌細胞從表皮移動到下面的組織稱為 侵略.
侵入深度是從皮膚表面到侵入的最深點測量的。 侵入深度以毫米 (mm) 為單位測量。 侵襲深度更大的腫瘤更容易擴散到身體的其他部位。 浸潤深度也用於確定腫瘤分期(見下文病理分期)。 一些報告使用術語腫瘤厚度來描述浸潤深度。
腫瘤擴展
大的腫瘤可以超出皮膚生長到骨骼、肌肉或軟骨中。 病理學家將使用腫瘤擴展來描述已經長成任何這些類型組織的腫瘤。 腫瘤向骨骼、肌肉或軟骨的擴展與腫瘤擴散到身體其他部位或在治療後在同一位置重新生長的風險增加有關。 腫瘤擴展也用於確定腫瘤分期(見下文病理分期)。
腫瘤生長模式
病理學家使用術語生長模式來描述癌細胞在顯微鏡下檢查時的外觀。
對於默克爾細胞癌,有兩種主要的生長模式:
- 結節 – 癌細胞在一大群中生長。
- 滲透的 – 癌細胞呈長條狀生長。 在顯微鏡下觀察時,這種圖案看起來像蜘蛛網。
以結節模式生長的腫瘤往往與更好的 預後 與以浸潤模式生長的腫瘤相比。
腫瘤浸潤淋巴細胞
淋巴細胞 是特化的細胞,是身體免疫系統的一部分。 淋巴細胞對感染、損傷或癌症有反應。 淋巴細胞經常出現在默克爾細胞癌周圍的組織中,它們的存在被認為是身體試圖阻止疾病傳播的標誌。
有兩種方法可以描述腫瘤周圍的淋巴細胞:
- 輕快 – 這意味著在腫瘤內部和周圍可以看到大量淋巴細胞。
- 不輕快 – 這意味著在腫瘤周圍只能看到很少的淋巴細胞。
非活躍的腫瘤浸潤淋巴細胞與更糟的情況相關 預後.
保證金
A 邊 是腫瘤周圍的正常組織,在手術時與腫瘤一起被切除。 在大多數情況下,外科醫生會嘗試切除整個腫瘤周圍 1 厘米的正常組織。
腫瘤周圍的正常皮膚稱為外周緣,而腫瘤下方的組織稱為深緣。 在顯微鏡下仔細檢查兩個邊緣,以查看看起來正常的組織中是否有任何癌細胞。
如果在組織的切割邊緣沒有看到癌細胞,則邊緣被稱為陰性。 如果在切割組織的最邊緣看到癌細胞,則邊緣被稱為陽性。 陽性切緣很重要,因為它與治療後腫瘤在同一位置復發(局部復發)的更大風險相關。

有絲分裂率
細胞分裂以產生新的細胞。 這個過程稱為 有絲分裂. 病理學家經常計算腫瘤中有絲分裂的數量,這個計數稱為有絲分裂率。 大多數病理學報告將有絲分裂率描述為每平方毫米的有絲分裂細胞數。 有絲分裂率很重要,因為腫瘤具有更多 有絲分裂圖 更容易擴散到身體的其他部位。
淋巴血管侵犯
血液通過稱為血管的細長管在身體周圍流動。 另一種稱為淋巴液的液體,含有廢物和免疫細胞,通過淋巴管在全身移動。
癌細胞可以利用血管和淋巴管從腫瘤轉移到身體的其他部位。 癌細胞從腫瘤轉移到身體其他部位的過程稱為 轉移. 在癌細胞轉移之前,它們需要進入血管或淋巴管。 這就是所謂的 淋巴血管侵犯. 淋巴血管的侵襲增加了癌細胞被發現的風險 淋巴結 或身體的較遠部位,例如肺部。

轉移中
離開主要腫瘤並移動到身體另一部分的癌細胞稱為 轉移. 癌細胞經常遷移到 淋巴結 這稱為淋巴結轉移(見下文淋巴結)。 在主要腫瘤和淋巴結之間發現的默克爾細胞癌細胞稱為 在途中 轉移。 發現在途轉移很重要,因為它會增加淋巴結分期(見下文的病理分期)並與更糟的情況相關 預後.
淋巴結
淋巴結 是遍布全身的小型免疫器官。 癌細胞可以通過位於腫瘤內部和周圍的淋巴管從腫瘤轉移到淋巴結(參見上文的淋巴血管侵襲)。 癌細胞從腫瘤轉移到淋巴結的過程稱為 轉移.
如果您的腫瘤位於您的面部或頭部,有時會在稱為頸部清掃術的手術中同時切除頸部淋巴結和主要腫瘤。 切除的淋巴結通常來自頸部的不同區域,每個區域稱為一個水平。 頸部的水平包括1、2、3、4和5。與腫瘤同側的淋巴結稱為同側,而位於腫瘤對側的稱為對側。

前哨淋巴結是離腫瘤最近的淋巴結。 當默克爾細胞癌傳播到淋巴結時,它通常首先到達前哨淋巴結。 腫瘤區域中的所有其他淋巴結都簡稱為區域淋巴結。 您的病理報告將指定涉及哪些淋巴結。
大多數報告包括檢查的淋巴結總數和含有癌細胞的數量。 含有癌細胞的淋巴結通常稱為陽性,而不含任何癌細胞的淋巴結稱為陰性。
您的病理學家可能會使用特殊測試,例如 免疫組化 以查看檢查的淋巴結中是否有癌細胞。 例如,默克爾細胞製造稱為細胞角蛋白的蛋白質,而免疫組織化學可以幫助病理學家看到製造細胞角蛋白的細胞。
淋巴結用於確定淋巴結分期(見下文病理分期)。 您的醫生將結合淋巴結分期和腫瘤分期來確定最適合您的治療方案。
病理階段
默克爾細胞癌的病理分期基於 TNM 分期系統,這是國際公認的系統,最初由 美國癌症聯合委員會. 該系統使用有關主要的信息 瘤 (T), 淋巴結 (N) 和遙遠的 轉移性 疾病(M)來確定完整的病理階段(pTNM)。 您的病理學家將檢查提交的組織並給每個部分一個編號。 一般來說,更高的數字意味著更嚴重的疾病和更糟 預後.
Merkel 細胞癌的腫瘤分期 (pT)
根據腫瘤的大小以及腫瘤是否長入其他組織,如骨骼、肌肉、筋膜或軟骨,默克爾細胞癌的腫瘤分期在 1 到 4 之間。
- T1 – 腫瘤不大於 2 cm。
- T2 – 腫瘤大於 2 cm 但不大於 5 cm。
- T3 – 腫瘤大於 5 厘米,但未延伸到皮下任何其他類型的組織。
- T4 – 腫瘤延伸至骨骼、肌肉、筋膜或軟骨。
Merkel 細胞癌的淋巴結分期 (pN)
Merkel 細胞癌的淋巴結分期為 0 到 3,基於癌細胞的存在。 淋巴結 和在途轉移。
- 沒有 – 檢查的任何淋巴結中均未發現癌細胞。
- N1 – 在淋巴結中可見癌細胞。
- N2 – 癌細胞可見於主要腫瘤外,但未見於淋巴結(轉移中)。
- N3 – 癌細胞可見於淋巴結和主要腫瘤之外(轉移中)。
若無淋巴結送病理檢查,則無法確定淋巴結分期,淋巴結分期列為pNX。
Merkel 細胞癌的轉移階段 (pM):
根據主要腫瘤外癌細胞的存在,默克爾細胞癌被賦予 M0 或 M1 轉移階段。 已經轉移到遠處身體部位的癌細胞也被認為是轉移性疾病,但轉移階段比轉移到肺部的癌細胞要低。
只有將遠處的組織送去進行病理學檢查,才能確定轉移階段。 由於這種組織很少存在,因此無法確定轉移階段並列為 pMX。


