af Saleh Fadel MD og Bibianna Purgina MD FRCPC
November 19, 2023
Osteochondrom er den mest almindelige ikke-cancerøse type knogletumor. Navnet består af tre dele, der kommer fra græske ord - "osteo-", der betyder knogle, "chondro-", der betyder brusk, og "-oma", som beskriver en unormal vækst. Som navnet antyder, består tumoren af både knogler og brusk.
De fleste osteochondromer udvikler sig i en del af knoglen kaldet vækstpladen. Vækstplader, også kendt som "physis", er til stede i enderne af knoglerne, især de lange knogler i vores arme og ben. Under barndommen og puberteten er disse vækstplader ansvarlige for vores vækst i højden. Når vi er færdige med at dyrke, lukker vores vækstplader og forsvinder til sidst. Osteochondromer menes at vokse fra et stykke af vækstpladen, der bliver forskudt på grund af traumer og fortsætter med at vokse sammen med den normale vækstplade og danner en udvækst af knogle. Tumoren har også en tendens til at stoppe med at vokse, når personen holder op med at vokse.
Osteochondromer kan variere i størrelse fra 1 cm til mere end 20 cm, med den gennemsnitlige størrelse på 3 til 6 cm. Den mest almindelige placering er kanten af en lang knogle som dem, der findes i ben og arme og omkring knæ og albuer. Imidlertid kan denne tumor udvikle sig i enhver knogle, der er dannet af brusk. Fordi denne type tumor er forbundet med vækstpladen, påvirker den typisk yngre mennesker med gennemsnitsalderen på 21 år.
Hvad er de mest almindelige symptomer på osteochondrom?
De fleste osteochondromer forårsager ingen symptomer. Nogle patienter bemærker en fast smertefri klump under huden. Når symptomer opstår, varierer de afhængigt af tumorens størrelse og placering. Større tumorer kan forårsage muskelømhed, tryk, smerte eller nedsat bevægelse. Hvis tumoren trykker på en nerve eller et blodkar, kan det føre til følelsesløshed/prikken, svaghed eller farveændring i det berørte område. Den mest alvorlige komplikation er en brækket knogle.
Hvilke genetiske syndromer er forbundet med osteochondrom?
De fleste tilfælde af osteochondromer er enkeltstående og ikke-arvelige. Læger beskriver disse som sporadiske, fordi de ikke har nogen kendt genetisk årsag. I modsætning hertil kan multiple osteochondromer være en manifestation af en genetisk tilstand kaldet arvelige multiple osteochondromer (eller arvelige multiple eksostoser).
Hvordan stilles denne diagnose?
Denne diagnose kan stilles efter at en lille vævsprøve er fjernet i en procedure kaldet a biopsi eller når hele tumoren fjernes i en procedure kaldet resektion eller curettage. Vævet sendes derefter til en patolog til undersøgelse under mikroskop. I nogle tilfælde kan diagnosen stilles uden en vævsundersøgelse, fordi udseendet på billeddiagnostik er unikt (svulsten stikker ud fra siden af knoglen).
Hvordan ser et osteochondrom ud under mikroskopet?
Under mikroskopet ligner et osteochondrom en uorganiseret vækstplade. Det ydre lag har tæt fibrøst væv med en bruskhætte. Normalt er bruskhætten mindre end 1.0 cm. De specialiserede chondrocytter, der udgør bruskhætten, øges typisk i mængde og størrelse i dybere lag. Disse celler ligner chondrocytterne i normal brusk. I bunden af vækstpladen giver tumoren anledning til nydannet knogle ved en proces kaldet endokondral ossifikation.
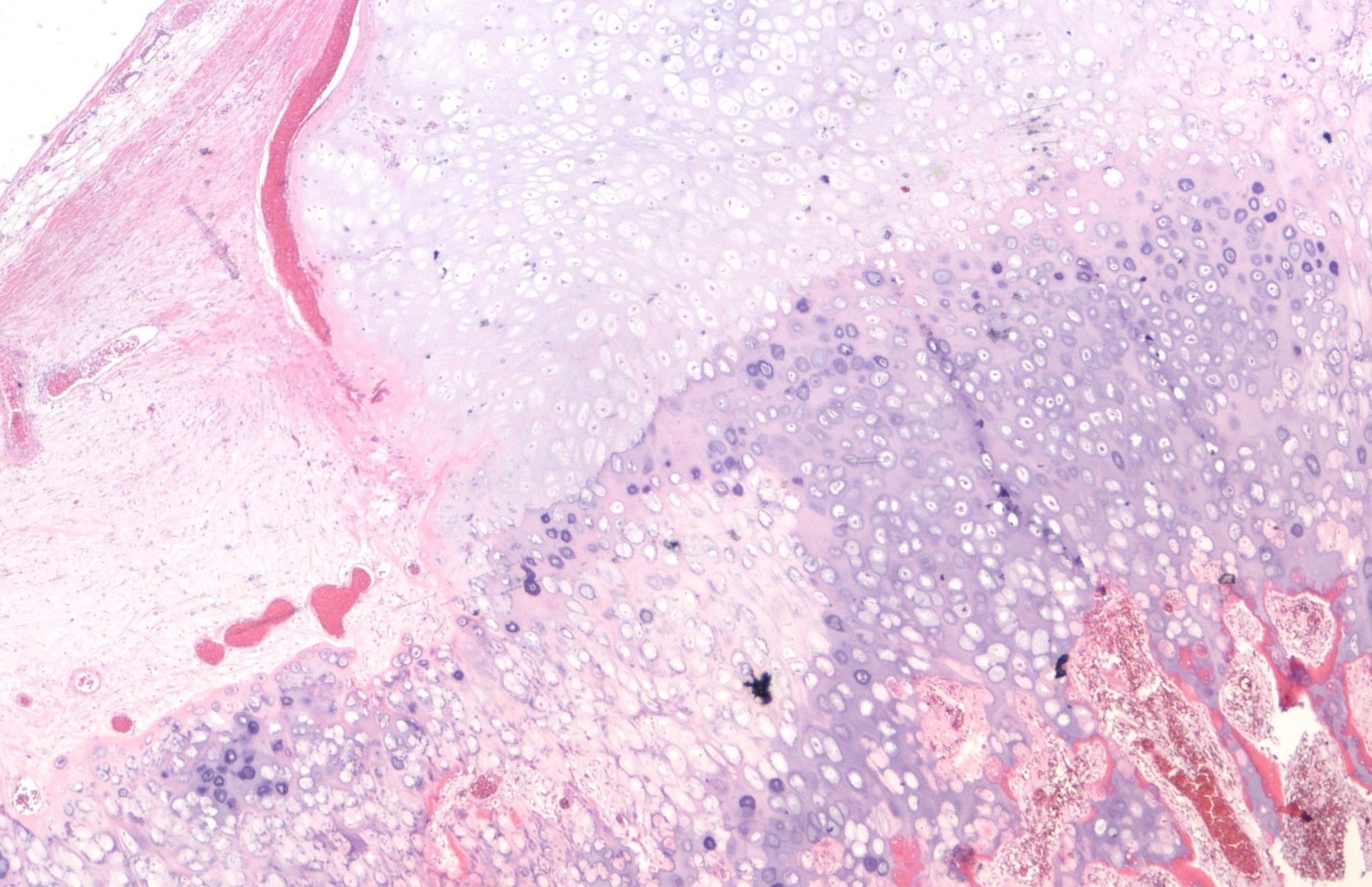
Kan osteochondrom ændre sig til kræft over tid?
I meget sjældne tilfælde vil et tidligere godartet (ikke-kræft) osteochondrom omdannes (ændres) til en malign (kræft) type knogletumor kaldet kondrosarkom, Når dette sker, vil mængden af brusk i osteochondromet stige, og chondrocytterne vil se mere unormale ud. Patologer bruger ordet atypisk at beskrive unormalt udseende celler. Din patolog og radiolog vil måle bruskhætten, der udgør en del af osteochondromet. Når et osteochondrom omdannes til chondrosarkom, er bruskhættens tykkelse typisk mere end 2.0 cm.
Hvad er den typiske behandling for osteochondrom?
Ingen behandling er nødvendig for enkelte osteochondromer, der ikke forårsager nogen symptomer. Disse tumorer overvåges normalt med regelmæssige røntgenbilleder. Hvis der udvikles symptomer, som omfatter smerter, bevægelsesbegrænsning eller nerve- eller karkollision, er kirurgisk fjernelse helbredende. En anden indikation for kirurgisk fjernelse er, når tumoren vokser i størrelse hurtigt, da dette kan indikere progression mod kræft, hvilket generelt er en meget sjælden begivenhed. Selvom kirurgisk fjernelse er helbredende, kan det ske igen, når læsionen ikke er helt fjernet.
Om denne artikel
Denne artikel er skrevet af læger for at hjælpe dig med at læse og forstå din patologirapport. Kontakt os hvis du har spørgsmål til denne artikel eller din patologirapport. Læs denne artikel for en mere generel introduktion til delene af en typisk patologirapport.


