af Jason Wasserman MD PhD FRCPC
April 28, 2023
Hvad er pladecellekarcinom i mundhulen?
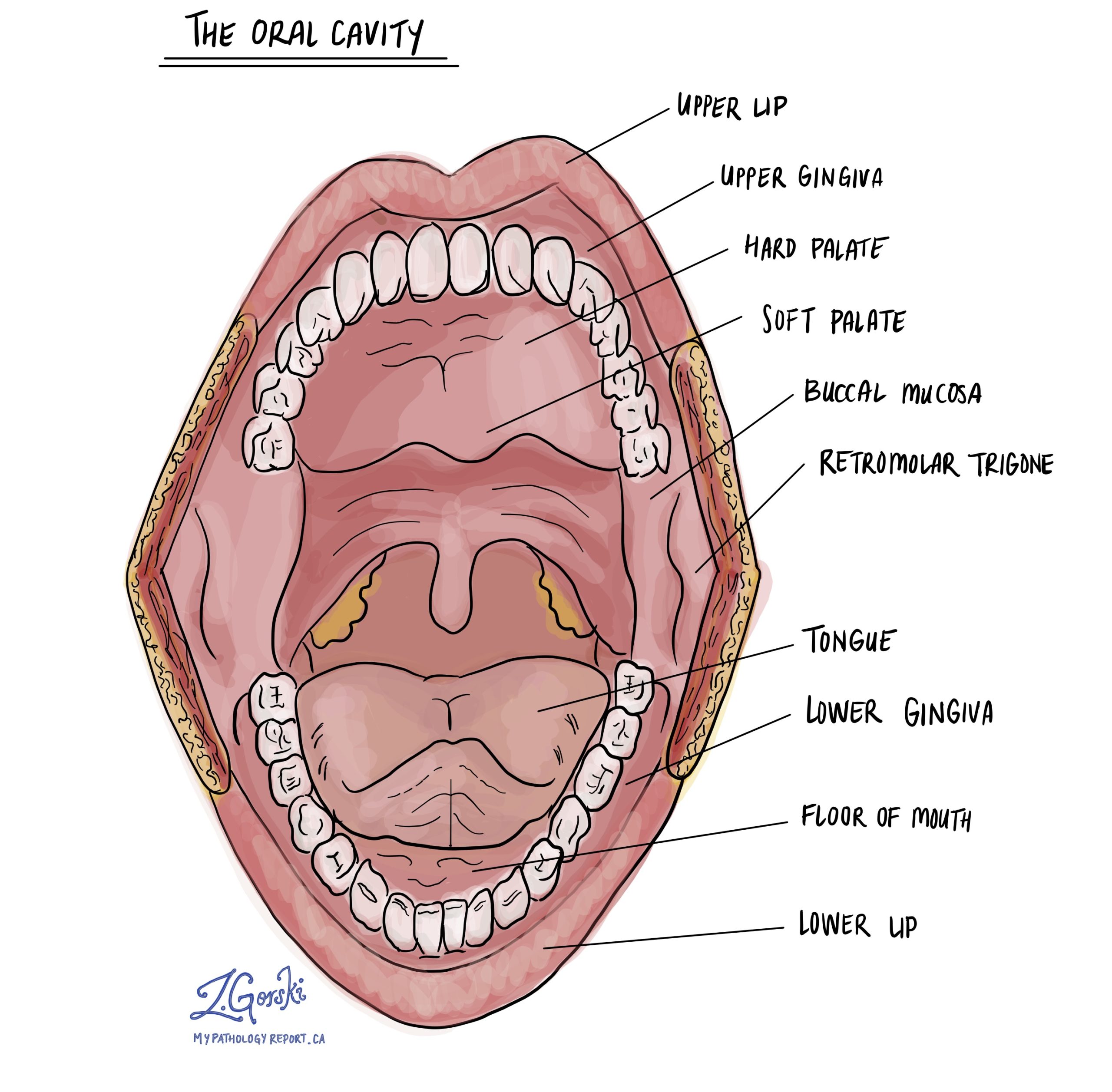
Planocellulært karcinom (SCC) er den mest almindelige form for kræft i mundhulen. Mundhulen omfatter læber, tunge, mundbund, tandkød (gummi), mundslimhinde (indre kinder) og gane (mundtag). Planocellulært karcinom udvikler sig ofte fra en præ-cancerøs sygdom kaldet pladeepitel dysplasi som kan være til stede i mange år, før det bliver til planocellulært karcinom.
Hvad forårsager pladecellekarcinom i mundhulen?
Rygning, højt alkoholforbrug, kroniske betændelsestilstande såsom lichen planus og immunsuppression øger alle risikoen for at udvikle både pladecellekræft og pladeepitel dysplasi. Sjældne tilfælde er forårsaget af infektion med højrisikotyper af humant papillomavirus (HPV).
Hvordan stilles diagnosen planocellulært karcinom i mundhulen?
Diagnosen stilles normalt efter at en lille vævsprøve er fjernet i en procedure kaldet a biopsi. Vævsprøven sendes derefter til en patolog, som undersøger den under mikroskopet. De fleste patienter vil derefter gennemgå en anden procedure for at fjerne hele tumoren. Det væv sendes også til en patolog til undersøgelse under mikroskop.
Hvad betyder det, hvis pladecellekarcinom i mundhulen beskrives lige så godt, moderat eller dårligt differentieret?
Patologer opdeler pladecellekarcinom i mundhulen i tre grader - godt, moderat og dårligt differentieret - baseret på hvor meget tumorcellerne ligner normale pladecelleceller når de undersøges under mikroskop. Karakteren er vigtig, fordi højere grad af tumorer (moderat og dårligt differentierede tumorer) opfører sig på en mere aggressiv måde og er mere tilbøjelige til at sprede sig til andre dele af kroppen.
Planocellulært karcinom i mundhulen er klassificeret som følger:
- Veldifferentieret pladecellekarcinom i mundhulen – En veldifferentieret tumor (også kendt som grad 1) består af tumorceller, der ser næsten ud som normale pladeceller.
- Moderat differentieret pladecellekarcinom i mundhulen – En moderat differentieret tumor (også kendt som grad 2) består af tumorceller, der tydeligt ser anderledes ud end normale pladeceller, men de kan stadig genkendes som pladeceller.
- Dårligt differentieret pladecellekarcinom i mundhulen – En dårligt differentieret tumor (også kendt som grad 3) består af tumorceller, der meget lidt ligner normale pladeceller. Disse celler kan se så unormale ud, at din patolog muligvis skal bestille en ekstra test som f.eks immunhistokemi for at bekræfte diagnosen.
Hvad betyder det, hvis pladecellekræft i mundhulen beskrives som keratiniserende?
Keratinisering er et udtryk, patologer bruger til at beskrive celler, der ser lyserøde ud, når de undersøges under mikroskopet, fordi cytoplasma (kroppen) af cellen indeholder store mængder af et specialiseret protein kaldet keratin. Som normalt pladecelleceller, producerer tumorcellerne i pladecellecarcinom i mundhulen store mængder keratin og vil blive beskrevet som keratiniserende.

Hvad betyder dybden af invasionen?
Alle pladecellekarcinomer i mundhulen starter fra et tyndt lag væv kaldet epitel der dækker hele den indvendige overflade af mundhulen. Under epitelet er andre typer væv, der ofte beskrives sammen som stroma eller submucosa. Patologer bruger ordet invasion at beskrive tumorcellers bevægelse fra epitelet ind i vævet nedenfor og invasionsdybden er et mål for det længste, tumorcellerne har rejst.
Invasionsdybden er vigtig, fordi tumorer med en invasionsdybde på mere end 0.5 centimeter er mere tilbøjelige til at sprede sig til lymfeknuder i nakken. Invasionsdybden bruges også til at bestemme det patologiske tumorstadium (se Patologisk stadium nedenfor).

Hvad er lymfvaskulær invasion, og hvorfor er det vigtigt?
Lymfovaskulær invasion betyder, at kræftceller blev set inde i et blodkar eller lymfekar. Blodkar er lange tynde rør, der fører blod rundt i kroppen. Lymfekar ligner små blodkar, bortset fra at de bærer en væske kaldet lymfe i stedet for blod. Lymfekarrene forbindes med små immunorganer kaldet lymfeknuder som findes i hele kroppen. Lymfovaskulær invasion er vigtig, fordi kræftceller kan bruge blodkar eller lymfekar til at sprede sig til andre dele af kroppen, såsom lymfeknuder eller lungerne. Hvis der ses lymfvaskulær invasion, vil det indgå i din rapport.

Hvad er perineural invasion, og hvorfor er det vigtigt?
Perineural invasion er et udtryk, patologer bruger til at beskrive kræftceller knyttet til eller inde i en nerve. Et lignende udtryk, intraneural invasion, bruges til at beskrive kræftceller inde i en nerve. Nerver er som lange ledninger, der består af grupper af celler kaldet neuroner. Nerver findes overalt i kroppen, og de er ansvarlige for at sende information (såsom temperatur, tryk og smerte) mellem din krop og din hjerne. Perineural invasion er vigtig, fordi kræftcellerne kan bruge nerven til at sprede sig ind i omgivende organer og væv. Dette øger risikoen for, at tumoren vokser igen efter operationen. Hvis der ses perineural invasion, vil det blive inkluderet i din rapport.

Blev lymfeknuder undersøgt, og indeholdt nogen kræftceller?
Lymfeknuder er små immunorganer, der findes i hele kroppen. Kræftceller kan spredes fra en tumor til lymfeknuder gennem små kar kaldet lymfatiske kredsløb. Lymfeknuder fjernes ikke altid samtidig med tumoren. Men når lymfeknuder fjernes, vil de blive undersøgt under et mikroskop, og resultaterne vil blive beskrevet i din rapport.

Kræftceller spredes typisk først til lymfeknuder tæt på tumoren, selvom lymfeknuder langt væk fra tumoren også kan være involveret. Af denne grund er de første lymfeknuder, der fjernes, normalt tæt på tumoren. Lymfeknuder længere væk fra tumoren fjernes typisk kun, hvis de er forstørrede, og der er høj klinisk mistanke om, at der kan være kræftceller i lymfeknuden. De fleste rapporter vil omfatte det samlede antal undersøgte lymfeknuder, hvor i kroppen lymfeknuderne blev fundet, og antallet (hvis nogen), der indeholder kræftceller. Hvis kræftceller blev set i en lymfeknude, vil størrelsen af den største gruppe af kræftceller (ofte beskrevet som "fokus" eller "aflejring") også indgå.
Hvorfor er undersøgelse af lymfeknuder vigtig?
Undersøgelsen af lymfeknuder er vigtig af to grunde. For det første bruges denne information til at bestemme det patologiske nodalstadium (pN). For det andet øger det at finde kræftceller i en lymfeknude risikoen for, at kræftceller vil blive fundet i andre dele af kroppen i fremtiden. Som følge heraf vil din læge bruge disse oplysninger, når den beslutter, om yderligere behandling såsom kemoterapi, strålebehandling eller immunterapi er påkrævet.
Hvad betyder det, hvis en lymfeknude beskrives som positiv?
Patologer bruger ofte udtrykket "positiv" til at beskrive en lymfeknude, der indeholder kræftceller. For eksempel kan en lymfeknude, der indeholder kræftceller, kaldes "positiv for malignitet" eller "positiv for metastatisk carcinom".
Hvad betyder det, hvis en lymfeknude beskrives som negativ?
Patologer bruger ofte udtrykket "negativ" til at beskrive en lymfeknude, der ikke indeholder kræftceller. For eksempel kan en lymfeknude, der ikke indeholder kræftceller, kaldes "negativ for malignitet" eller "negativ for metastatisk carcinom".
Hvad betyder ekstranodal forlængelse?
Alle lymfeknuder er omgivet af et tyndt lag væv kaldet en kapsel. Ekstranodal forlængelse betyder, at kræftceller i lymfeknuden er brudt gennem kapslen og har spredt sig ind i vævet uden for lymfeknuden. Ekstranodal forlængelse er vigtig, fordi det øger risikoen for, at tumoren vokser tilbage på samme sted efter operationen. For nogle typer kræft er ekstranodal forlængelse også en grund til at overveje yderligere behandling såsom kemoterapi eller strålebehandling.
Hvad er en margen?
I patologi er en margin kanten af et væv, der skæres, når en tumor fjernes fra kroppen. Marginerne beskrevet i en patologirapport er meget vigtige, fordi de fortæller dig, om hele tumoren blev fjernet, eller om noget af tumoren blev efterladt. Marginstatus vil afgøre, hvilken (hvis nogen) yderligere behandling, du kan kræve.
De fleste patologirapporter beskriver kun marginer efter en kirurgisk procedure kaldet en excision or resektion er blevet udført med det formål at fjerne hele tumoren. Af denne grund beskrives marginer normalt ikke efter en procedure kaldet a biopsi udføres med det formål kun at fjerne en del af tumoren.
Patologer undersøger omhyggeligt marginerne for at lede efter tumorceller ved vævets afskårne kant. Hvis der ses tumorceller ved den afskårne kant af vævet, vil marginen blive beskrevet som positiv. Hvis der ikke ses tumorceller ved den afskårne kant af vævet, vil en margin blive beskrevet som negativ. Selvom alle marginer er negative, vil nogle patologirapporter også give en måling af de nærmeste tumorceller til vævets afskårne kant.
En positiv (eller meget tæt) margin er vigtig, fordi det betyder, at tumorceller kan være blevet efterladt i din krop, da tumoren blev fjernet kirurgisk. Af denne grund kan patienter, der har en positiv margin, blive tilbudt en anden operation for at fjerne resten af tumoren eller strålebehandling til det område af kroppen med den positive margin.

Hvordan bestemmer patologer det patologiske stadium (pTNM) for pladecellekarcinom i mundhulen?
Det patologiske stadium for planocellulært karcinom er baseret på TNM-stadiesystemet, et internationalt anerkendt system, der oprindeligt blev skabt af American Joint Committee on Cancer. Dette system bruger oplysninger om det primære svulst (T), lymfeknuder (N), og fjernt metastatisk sygdom (M) for at bestemme det fuldstændige patologiske stadium (pTNM). Din patolog vil undersøge det indsendte væv og give hver del et nummer. Generelt betyder et højere tal mere fremskreden sygdom og en værre prognose.
Tumorstadie (pT) for planocellulært karcinom i mundhulen
Din patolog vil lede efter tre funktioner for at bestemme tumorstadiet:
- Størrelsen af tumoren.
- Dybden af invasion.
- Tilstedeværelsen af kræftceller i nærliggende væv.
Baseret på disse egenskaber får planocellulært karcinom et tumorstadium mellem 1 og 4:
- tis – Kræftcellerne ses kun i epitelet ved overfladen af vævet. De invaderer ikke stroma.
- T1 – Tumoren er mindre end eller lig med 2 centimeter i størrelse AND dybden af invasionen er ikke større end 0.5 centimeter.
- T2 – Tumoren er større end 2 centimeter, men mindre end 4 centimeter OR dybden af invasionen er større end 0.5 centimeter, men mindre end eller lig med 1 centimeter.
- T3 – Tumoren er større end 4 centimeter OR dybden af invasionen er større end 1 centimeter.
- T4 – Tumoren invaderer væv uden for mundhulen, såsom kæbeknoglerne eller bihulerne.
Nodalstadium (pN) for planocellulært karcinom i mundhulen
Din patolog vil lede efter fire funktioner for at bestemme nodalstadiet:
- Størrelsen af tumoraflejringen.
- Antallet af lymfeknuder der indeholder kræftceller.
- Tilstedeværelsen af ekstranodal forlængelse.
- Om lymfeknuderne med kræftceller er på samme eller modsatte side af halsen som hovedtumoren (lateralitet).
Ud fra disse egenskaber gives planocellulært karcinom et nodalstadium mellem 0 og 3. N2- og N3-stadierne er opdelt i mindre grupper med bogstaver (a, b eller c) efter tallet. Hvis ingen lymfeknuder indsendes til patologisk undersøgelse, kan N-stadiet ikke bestemmes, og N-stadiet er angivet som X.
Metastatisk stadium (pM) for planocellulært karcinom i mundhulen
Planocellulært karcinom gives et metastatisk stadium på 0 eller 1 baseret på tilstedeværelsen af kræftceller på et fjernt sted i kroppen (f.eks. lungerne). Det metastatiske stadie kan kun tildeles, hvis væv fra et fjerntliggende sted sendes til patologisk undersøgelse. Fordi dette væv sjældent er til stede, kan det metastatiske stadium ikke bestemmes og er opført som MX.


