por Bret Kenny y Allison Osmond MD FRCPC
13 de noviembre.
La dermatitis espongiótica es un término que utilizan los patólogos para describir un patrón de lesión en la piel causada por inflamaciónSe denomina “patrón de lesión” porque los cambios observados no son específicos de una sola afección médica. El patrón de lesión de la dermatitis espongiótica se observa con mayor frecuencia en el eccema.
Tipos de eccema
Los médicos a menudo dividen el eccema en diferentes tipos según la apariencia de la erupción, el área del cuerpo afectada y la causa subyacente. La siguiente lista describe los tipos más comunes de eccema:
- Dermatitis atópica: Este tipo común de eccema afecta con mayor frecuencia a los niños. La mayoría de los pacientes con dermatitis atópica tienen antecedentes personales o familiares de alergias o asma.
- Dermatitis de contacto irritante: Este tipo de eccema es causado por el contacto con agua o químicos que irritan la piel. Puede verse afectada cualquier zona del cuerpo. El tratamiento implica identificar y eliminar el desencadenante.
- Dermatitis alérgica de contacto: Este tipo de eccema es una reacción alérgica que se desarrolla en la piel que ha estado expuesta a una sustancia química o sustancia normalmente inofensiva. Las causas comunes incluyen níquel, tintes para el cabello y antibióticos tópicos.
- Liquen simple: Este tipo de eccema es causado por el frotamiento o rascado persistente de la piel. Como resultado, la piel parece más gruesa de lo normal.
- Eccema numular (también conocido como eccema discoide): Este tipo produce una o más manchas rojas, redondas y bien definidas. Se desconoce la causa exacta del eczema numular. Sin embargo, en algunos pacientes, la erupción se desarrolla después de un rasguño, una picadura de insecto, una quemadura o la exposición a un irritante químico.
- Dermatitis seborreica: Este tipo de eczema afecta el cuero cabelludo y el rostro. Es causado por sustancias químicas producidas por levaduras que viven en la piel. La dermatitis seborreica puede presentarse tanto en bebés como en adultos.
- Dermatitis por estasis: Este tipo de eccema suele afectar las piernas. Es causada por una mala circulación y a menudo se puede observar en personas que tienen venas varicosas.
¿Qué otras condiciones están asociadas con la dermatitis espongiótica?
Además del eczema, se puede observar un patrón de lesión de dermatitis espongiótica en una variedad de afecciones médicas, que incluyen:
- Infecciones fúngicas de la piel.
- Reacciones a medicamentos/droga.
- Miliaria.
- Pitiriasis rosada.
- Síndrome de Gianotti-Crosti.
¿Cuáles son los síntomas de la dermatitis espongiótica?
Los síntomas de la dermatitis espongiótica pueden variar según la causa subyacente y la gravedad de la inflamación.
Los síntomas comunes incluyen:
- Manchas rojas e inflamadas en la piel que pueden sentirse calientes al tacto.
- La picazón en la piel puede variar de leve a severa y puede empeorar durante la noche.
- Hinchazón o hinchazón en las zonas afectadas.
- Ampollas llenas de líquido (vesículas), especialmente en casos agudos.
- Piel agrietada o engrosada en áreas donde la erupción ha estado presente durante mucho tiempo, a menudo en casos crónicos.
- Dolor o malestar, especialmente si la piel se rasca o se infecta.
Los síntomas pueden aparecer y desaparecer o hacerse más pronunciados con la exposición a desencadenantes específicos, como alérgenos, irritantes o factores ambientales.
¿Cómo se hace este diagnóstico?
Los patólogos hacen el diagnóstico después de examinar una pequeña muestra de piel extraída en un procedimiento llamado biopsiaLa muestra se examina bajo un microscopio.
Características microscópicas
Los cambios microscópicos dependerán de la afección que causa la dermatitis espongiótica y del tiempo que lleva presente la lesión. Por este motivo, los cambios descritos en el informe patológico ayudarán al médico a determinar la causa.
Los cambios observados en la dermatitis espongiótica se dividen comúnmente en tres categorías:
Dermatitis espongiótica aguda
En la dermatitis espongiótica aguda, se puede observar líquido en la epidermis. El fluido empuja el células escamosas se separa y da a la epidermis una apariencia similar a una esponja, que los patólogos describen como espongiosis. También pueden desarrollarse espacios más grandes llenos de líquido. Estos se llaman vesículas. Especializado células inflamatorias, como eosinófilos y linfocitos, también se puede ver en la epidermis.
Dermatitis espongiótica subaguda
En la dermatitis espongiótica subaguda, se observa líquido en la epidermis., aunque la cantidad suele ser menor que en la dermatitis espongiótica aguda. La epidermis puede ser más gruesa de lo normal. Los patólogos describen este cambio como acantosisUn mayor número de células inflamatorias especializadas, incluidas eosinófilos, linfocitos y células plasmáticas, puede verse en la dermis.

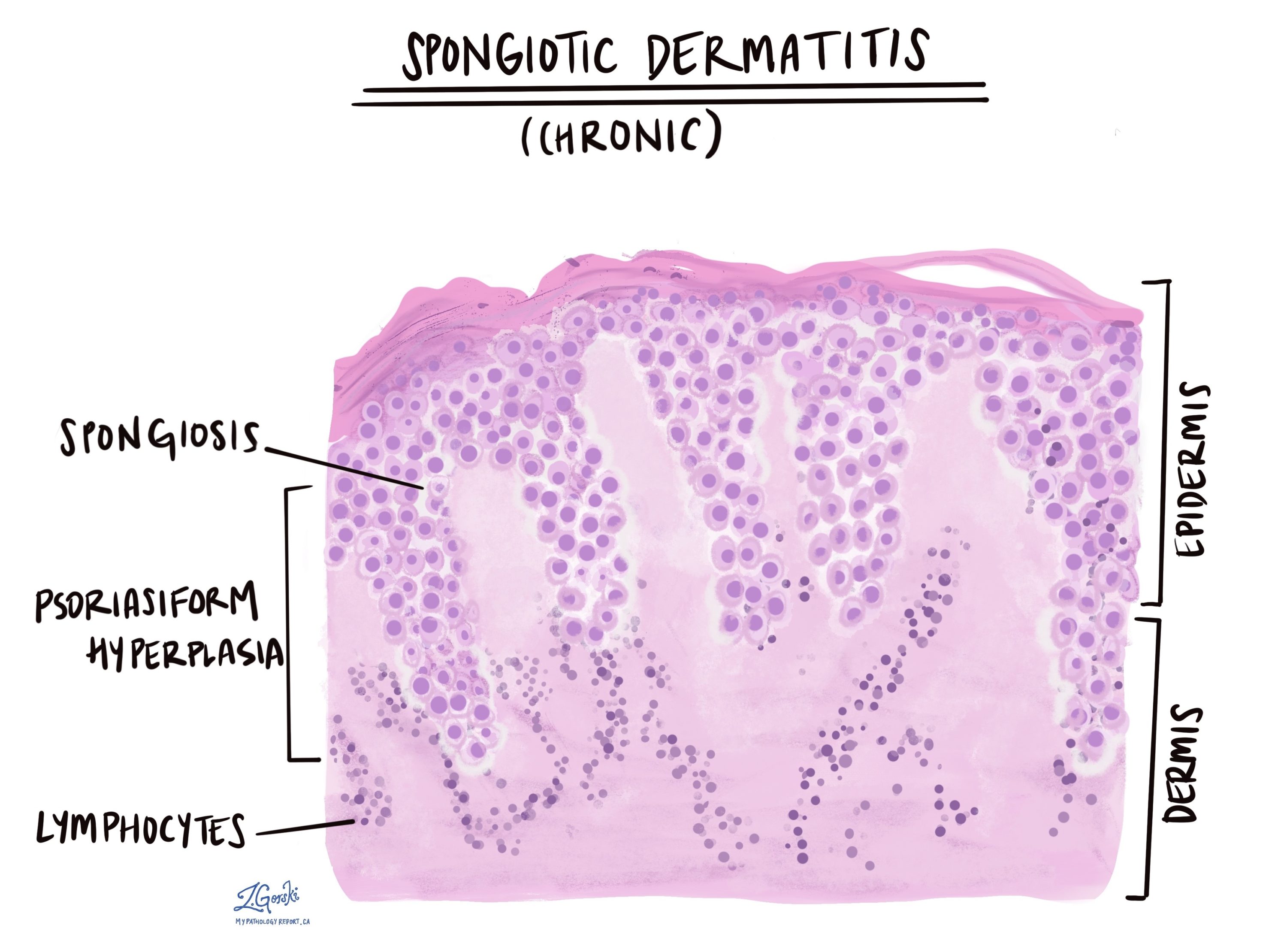
Dermatitis espongiótica crónica
En la dermatitis espongiótica crónica, la epidermis suele contener poco líquido o células inflamatorias. Por el contrario, la epidermis suele ser más gruesa de lo normal y puede formar largas proyecciones que empujan hacia abajo la dermis. Los patólogos describen este cambio como psoriasiforme Porque un cambio similar se puede observar en la psoriasis.
Tratamiento
El tratamiento para la dermatitis espongiótica depende de la causa y la gravedad de la afección.
Las opciones de tratamiento comunes incluyen:
- Corticosteroides tópicos:Estos se recetan comúnmente para reducir inflamación y aliviar la picazón. La dosis y duración del uso dependerán de la gravedad y la localización de la dermatitis.
- Hidratantes y emolientesMantener la piel hidratada puede ayudar a reducir la sequedad y la irritación, que pueden empeorar los síntomas. Por lo general, se recomiendan cremas y ungüentos espesos y sin fragancia.
- Evitar los desencadenantes:Identificar y evitar posibles desencadenantes, como alérgenos o irritantes (por ejemplo, ciertos productos químicos, detergentes o telas), puede ayudar a prevenir los brotes.
- Los antihistamínicos:Estos medicamentos pueden ayudar a aliviar la picazón, especialmente si los síntomas interfieren con el sueño.
- Tratamientos inmunomoduladores:En los casos más graves, los médicos pueden recetar medicamentos que ayuden a regular la respuesta inmunitaria, como los inhibidores de la calcineurina.
- Fototerapia:En algunos casos, la exposición controlada a la luz ultravioleta (UV) puede ayudar a reducir la inflamación y controlar los síntomas.
- Antibióticos o antifúngicos:Si la dermatitis está asociada con una infección o si la piel se infecta al rascarse, los médicos pueden recomendar antibióticos o tratamientos antimicóticos.
Un proveedor de atención médica puede ayudar a determinar el plan de tratamiento más apropiado según el tipo de eczema, la gravedad de los síntomas y otros factores individuales.


