Jason Wasserman MD PhD FRCPC および Bibianna Purgina MD FRCPC
2022 年 12 月 30 日
粘液線維肉腫とは何ですか?
粘液線維肉腫は、結合組織から発生するがんの一種です。 高齢者が罹患する最も一般的な種類の肉腫の XNUMX つです。
粘液線維肉腫とはどのような種類のがんですか?
粘液線維肉腫は肉腫の一種です。 肉腫は 悪性 結合組織、筋肉、または骨から発生する(癌性)腫瘍。
粘液線維肉腫の症状は何ですか?
この腫瘍は通常、成長が遅く痛みのない塊として現れます。 腫瘍が大きいと、周囲の組織に圧力がかかるため、痛みが生じることがあります。
粘液線維肉腫の原因は何ですか?
現時点では、粘液線維肉腫の既知の危険因子はありません。
粘液線維肉腫は通常どこに見られますか?
腕と脚は、粘液線維肉腫の最も一般的な部位です。 ほとんどの腫瘍は、皮膚の下の軟部組織 (真皮および皮下組織) に発生し、少数は筋肉に発生します。
粘液線維肉腫は体の他の部分に広がる可能性がありますか?
はい。 粘液線維肉腫は 転移する 体の他の部分に(広がり)、一般的な部位は肺と骨です。 高悪性度の腫瘍 (以下の FNCLCC の悪性度を参照) は、低悪性度の腫瘍に比べて転移する可能性がはるかに高くなります。
病理学者はどのようにしてこの診断を下しますか?
粘液線維肉腫の最初の診断は、通常、腫瘍の少量のサンプルが採取された後に行われます。 生検。 次に、生検組織は病理医に送られ、病理医が顕微鏡で検査します。 診断は、腫瘍全体が除去された後に行うこともできます。 切除 or 切除 検体。
粘液線維肉腫は顕微鏡でどのように見えますか?
顕微鏡で検査すると、粘液線維肉腫は以下で構成されています。 紡錘細胞 水色の結合組織に囲まれています。 病理学者は、このタイプの結合組織を「粘液様'。 腫瘍細胞の外観は、腫瘍のグレードによって異なります。 悪性度の低い腫瘍は細長い細胞で構成される傾向にあり、悪性度の高い腫瘍は、形状やサイズが大きく異なる、非常に異常に見える大きな細胞で構成される傾向があります。 病理学者は次のような用語を使用します。 非定型 の三脚と 多形の これらの細胞を説明します。 有糸分裂像 (新しい腫瘍細胞を作成するために分裂する腫瘍細胞) は通常見られ、 非定型の有糸分裂像 見つかることもあります。 粘液線維肉腫には、病理学者がしばしば曲線と表現する長く細い血管が含まれているのが一般的です。
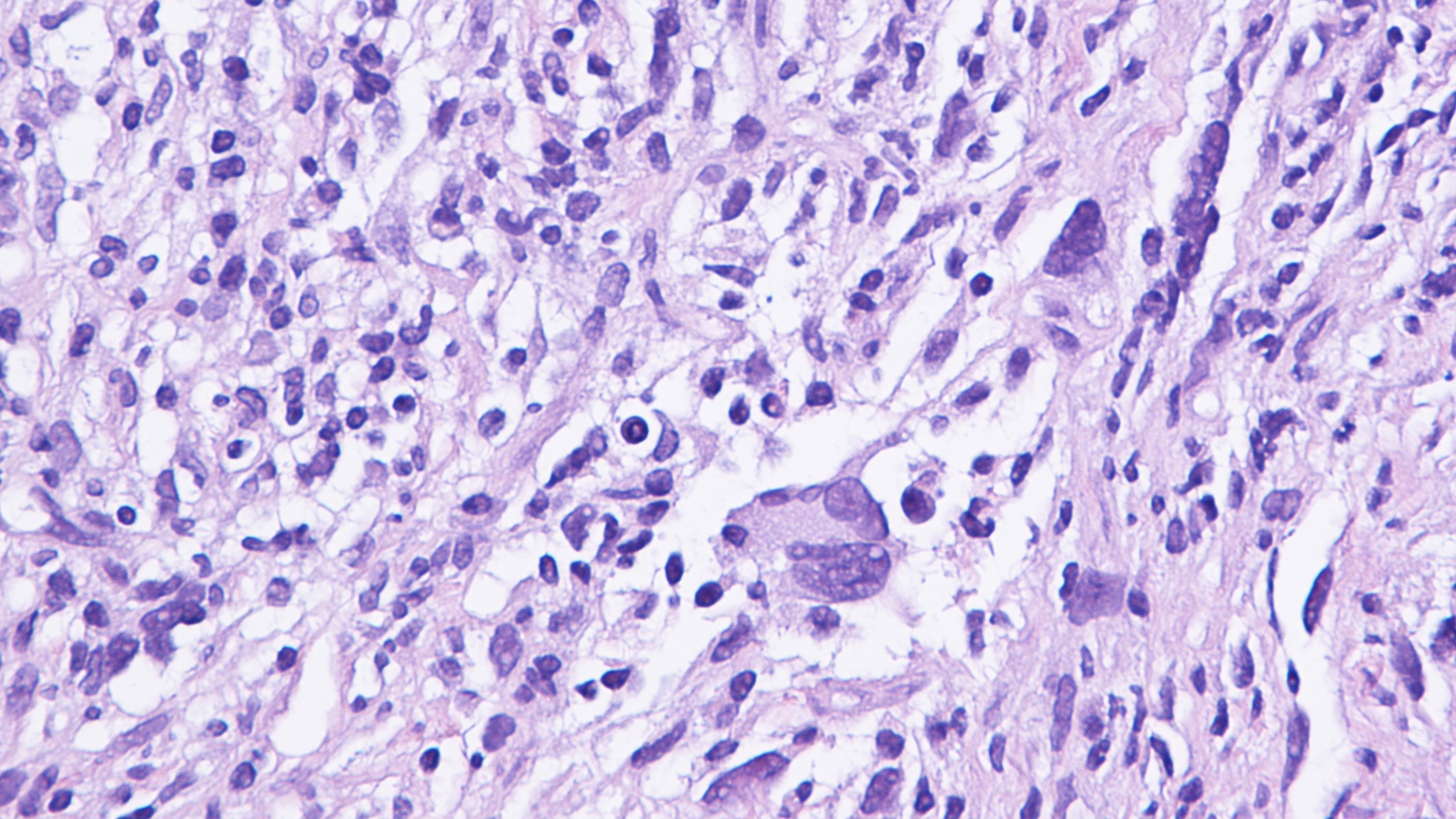
FNCLCCグレードとは何ですか?粘液線維肉腫にとってなぜ重要なのですか?
病理学者は、フランスがんセンター肉腫グループ連合 (FNCLCC) によって作成されたシステムに基づいて、粘液線維肉腫を XNUMX つのグレードに分類します。 このシステムは、分化、有糸分裂数、壊死という XNUMX つの顕微鏡的特徴を使用して腫瘍のグレードを判定します。 これらの機能については、以下で詳しく説明します。 悪性度は、腫瘍のサンプルを顕微鏡で調べた後にのみ決定できます。
ポイント (0 から 3) は、顕微鏡的特徴 (0 から 3) のそれぞれに割り当てられ、ポイントの総数によって腫瘍の最終的なグレードが決まります。 このシステムによれば、粘液線維肉腫は低悪性度腫瘍または高悪性度腫瘍のいずれかである可能性があります。 悪性度の高い腫瘍 (グレード 2 および 3) は手術後に再増殖する可能性が高く、 転移する 体の他の部分に(広がる)。
各グレードに関連するポイント:
- グレード1 –2または3ポイント。
- グレード2 –4または5ポイント。
- グレード3 – 6〜8ポイント。
グレードを決定するために使用される微視的特徴:
- 腫瘍の分化 –腫瘍 分化 は、腫瘍細胞が正常で健康な細胞にどれだけ似ているかを示しています。 正常な健康な細胞に非常に似ている腫瘍には 1 点が与えられ、正常な脂肪細胞とは非常に異なって見える腫瘍には 2 または 3 点が与えられます。 すべての粘液線維肉腫には、腫瘍の鑑別のために 2 点が与えられます。
- 有糸分裂数 – XNUMXつの新しいセルを作成するために分割中のセルは、 有糸分裂像. 急速に成長している腫瘍は、ゆっくりと成長している腫瘍よりも多くの有糸分裂像を持つ傾向があります。 病理医は、顕微鏡をのぞきながら、腫瘍の 1 の領域の有糸分裂像の数を数えることにより、有糸分裂数を決定します。 有糸分裂像が全くないか非常に少ない腫瘍には 10 点が与えられ、有糸分裂像が 20 ~ 2 ある腫瘍には 20 点が与えられ、有糸分裂像が 3 を超える腫瘍には XNUMX 点が与えられます。
- 壊死 – 壊死 細胞死の一種です。 急速に成長している腫瘍は、ゆっくりと成長している腫瘍よりも壊死する傾向があります。 病理医が壊死を認めない場合、腫瘍には 0 ポイントが与えられます。 壊死が見られるが腫瘍の 1% 未満を占める場合は 50 点、腫瘍の 2% 以上を壊死が占める場合は 50 点が与えられます。
粘液線維肉腫にとって腫瘍の大きさが重要なのはなぜですか?
5cm未満の腫瘍は体の他の部分に広がる可能性が低く、より良い腫瘍と関連しているため、腫瘍のサイズは重要です 予後. 腫瘍サイズは、病理学的腫瘍病期 (pT) を決定するためにも使用されます。
腫瘍の拡大は何を意味するのか 粘液線維肉腫?
粘液線維肉腫は通常、皮膚または筋肉の下の結合組織から発生します。 しかし、腫瘍が大きくなるにつれて、周囲の臓器や組織に成長する可能性があります。 これを腫瘍の拡大と呼びます。 病理医は、腫瘍細胞について提出された周囲の組織または器官を注意深く検査し、この検査の結果はレポートに記載されます。
粘液線維肉腫の治療効果は何を意味しますか?
腫瘍を切除する手術の前に化学療法および/または放射線療法を受けた場合、病理医は病理学に送られたすべての組織を調べて、腫瘍がまだ生きている (生存している) かどうかを確認します。 最も一般的には、病理医は生存不能な腫瘍 (死んだ腫瘍細胞) の割合を説明します。 たとえば、90% の治療効果は、腫瘍の 90% が生存不能な腫瘍細胞で構成されていることを意味します。
リンパ管浸潤とは何ですか?なぜ重要なのですか?
リンパ管浸潤とは、がん細胞が血管やリンパ管の中に見られたことを意味します。 血管は、体の周りに血液を運ぶ長く細い管です。 リンパ管は、血液の代わりにリンパ液と呼ばれる液体を運ぶことを除いて、小さな血管に似ています。 リンパ管は、と呼ばれる小さな免疫器官とつながっています。 リンパ節 体のいたるところに見られるものです。 がん細胞は血管やリンパ管を使用して、リンパ節や肺などの体の他の部分に広がる可能性があるため、リンパ管浸潤は重要です。

神経周囲浸潤とは何ですか? なぜ重要なのですか?
神経周囲浸潤は、病理学者が神経に付着した、または神経の内部にあるがん細胞を表すために使用する用語です。 同様の用語である神経内浸潤は、神経内のがん細胞を表すために使用されます。 神経は、ニューロンと呼ばれる細胞のグループで構成された長いワイヤーのようなものです。 神経は全身に存在し、体と脳の間で情報 (温度、圧力、痛みなど) を送信する役割を担っています。 がん細胞は神経を使って周囲の臓器や組織に広がる可能性があるため、神経周囲浸潤は重要です。 これにより、手術後に腫瘍が再増殖するリスクが高まります。

マージンとは何ですか?
A マージン 体から腫瘍を取り除くために外科医によって切断された組織です。 受けた手術の種類によっては、身体から腫瘍を切除するために切除された骨、筋肉、血管、神経が余白に含まれる場合があります。 すべてのマージンは、病理医によって顕微鏡下で非常に綿密に検査され、マージンの状態が判断されます。 具体的には、切除した組織の縁にがん細胞が存在しない場合、マージンは陰性と呼ばれます。 切除した組織の端にがん細胞がある場合、マージンは陽性と呼ばれます。 ポジティブ マージン 治療後に同じ部位に腫瘍が再発する(再増殖する)リスクが高くなります。

リンパ節を調べたところ、がん細胞が含まれていましたか?
リンパ節 体全体にある小さな免疫器官です。 がん細胞は、腫瘍内および腫瘍周辺にあるリンパ管を介して腫瘍からリンパ節に移動する可能性があります。 腫瘍からリンパ節へのがん細胞の移動は、 転移.
多くのがんはリンパ節に転移する可能性がありますが、粘液線維肉腫が転移することは非常にまれです。 リンパ節が腫瘍を切除する手術の一部であった場合、病理医はそれらを顕微鏡で検査し、リンパ節にがん細胞が見つかったかどうかを報告します。

粘液線維肉腫の病期はどの段階ですか?
粘液線維肉腫の病期は、TNM 病期分類システムに基づいています。 アメリカ癌合同委員会。 このシステムは、原発腫瘍(T)に関する情報を使用します。 リンパ節 (N)、そして遠い 転移性の 完全な病期 (pTNM) を決定するための疾患 (M)。 病理医が提出された組織を検査し、各部分に番号を付けます。 一般に、数字が大きいほど病気が進行しており、より悪い状態にあることを意味します。 予後.
粘液線維肉腫の腫瘍病期(pT)
粘液線維肉腫の病期は、関与する身体部位によって異なります。 たとえば、頭部から始まる 5 センチメートルの腫瘍は、腹部の奥深くから始まる腫瘍 (後腹膜) とは異なる腫瘍病期が与えられます。 ただし、ほとんどの身体部位では、腫瘍の病期には、腫瘍の大きさと、腫瘍が周囲の身体部位に成長しているかどうかが含まれます。
頭頸部から始まる腫瘍の腫瘍の病期:
T1 –腫瘍のサイズは2センチ以下です。
T2 –腫瘍のサイズは2〜4センチメートルです。
T3 –腫瘍のサイズが4センチメートルを超えています。
T4 –腫瘍は、顔や頭蓋骨の骨、目、首の大きな血管、脳などの周囲の組織に成長しています。
胸部、背中、または胃の外側と腕または脚(体幹および四肢)から始まる腫瘍の腫瘍ステージ:
T1 –腫瘍のサイズは5センチ以下です。
T2 –腫瘍のサイズは5〜10センチメートルです。
T3 –腫瘍のサイズは10〜15センチメートルです。
T4 –腫瘍のサイズが15センチメートルを超えています。
腹部および胸部内臓器(胸腔内臓)から発生する腫瘍の腫瘍の病期:
T1 –腫瘍はXNUMXつの臓器にのみ見られます。
T2 – 腫瘍は、それが始まった臓器を囲む結合組織に成長しています.
T3 –腫瘍は少なくともXNUMXつの他の臓器に成長しました。
T4 –複数の腫瘍が見つかりました。
腹腔(後腹膜)の一番後ろの空間で始まる腫瘍の腫瘍の病期:
T1 –腫瘍のサイズは5センチ以下です。
T2 –腫瘍のサイズは5〜10センチメートルです。
T3 –腫瘍のサイズは10〜15センチメートルです。
T4 –腫瘍のサイズが15センチメートルを超えています。
目の周りの空間(眼窩)から始まる腫瘍の腫瘍の病期:
T1 –腫瘍のサイズは2センチ以下です。
T2 –腫瘍のサイズは2センチメートルを超えていますが、目の周りの骨には成長していません。
T3 –腫瘍は、眼の周囲の骨または頭蓋骨の他の骨に成長しました。
T4 –腫瘍が眼(眼球)またはまぶた、副鼻腔、脳などの周囲の組織に成長しました。
顕微鏡検査後の場合、 腫瘍 検査のために病理学に送られた切除標本に見られ、腫瘍の病期が与えられます pT0 これは、原発腫瘍の証拠がないことを意味します。
病理医が腫瘍の大きさや成長の程度を確実に評価できない場合は、腫瘍の病期が示されます pTX (原発腫瘍は評価できません)。 これは、腫瘍が複数の小さな断片として受け取られた場合に発生する可能性があります。
粘液線維肉腫のリンパ節期(pN)
粘液線維肉腫は、0 つ以上のがん細胞の有無に基づいて、1 から XNUMX のリンパ節期が与えられます。 リンパ節。 リンパ節にがん細胞が見られない場合、リンパ節の病期はN0です。 病理学的検査のためにリンパ節が送られない場合、リンパ節の病期を特定することはできず、リンパ節の病期は次のように記載されます。 NX。 いずれかのリンパ節にがん細胞が見つかった場合、リンパ節の病期は次のように記載されます。 N1.
粘液線維肉腫の転移期(pM)
粘液線維肉腫は、体内の離れた部位 (肺など) にがん細胞が存在するかどうかに基づいて、0 または 1 の転移ステージが与えられます。 遠隔部位からの組織が病理学的検査のために提出された場合にのみ、転移段階を割り当てることができます。 この組織はめったに存在しないため、転移の段階は決定できず、MX としてリストされています。


