エミリー・ゲーベル医学博士FRCPC
2023 年 6 月 7 日
卵巣の粘液性癌とは何ですか?
粘液性癌は卵巣癌の一種です。 卵巣の内側の組織から発生します。 腫瘍は通常、多くの小さな空間で構成されています。 病理学者はこれらのスペースを呼びます 嚢胞。 嚢胞の壁は薄い場合も厚い場合もあり、一部の嚢胞の内部にはより固い領域が見られる場合があります。 嚢胞はしばしば呼ばれる厚い液体で満たされています ムチン.

病理学者はどのようにしてこの診断を下しますか?
ほとんどの女性にとって、粘液性癌の診断は、腫瘍全体が外科的に切除され、検査のために病理医に送られた場合にのみ行われます。 卵管と子宮は同時に取り除くことができます。
あなたの外科医は 術中 or 凍結セクション あなたの病理医からの相談。 術中の診察中に病理医が行った診断により、行われる手術の種類や手術が完了した後に提供される治療が変わる可能性があります。
卵巣粘液癌を顕微鏡で見るとどのように見えますか?
腫瘍を顕微鏡で検査すると、嚢胞の内側の組織と固形領域は異常なタイプの組織で構成されています 上皮 その形 腺 と呼ばれる濃厚なゼラチン状の液体を生成します ムチン。 ムチンは腫瘍の内部を満たします。
あなたの病理医は顕微鏡下で腫瘍を注意深く調べ、あなたの決定に役立つ特徴を探します 予後。 すべての粘液性癌は 上皮 がん細胞の 間質 と呼ばれる 侵略。 場合によっては、この癌は既存のものから発生します 粘液性境界腫瘍。 あなたの病理医が粘液性の境界腫瘍も見た場合、それはあなたの報告書に記載されます。
虫垂などの一部のがんは、卵巣の粘液性がんと非常によく似ている場合があります。 そのため、病理医は次のような検査を行う場合があります 免疫組織化学 粘液性癌の診断を確認し、虫垂などの別の臓器からの癌が卵巣に転移している可能性を排除するのに役立ちます。
卵巣の粘液性癌は陽性または 反応性 PAX8などの免疫組織化学的マーカーの場合、 CK7, CK20 およびCDX2およびネガティブまたは 非反応性 SATB2の場合、病理レポートに含まれていることがあります。
成長のパターン
成長のパターンは、がん細胞が正常な周囲に広がる方法を説明します 間質。 成長のパターンは、組織サンプルが病理医によって顕微鏡下で検査された後にのみ決定することができます。 浸潤性の成長は悪化と関連しているため、成長のパターンは重要です 予後 膨張性成長と比較した場合。
- 浸潤性の成長 –このパターンでは、単一のがん細胞または不規則な形状 腺 ストロマに広がっているのが見られます。
- 膨張性の成長 –このパターンでは、がん細胞が大きなグループとして間質に押し込まれています。
組織学的グレード
病理学者は、グレードという言葉を使用して、がん細胞と正常な粘液性の違いを説明します 上皮。 なぜなら、体の他の部分では、正常な粘液性上皮が形成されるからです。 腺、粘液性癌は、腫瘍のどれだけが腺で構成されているかに基づいて、3つのグレードに分けられます。
- 十分に差別化されている –がん細胞は主に腺を形成し、がん細胞のごく一部が非腺または固形のパターンで成長します。
- 中程度に分化 –一部の腺はまだ見られますが、かなりの量の非腺または固体のパターンが見られます。
- 分化が不十分 –がん細胞は、ほとんどが非腺状または固形のパターンで成長しており、腺はほとんどありません。
無傷または破裂した腫瘍
すべての卵巣腫瘍を調べて、卵巣の外側(被膜)表面に穴や裂け目があるかどうかを確認します。 穴や裂け目が確認されない場合、カプセル表面は無傷であると説明されます。 カプセルの表面に大きな穴や裂け目がある場合、カプセルの表面は破裂していると表現されます。 卵巣または腫瘍が複数の部分で受け取られた場合、病理医が被膜表面が破裂したかどうかを判断できない場合があります。
体内で破裂した被膜表面が癌細胞を腹腔内にこぼす可能性があるため、この情報は重要です。 破裂したカプセルは悪化と関連しています 予後 腫瘍 (T) ステージを決定するために使用されます。
卵巣表面の関与
病理学者は顕微鏡で組織を注意深く検査し、卵巣の表面にがん細胞があるかどうかを確認します。 卵巣の表面にがん細胞があると、腫瘍が骨盤や腹部の他の臓器に広がるリスクが高まります。 腫瘍の病期を決定するためにも使用されます。
関与する他の臓器または組織
組織の小さなサンプルは、通常、 生検 がん細胞が骨盤や腹部に拡がっているかどうかを確認します。 大網または腹膜と呼ばれることが多いこれらの生検は、腫瘍とともに病理学的検査に送られます。
他の臓器 (膀胱、小腸、大腸など) は、腫瘍に直接付着していない限り、通常は切除されず、病理検査に送られます。 このような場合、病理医は各臓器を顕微鏡で調べて、それらの臓器にがん細胞が付着しているかどうかを確認します。 他の臓器のがん細胞は、腫瘍の病期を決定するために使用されます。
付録
粘液癌と診断されている場合、または医師が粘液癌の疑いがある場合は、虫垂も切除されて病理検査に送られることがあります。 このような場合、病理学者は虫垂に癌細胞がないか検査します。 虫垂がんは、卵巣の粘液がんに非常によく似ていることがあります。 虫垂で発生したがんは、虫垂から卵巣まで転移する可能性があります。
リンパ節
リンパ節 体全体にある小さな免疫器官です。 がん細胞は、腫瘍内および腫瘍周辺にあるリンパ管を介して腫瘍からリンパ節に移動する可能性があります。 腫瘍からリンパ節へのがん細胞の移動は、 転移.

病理医は、すべてのリンパ節にがん細胞がないか注意深く調べます。 がん細胞を含むリンパ節は陽性と呼ばれることが多く、がん細胞を含まないリンパ節は陰性と呼ばれます。 ほとんどの報告には、検査されたリンパ節の総数と、もしあれば、がん細胞を含むリンパ節の数が含まれています。
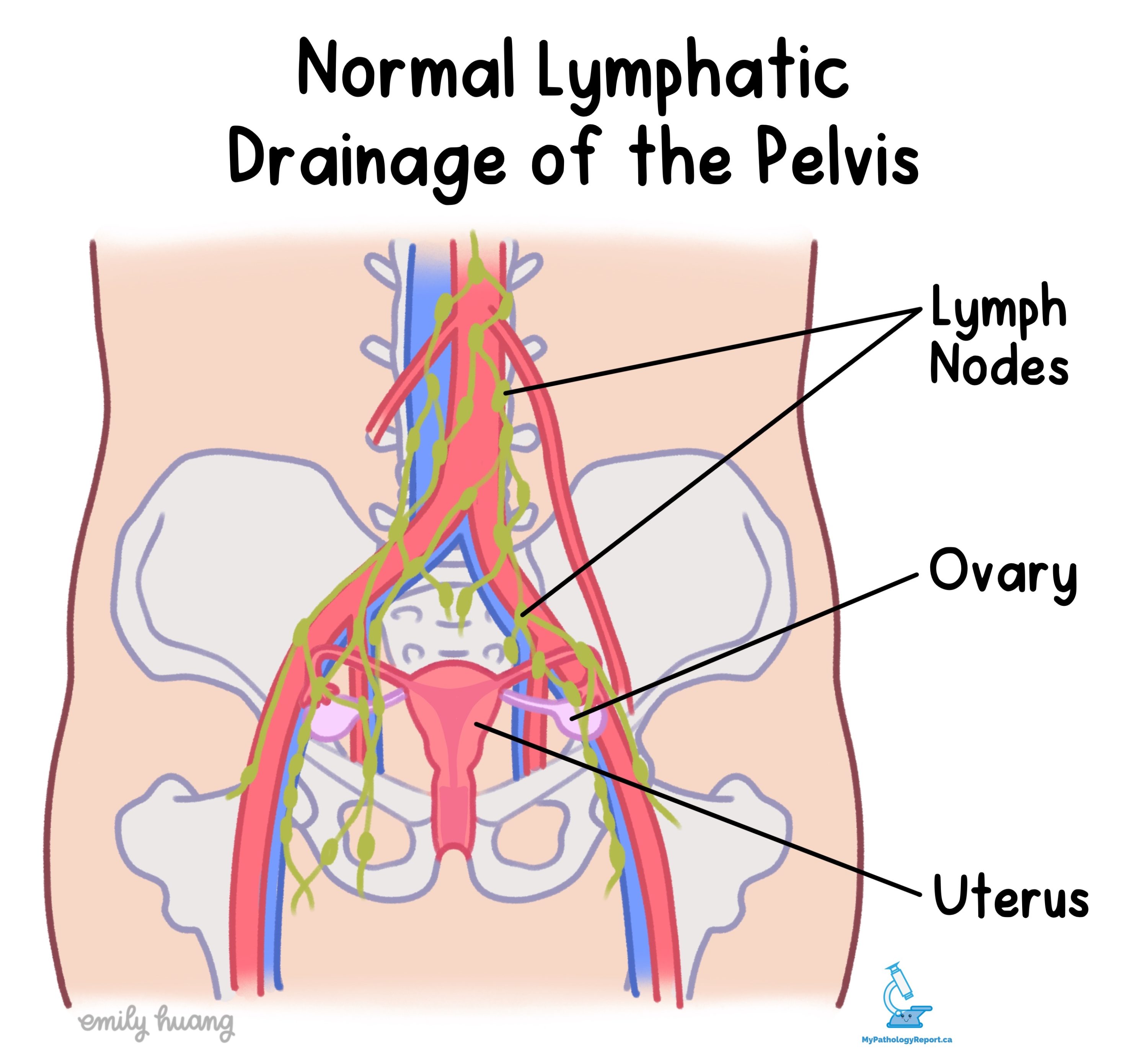
リンパ節にがん細胞が見つかった場合、がんが関与する領域のサイズが測定され、レポートに記載されます。
- 分離された腫瘍細胞 –がん細胞のあるリンパ節の内側の領域のサイズは0.2ミリメートル未満です。
- 微小転移巣 –がん細胞のあるリンパ節の内側の領域は、0.2ミリメートルを超え、2ミリメートル未満のサイズです。
- マクロ転移 –がん細胞のあるリンパ節の内側の領域は、2ミリメートルを超えるサイズです。
で見つかったがん細胞 リンパ節 がん細胞が他のリンパ節や肺などの離れた臓器に見られるリスクが高くなります。 がん細胞を伴うリンパ節の数は、リンパ節の病期を決定するためにも使用されます(以下の病理学的病期を参照)。


