作者:Jason Wasserman 医学博士 FRCPC
2023 年 9 月 13 日
什么是子宫平滑肌肉瘤?
子宫平滑肌肉瘤是子宫癌的一种。 肿瘤起源于通常在身体的一部分中发现的特化平滑肌细胞 子宫 称为子宫肌层。 大多数患者在诊断时年龄超过 50 岁。
子宫平滑肌肉瘤的症状有哪些?
子宫平滑肌肉瘤的症状包括阴道出血、腹痛或腹胀以及腹胀。
子宫平滑肌肉瘤的病因是什么?
先前对骨盆进行放射治疗会增加患子宫平滑肌肉瘤的风险。 然而,对于大多数患有平滑肌肉瘤的女性来说,病因尚不清楚。
如何诊断子宫平滑肌肉瘤?
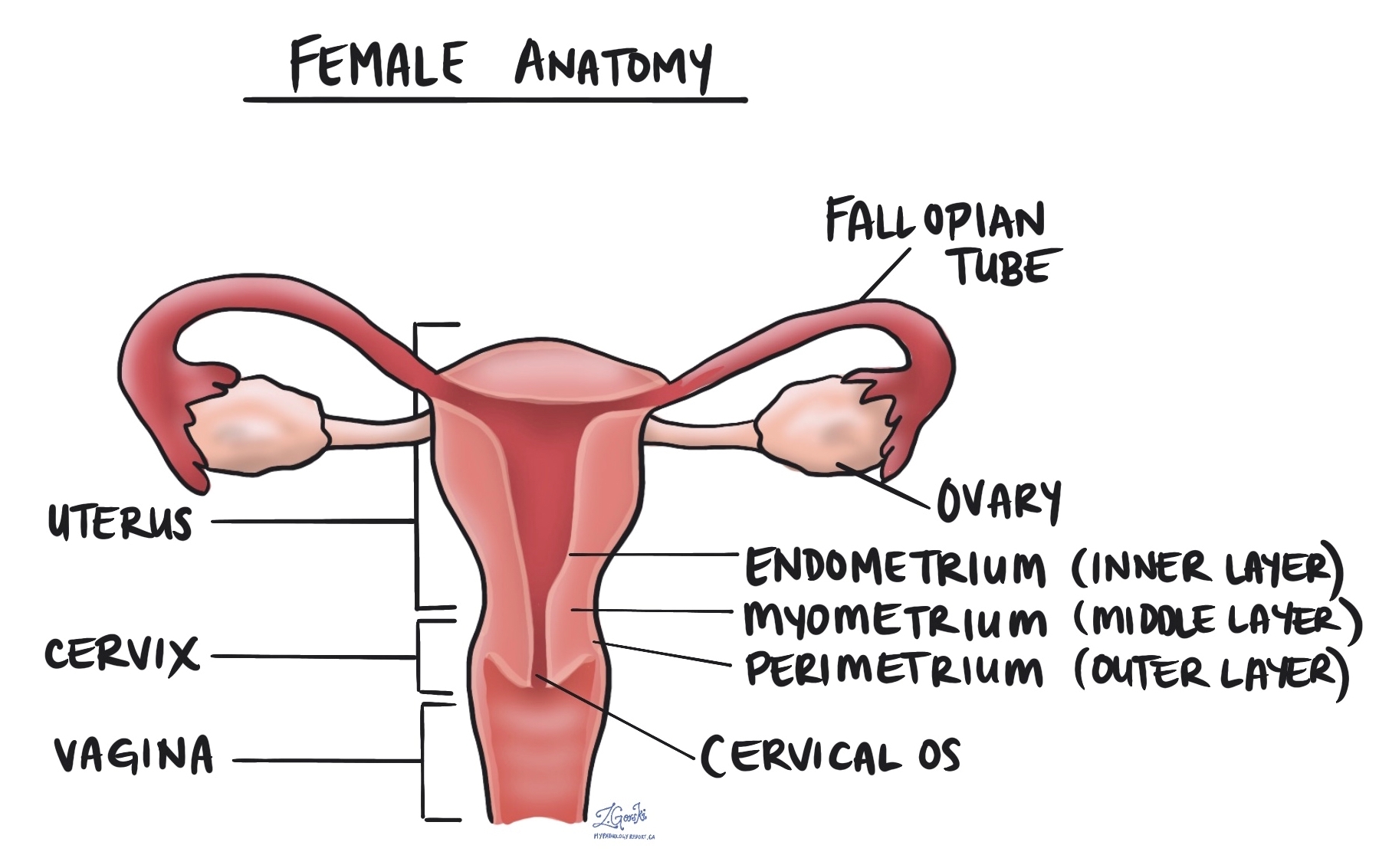
子宫平滑肌肉瘤的诊断通常是在整个子宫被称为子宫切除术的过程中切除后做出的。 可以同时切除卵巢和子宫颈。 大多数肿瘤位于称为身体或体的子宫部分。 然而,这些肿瘤也可以从宫颈壁开始。 然后将切除的子宫和任何其他器官或组织送到病理学家进行显微镜检查。
子宫平滑肌肉瘤在显微镜下是什么样子的?
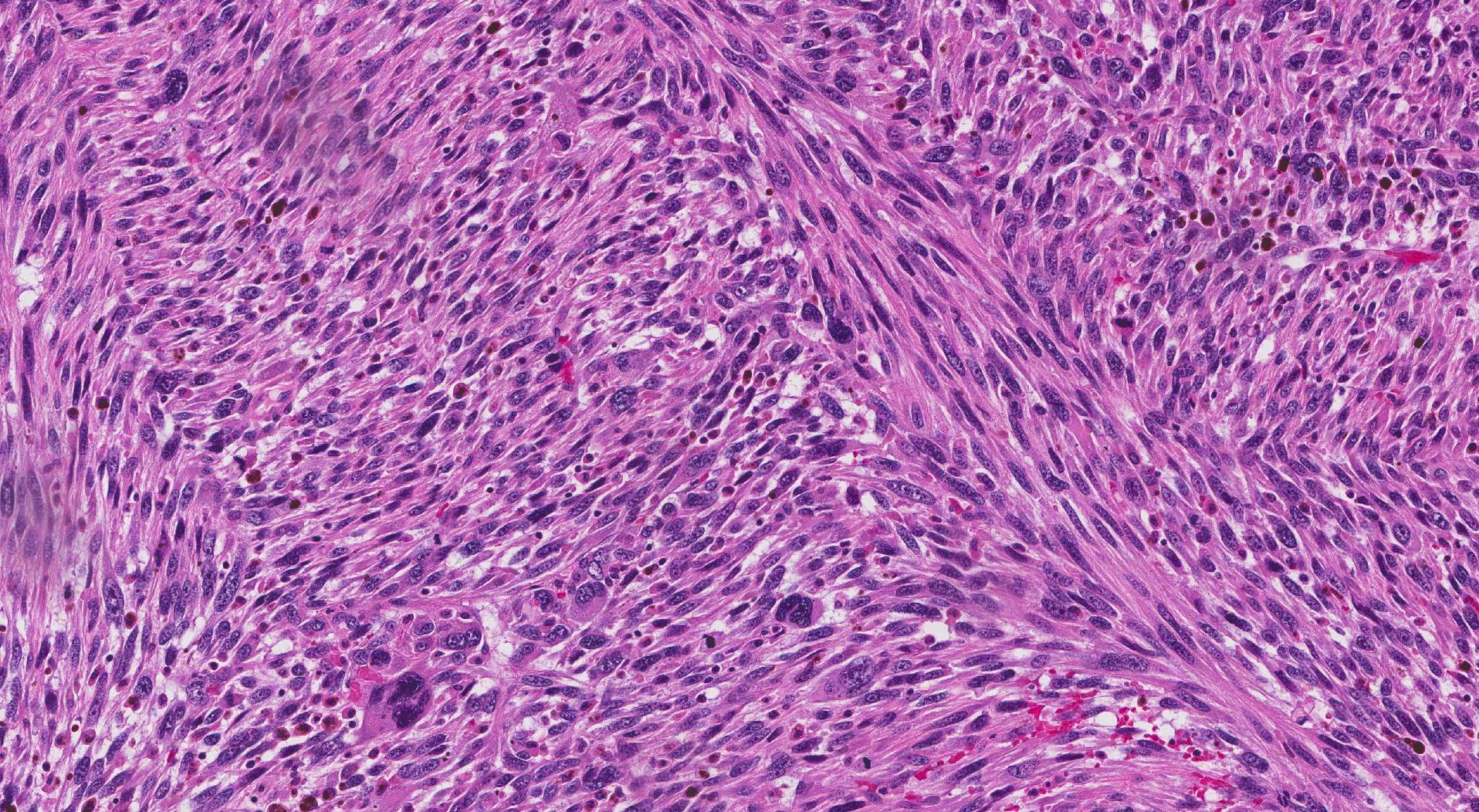
在显微镜下检查时,大多数子宫平滑肌肉瘤由细长的平滑肌细胞组成。 由于它们的形状,病理学家经常将这些细胞描述为 梭形细胞. 这些相同的平滑肌细胞也存在于一种称为 a 的非癌性肿瘤中。 平滑肌瘤. 为了区分平滑肌肉瘤和平滑肌瘤,您的病理学家将寻找以下三个组织学特征:
- 分裂肿瘤细胞 – 肿瘤细胞分裂以产生新细胞。 这个过程叫做 有丝分裂. 处于分裂过程中的细胞称为 有丝分裂象. 分裂的肿瘤细胞通常见于平滑肌肉瘤。 相反,在非癌性平滑肌瘤中应该发现很少的分裂细胞。
- 外观异常的肿瘤细胞 – 病理学家使用术语 非典型的 or 异型 描述形状、大小或颜色异常的细胞。 非典型肿瘤细胞常见于平滑肌肉瘤。
- 死亡或垂死的肿瘤细胞 – 癌症比非癌性肿瘤生长得更快。 随着它们的生长,肿瘤细胞耗尽能量并死亡。 这种细胞死亡称为 坏疽. 坏死可见于平滑肌肉瘤。 然而,在非癌性平滑肌瘤中很少看到坏死。
一些子宫平滑肌肉瘤由圆形细胞组成。 病理学家称这些细胞为上皮样细胞,因为它们看起来类似于专门的 上皮细胞 存在于多种组织的表面。 最后,一些子宫平滑肌肉瘤由少量肿瘤细胞组成,周围有松散的结缔组织,病理学家将其描述为 粘液样. 与纺锤型平滑肌肉瘤一样,病理学家在诊断上皮样或粘液样平滑肌肉瘤时会寻找有丝分裂、非典型肿瘤细胞和坏死。

可以进行哪些其他测试来确认诊断?
您的病理学家也可能会进行一项名为 免疫组化 以确认诊断。 免疫组织化学可以让您的病理学家看到肿瘤细胞内不同类型的蛋白质。 当对来自平滑肌肉瘤的组织样本进行该测试时,肿瘤细胞将是通常在平滑肌细胞中发现的阳性蛋白,例如 h-caldesmon、平滑肌肌动蛋白 (SMA) 和 结蛋白. 这些免疫组织化学标志物在 平滑肌瘤 因此需要结合组织学特征(见上文)考虑这些结果,以便做出正确的诊断。
肿瘤是否已扩散到子宫外的其他器官或组织?
其他几个器官和组织直接附着或非常靠近子宫,包括卵巢、输卵管、阴道、膀胱和直肠。 附件或附件是用于描述直接连接到子宫的输卵管、卵巢和韧带的术语。 随着肿瘤变大,它可以直接长入这些器官或组织中的任何一个。 发生这种情况时,这些其他器官或组织的一部分可能需要与子宫同时切除。 您的病理学家将仔细检查这些其他器官或组织中的肿瘤细胞,结果将在您的病理学报告中进行描述。 在其他器官或组织中发现肿瘤细胞很重要,因为它会增加病理性肿瘤阶段并与更糟的 预测.
什么是淋巴血管浸润,为什么它很重要?
淋巴血管侵入意味着癌细胞在血管或淋巴管内被发现。 血管是长而细的管子,将血液输送到全身。 淋巴管类似于小血管,只是它们携带一种称为淋巴液而不是血液的液体。 淋巴管与称为小免疫器官的连接 淋巴结 遍布全身。 淋巴血管入侵很重要,因为癌细胞可以利用血管或淋巴管扩散到身体的其他部位,例如淋巴结或肺部。

什么是边距,为什么边距很重要?
A 边 是肿瘤周围的正常组织,在手术时与肿瘤一起切除。 只有在肿瘤延伸到宫颈的情况下才会描述边缘 基质 或子宫周围的其他组织以及整个肿瘤被切除后。
您报告中描述的切缘类型和数量将取决于为切除肿瘤而进行的手术类型。 当切割组织的最边缘有肿瘤细胞时,边缘被称为阳性。 阳性切缘与治疗后肿瘤在同一部位复发的风险较高有关。 负边缘意味着在组织的任何切割边缘都没有看到肿瘤细胞。

是否检查了淋巴结并且是否有任何含有癌细胞?
淋巴结 是遍布全身的小型免疫器官。 癌细胞可以通过称为淋巴管的小血管从肿瘤扩散到淋巴结。 出于这个原因,淋巴结通常被切除并在显微镜下检查以寻找癌细胞。 癌细胞从肿瘤转移到身体其他部位(如淋巴结)的过程称为 转移.
癌细胞通常首先扩散到靠近肿瘤的淋巴结,尽管也可能涉及远离肿瘤的淋巴结。 出于这个原因,首先切除的淋巴结通常靠近肿瘤。 离肿瘤较远的淋巴结通常只有在肿大且临床高度怀疑淋巴结中可能存在癌细胞的情况下才会被切除。
如果从您的身体中取出任何淋巴结,病理学家将在显微镜下对其进行检查,检查结果将在您的报告中进行描述。 大多数报告将包括检查的淋巴结总数,在体内发现淋巴结的位置,以及含有癌细胞的数量(如果有的话)。 如果在淋巴结中发现癌细胞,最大的癌细胞群(通常称为“焦点”或“沉积”)的大小也将包括在内。
淋巴结检查很重要,原因有二。 首先,该信息用于确定病理淋巴结分期 (pN)。 其次,在淋巴结中发现癌细胞会增加将来在身体其他部位发现癌细胞的风险。 因此,您的医生将在决定是否需要额外的治疗(如化疗、放疗或免疫治疗)时使用这些信息。

如果淋巴结被描述为阳性,这意味着什么?
病理学家经常使用“阳性”一词来描述 淋巴结 含有癌细胞。 例如,含有癌细胞的淋巴结可能被称为“恶性肿瘤阳性”。
如果淋巴结被描述为阴性,这意味着什么?
病理学家经常使用“阴性”一词来描述 淋巴结 不含任何癌细胞。 例如,不含癌细胞的淋巴结可能被称为“恶性肿瘤阴性”。
什么是孤立的肿瘤细胞 (ITC)?
病理学家使用术语“分离的肿瘤细胞”来描述一组尺寸为 0.2 毫米或更小的肿瘤细胞,并且在 淋巴结. 如果在所有检查的淋巴结中仅发现孤立的肿瘤细胞,则病理淋巴结分期为 pN1mi。
什么是微转移?
“微转移”是一组大小从 0.2 毫米到 2 毫米不等的肿瘤细胞,存在于 淋巴结. 如果在所有检查的淋巴结中仅发现微转移,则病理淋巴结分期为 pN1mi。
什么是大转移?
“巨转移”是一组大小超过 2 毫米的肿瘤细胞,存在于 淋巴结. 大转移与更糟的情况有关 预后。
子宫平滑肌肉瘤的病理分期是什么?
子宫平滑肌肉瘤的病理分期基于 TNM 分期系统,这是一个国际公认的系统,最初由 美国癌症联合委员会. 该系统使用有关原发肿瘤 (T) 的信息, 淋巴结 (N) 和远处 转移性 疾病(M)来确定完整的病理阶段(pTNM)。 您的病理学家将检查提交的组织并给每个部分一个编号。 一般来说,较高的数字意味着更严重的疾病和更严重的疾病 预测.
肿瘤分期 (pT)
子宫平滑肌肉瘤的肿瘤分期取决于肿瘤的大小和子宫外肿瘤的生长情况。
- T1a – 肿瘤仅累及子宫,大小不超过 5 厘米。
- T1b – 肿瘤仅累及子宫,大小超过 5 厘米。
- T2a – 肿瘤已经扩散到子宫周围的附件结构中。
- T2b – 肿瘤已扩散到骨盆的其他器官或组织。
- T3a – 肿瘤已经扩散到腹部内的至少一个部位。
- T3b – 肿瘤已经扩散到腹部多个部位。
- T4 – 肿瘤直接长入膀胱或直肠。
节点阶段 (pN)
子宫平滑肌肉瘤的淋巴结分期基于 淋巴结 在含有肿瘤细胞的骨盆中。
- N0 – 在检查的任何淋巴结中均未发现肿瘤细胞。
- N0(i+) – 在骨盆至少一个淋巴结中发现肿瘤细胞,但肿瘤细胞区域不大于 2 毫米(仅孤立的肿瘤细胞或微转移)。
- N1 – 在骨盆的至少一个淋巴结中发现肿瘤细胞,并且肿瘤细胞区域大于 2 毫米(巨转移)。
- NX – 没有淋巴结被送去检查。
转移阶段 (pM)
子宫平滑肌肉瘤的转移阶段基于肿瘤细胞的存在 淋巴结 骨盆外或身体较远的部位(例如肺)。 只有当来自远处部位的组织进行病理检查时才能确定转移阶段。 由于这种组织很少存在,因此无法确定转移阶段并列为 MX。


