作者:Jason Wasserman MD PhD FRCPC 和 Sarah Strickland MD FRCPC
2023 年 11 月 16 日
具有頂漿分泌特徵的浸潤性乳管癌是一種罕見的乳癌。 雖然這種類型的癌症始於 上皮細胞 通常可以在裡面找到 管道 和 腺體 在乳房中,腫瘤由大的粉紅色細胞組成,類似於皮膚頂漿型汗腺中常見的細胞。 這種類型的癌症的另一個名稱是 侵襲性頂漿腺癌.

這種類型的癌症有多罕見?
具有大汗腺特徵的浸潤性導管癌是一種罕見的癌症,約佔所有乳腺癌的 1%。
具有大汗腺特徵的浸潤性導管癌有哪些症狀?
這種類型的癌症通常表現為乳房中的明顯腫塊。
是什麼導致具有大汗腺特徵的浸潤性導管癌?
大多數具有大汗腺特徵的浸潤性導管癌是散發性的,這意味著腫瘤在沒有任何已知的遺傳或環境原因的情況下發展。
如何診斷具有大汗腺特徵的浸潤性導管癌?
具有大汗腺特徵的浸潤性導管癌的診斷通常是在通過稱為 活檢. 然後將組織送到病理學家在顯微鏡下進行檢查。
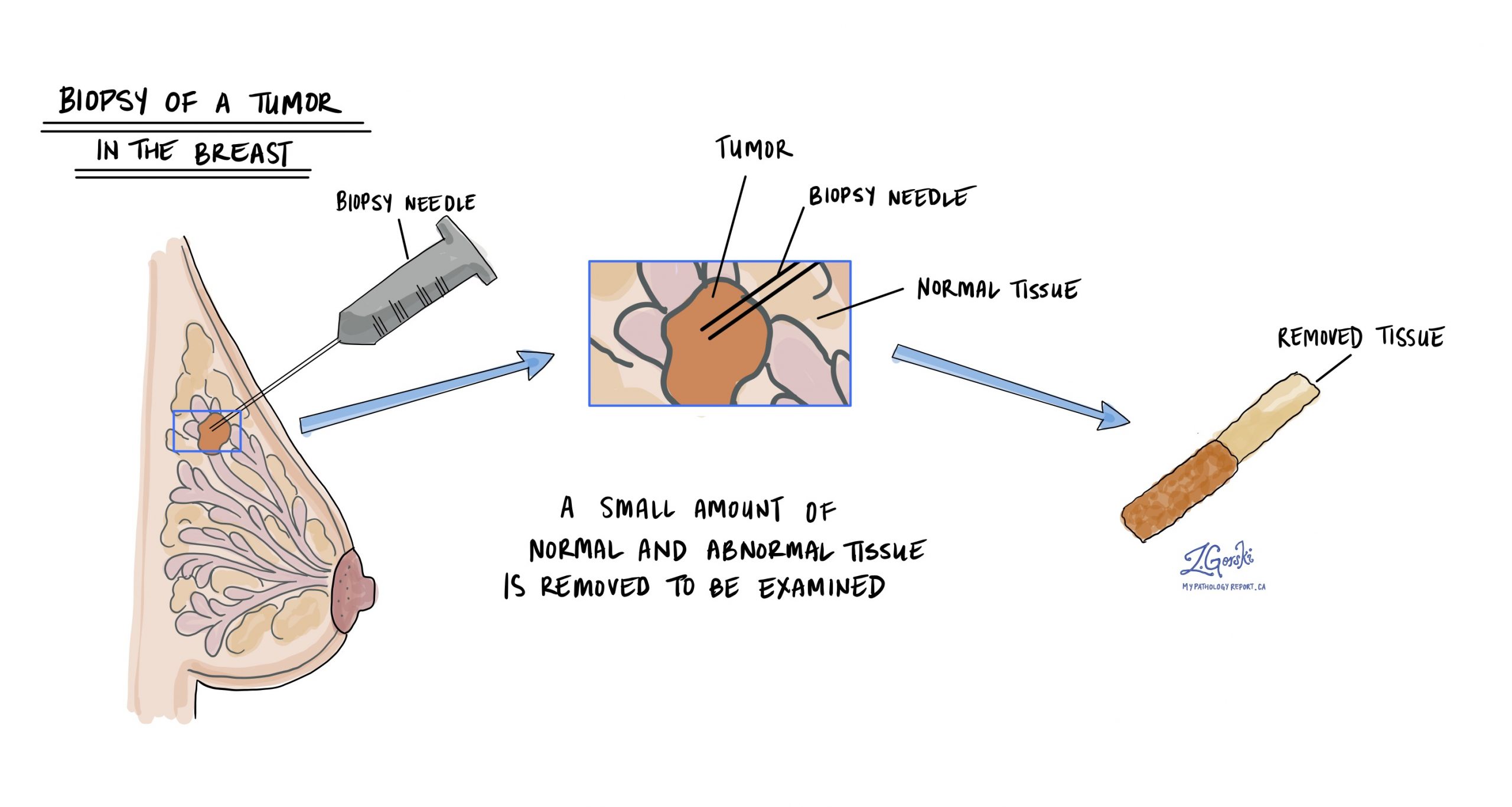
具有大汗腺特徵的浸潤性導管癌在顯微鏡下是什麼樣子的?
在顯微鏡下檢查時,具有大汗腺特徵的浸潤性導管癌由粉紅色的大細胞組成,這些細胞看起來與在一種稱為大汗腺的汗腺中發現的細胞非常相似。 細胞呈粉紅色是因為 細胞質 細胞(細胞的主體)充滿了一種蛋白質,這種蛋白質會粘附在伊紅上,伊紅是一種粉紅色的染料,存在於 蘇木精和伊紅 (H&E) 弄髒。 這 核 細胞(保存遺傳物質的細胞部分)趨於大而圓,遺傳物質的團塊稱為 核仁 經常看到。 腫瘤細胞通常會產生一種叫做雄激素受體 (AR) 的蛋白質,病理學家可以通過進行一種叫做 免疫組化.
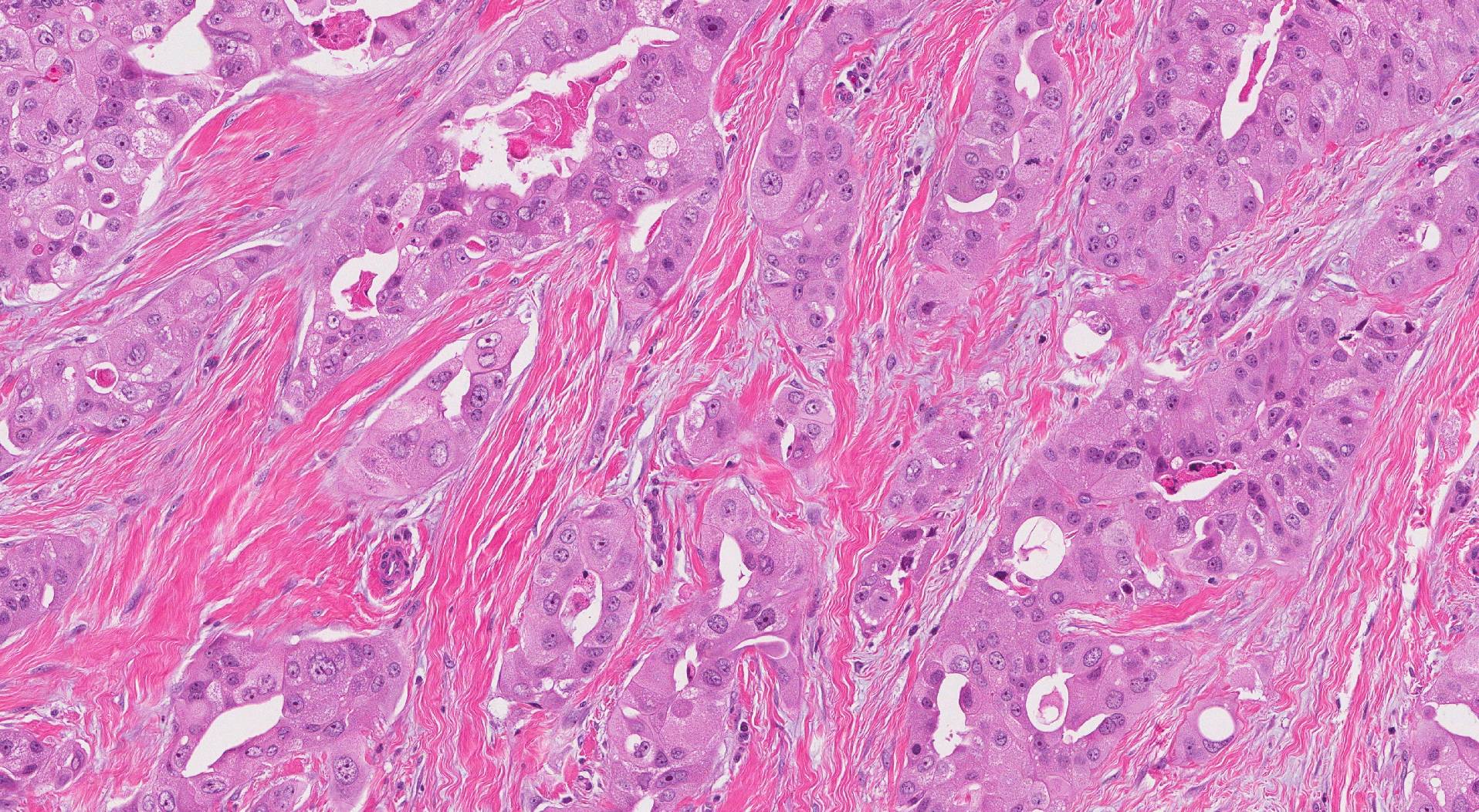
具有大汗腺特徵的浸潤性導管癌的諾丁漢組織學分級是什麼?為什麼它很重要?
諾丁漢組織學分級系統用於將具有大汗腺特徵的浸潤性導管癌分為三個級別或編號為 1、2 和 3 的級別。分級很重要,因為 2 級和 3 級腫瘤往往生長得更快並且更有可能擴散到身體的其他部位,例如 淋巴結.
病理學家如何確定具有大汗腺特徵的浸潤性導管癌的諾丁漢分級?
只有在顯微鏡下檢查腫瘤後才能確定諾丁漢分級。 在檢查腫瘤時,病理學家會尋找以下三個微觀特徵:
- 小管 – 小管是一組連接形成圓形結構的細胞。 管子看起來很相似,但並不相同 腺體 通常在乳房中發現。 根據癌細胞形成小管的百分比給出 1 到 3 分。 主要由小管組成的腫瘤得分為 1,而由極少數腺體組成的腫瘤得分為 3。
- 核多態性 - “ 核 是細胞的一部分,擁有大部分遺傳物質 (DNA)。 多形性 (或多形性)是病理學家在一個腫瘤細胞的細胞核看起來與另一個腫瘤細胞的細胞核非常不同時使用的一個詞。 核多形性給予 1 至 3 分。 當大多數癌細胞很小並且看起來非常相似時,腫瘤的評分為 1。當癌細胞非常大且外觀異常時,腫瘤的評分為 3。
- 有絲分裂率 – 細胞分裂產生新細胞。 創造新細胞的過程稱為 有絲分裂,並且正在分裂的細胞稱為 有絲分裂圖. 您的病理學家將計算特定區域(稱為高倍視野)的有絲分裂數,並使用該數字給出 1 到 3 之間的分數。有絲分裂數很少的腫瘤得分為 1,而那些許多有絲分裂圖的得分為3。
將每個類別的分數相加以確定總成績,如下所示:
- 1級 – 3、4 或 5 分。
- 2級 – 6 或 7 分。
- 3級 – 8 或 9 分。
為什麼腫瘤的大小很重要?
乳腺腫瘤的大小很重要,因為它用於確定病理腫瘤分期 (pT),並且較大的腫瘤更有可能轉移(擴散)至 淋巴結 和身體的其他部位。 腫瘤大小只有在整個腫瘤切除後才能確定。 因此,在經過檢查後,它不會包含在您的病理報告中。 活檢.
什麼是乳房預後標記物以及它們為何重要?
預後標記物是蛋白質或其他生物元素,可透過測量來幫助預測癌症等疾病隨時間的變化以及對治療的反應。 乳房中最常測試的預後標記是荷爾蒙受體雌激素受體 (ER) 和黃體素受體 (PR) 以及生長因子 HER2。
荷爾蒙受體 – ER 和 PR
ER 和 PR 是荷爾蒙受體,使細胞能夠對性荷爾蒙雌激素和黃體酮的作用做出反應。 ER 和 PR 由正常乳房細胞和某些乳癌細胞產生。 您的病理學家將進行一項名為 免疫組化 看看腫瘤中的細胞是否在製造 ER 和 PR。 該測試通常在 活檢 樣本。 然而,在某些情況下,它可能只有在整個腫瘤被切除後才能進行。
病理學家通過測量腫瘤細胞的百分比來確定 ER 和 PR 評分 核 和污漬的強度。 大多數報告給出了顯示核陽性的細胞百分比範圍,而強度被描述為弱、中等或高。
赫2
HER2 是一種由全身正常、健康的細胞製造的蛋白質。 某些類型的癌症中的腫瘤細胞會產生額外的 HER2,這使得腫瘤中的細胞比正常細胞生長得更快。
通常會進行兩種測試來測量腫瘤細胞中 HER2 的量。 第一個測試稱為 免疫組化 它可以讓你的病理學家看到細胞表面的 HER2 蛋白。 該測試的分數為 0 到 3。
HER2免疫組化評分:
- 負數(0 和 1) – 0 或 1 分意味著腫瘤細胞沒有製造額外的 HER2 蛋白。
- 模棱兩可 (2) – 2 分意味著細胞可能會產生額外的 HER2 蛋白,另一個測試稱為 熒光原位雜交 (見下文)將需要執行以確認結果。
- 陽性 (3) – 3 分意味著細胞正在製造額外的 HER2 蛋白。
用於測量 HER2 的第二個測試稱為 熒光原位雜交(FISH). 該測試通常僅在免疫組織化學測試得分為 2 分後進行。 FISH 不是在細胞外尋找 HER2,而是使用粘附在細胞核內 HER2 基因上的探針。 正常細胞在細胞核中有 2 個 HER2 基因拷貝。 HER FISH 測試的目的是識別具有更多 HER2 基因拷貝的腫瘤細胞,從而使它們能夠產生更多的 HER2 蛋白拷貝。
HER2 FISH 評分:
- 陽性(放大) – 腫瘤細胞有額外的 HER2 基因拷貝。 這些細胞最有可能製造額外的 HER2 蛋白。
- 負(未放大) – 腫瘤細胞沒有額外的 HER2 基因拷貝。 這些細胞很可能不會產生額外的 HER2 蛋白。
腫瘤擴展是什麼意思,為什麼它很重要?
具有大汗腺特徵的浸潤性導管癌從乳房內部開始,但腫瘤可能擴散到上覆皮膚或胸壁肌肉。 當在皮膚或乳房下方的肌肉中發現腫瘤細胞時,使用術語腫瘤擴展。 腫瘤擴展很重要,因為它與治療後腫瘤重新生長(局部復發)或癌細胞會傳播到遠處身體部位(如肺)的更高風險有關。 腫瘤擴展也用於確定病理腫瘤分期 (pT)。
什麼是淋巴血管浸潤,為什麼它很重要?
淋巴血管侵入意味著癌細胞在血管或淋巴管內被發現。 血管是長而細的管子,將血液輸送到全身。 淋巴管類似於小血管,只是它們攜帶一種稱為淋巴液而不是血液的液體。 淋巴管與稱為小免疫器官的連接 淋巴結 遍布全身。 淋巴血管入侵很重要,因為癌細胞可以利用血管或淋巴管擴散到身體的其他部位,例如淋巴結或肺部。

什麼是淋巴結?為什麼它們很重要?
淋巴結 是遍布全身的小型免疫器官。 癌細胞可以通過稱為淋巴管的小血管從腫瘤擴散到淋巴結。 出於這個原因,淋巴結通常被切除並在顯微鏡下檢查以尋找癌細胞。 癌細胞從腫瘤轉移到身體其他部位(如淋巴結)的過程稱為 轉移.
癌細胞通常首先擴散到靠近腫瘤的淋巴結,儘管也可能涉及遠離腫瘤的淋巴結。 出於這個原因,首先切除的淋巴結通常靠近腫瘤。 離腫瘤較遠的淋巴結通常只有在腫大且臨床高度懷疑淋巴結中可能存在癌細胞的情況下才會被切除。
如果從您的身體中取出任何淋巴結,病理學家將在顯微鏡下對其進行檢查,檢查結果將在您的報告中進行描述。 大多數報告將包括檢查的淋巴結總數,在體內發現淋巴結的位置,以及含有癌細胞的數量(如果有的話)。 如果在淋巴結中發現癌細胞,最大的癌細胞群(通常稱為“焦點”或“沉積”)的大小也將包括在內。
淋巴結檢查很重要,原因有二。 首先,該信息用於確定病理淋巴結分期 (pN)。 其次,在淋巴結中發現癌細胞會增加將來在身體其他部位發現癌細胞的風險。 因此,您的醫生將在決定是否需要額外的治療(如化療、放療或免疫治療)時使用這些信息。

如果淋巴結被描述為陽性,這意味著什麼?
病理學家經常使用“陽性”一詞來描述 淋巴結 含有癌細胞。 例如,含有癌細胞的淋巴結可能被稱為“惡性腫瘤陽性”或“轉移癌陽性”。
如果淋巴結被描述為陰性,這意味著什麼?
病理學家經常使用“陰性”一詞來描述 淋巴結 不含任何癌細胞。 例如,一個不含癌細胞的淋巴結可能被稱為“惡性腫瘤陰性”或“轉移癌陰性”。
什麼是孤立的腫瘤細胞 (ITC)?
病理學家使用術語“分離的腫瘤細胞”來描述一組尺寸為 0.2 毫米或更小的腫瘤細胞,並且在 淋巴結。 僅含有孤立腫瘤細胞 (ITC) 的淋巴結不計為病理淋巴結階段 (pN) 的「陽性」淋巴結。
什麼是微轉移?
“微轉移”是一組大小從 0.2 毫米到 2 毫米不等的腫瘤細胞,存在於 淋巴結. 如果在所有檢查的淋巴結中僅發現微轉移,則病理淋巴結分期為 pN1mi。
什麼是大轉移?
“巨轉移”是一組大小超過 2 毫米的腫瘤細胞,存在於 淋巴結. 大轉移與更糟的情況有關 預後 並且可能需要額外的治療。
什麼是前哨淋巴結?
A 前哨淋巴結 是從乳房排出液體的淋巴結鏈中的第一個淋巴結。 它通常位於腋窩(腋窩)。 如果在腋窩發現癌症,通常會首先在前哨淋巴結中發現。
什麼是非前哨腋窩淋巴結?
非前哨腋窩 淋巴結 位於之後 前哨淋巴結 在腋窩(腋窩)。 癌細胞通常在通過前哨淋巴結後擴散到這些淋巴結。
結外延伸是什麼意思?
全部 淋巴結 被稱為膠囊的薄層組織包圍。 結外擴散意味著淋巴結內的癌細胞已突破包膜並擴散到淋巴結外的組織中。 結外擴展很重要,因為它增加了手術後腫瘤在同一位置重新生長的風險。 對於某些類型的癌症,結外擴展也是考慮其他治療(例如化學療法或放射療法)的原因。
什麼是保證金?
在病理學中,邊緣是從身體上切除腫瘤時被切開的組織邊緣。 病理報告中描述的邊緣非常重要,因為它們會告訴您是整個腫瘤都被切除了,還是有些腫瘤被留下了。 保證金狀態將決定您可能需要什麼(如果有)額外處理。
大多數病理報告僅描述稱為手術的外科手術後的邊緣 切除 or 切除 已進行切除整個腫瘤的手術。 因此,在稱為“a”的程序之後,通常不會描述邊距。 活檢 進行僅切除部分腫瘤。 病理報告中描述的邊緣數量取決於切除的組織類型和腫瘤的位置。 邊緣的大小(腫瘤和切割邊緣之間的正常組織的數量)取決於要切除的腫瘤類型和腫瘤的位置。
病理學家仔細檢查邊緣以在組織的切割邊緣尋找腫瘤細胞。 如果在組織的切割邊緣看到腫瘤細胞,邊緣將被描述為陽性。 如果在組織的切割邊緣沒有看到腫瘤細胞,則邊緣將被描述為陰性。 即使所有的邊緣都是陰性的,一些病理報告也會提供離組織切割邊緣最近的腫瘤細胞的測量值。
陽性(或非常接近)的邊緣很重要,因為這意味著當通過手術切除腫瘤時,腫瘤細胞可能已留在您的體內。 出於這個原因,可能會為邊緣陽性的患者提供另一次手術以切除腫瘤的其餘部分或對邊緣陽性的身體區域進行放射治療。 提供額外治療的決定和提供的治療選擇類型將取決於多種因素,包括切除的腫瘤類型和所涉及的身體區域。 例如,可能不需要額外的治療 良性 (非癌性)腫瘤類型,但強烈建議 惡性 (癌性)腫瘤類型,例如具有大汗腺特徵的浸潤性導管癌。

治療效果是什麼意思?
如果您在切除腫瘤之前接受了治療(化療或放療),您的病理學家將檢查所有提交的組織,看看有多少腫瘤仍然存活(存活)。 淋巴結 還將檢查具有癌細胞的治療效果。 更大的治療效果(沒有或只有很少的剩餘活腫瘤細胞)與更好的無病生存和總體生存相關。
關於這篇文章
本文由醫生撰寫,旨在幫助您閱讀和理解具有乳房頂漿分泌特徵的浸潤性乳管癌的病理報告。 聯絡我們 如果您對本文或您的疾病報告有任何疑問。 讀 這篇文章 有關典型病理報告各部分的更一般性介紹。


