作者:Jason Wasserman MD PhD FRCPC 和 Trevor Flood MD FRCPC
2022 年 11 月 30 日
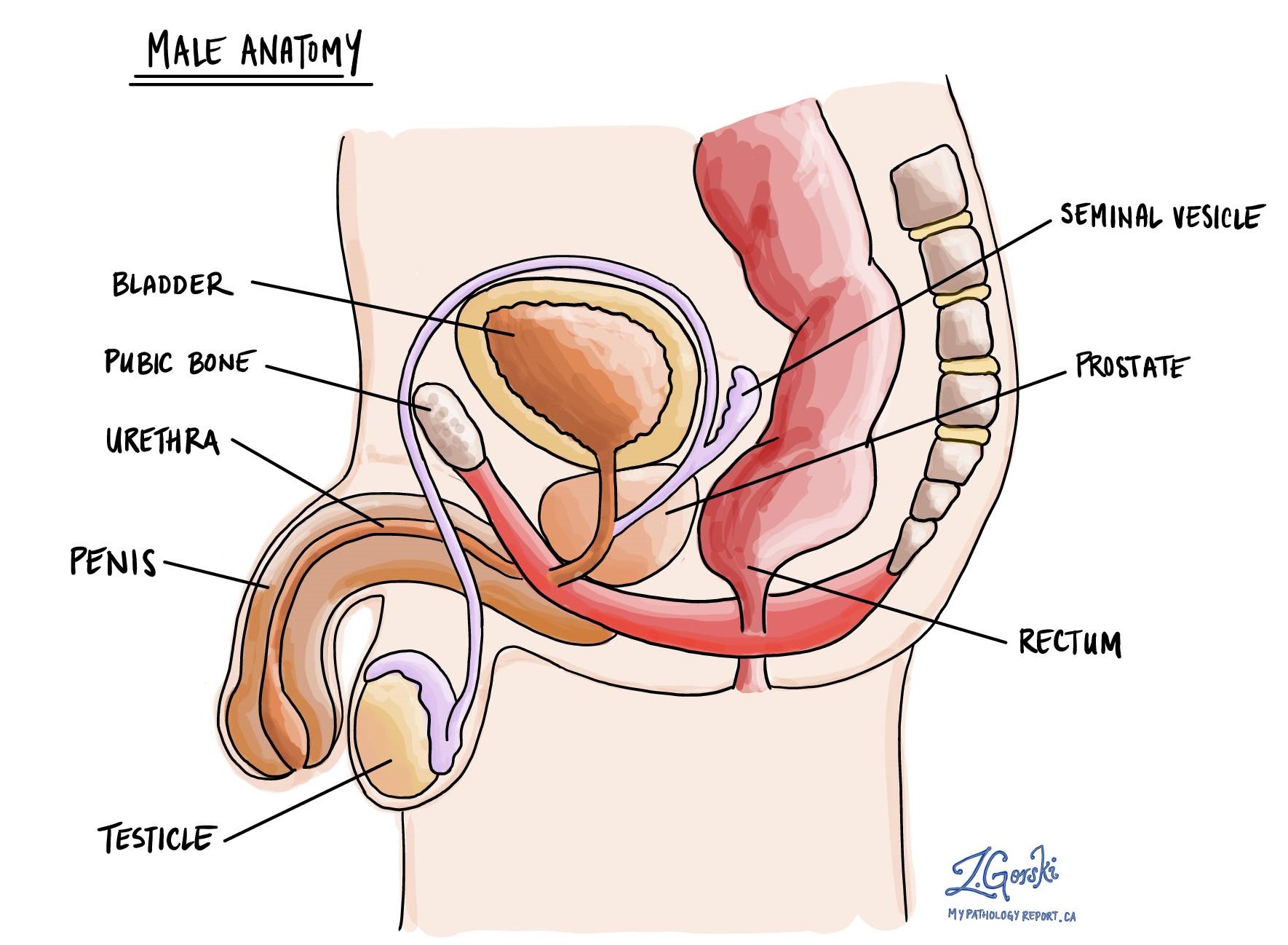
什麼是混合生殖細胞腫瘤?
混合生殖細胞腫瘤是一種由多種生殖細胞腫瘤組成的睾丸癌。 在混合生殖細胞腫瘤中可能發現的生殖細胞腫瘤類型是 精原細胞瘤, 胚胎癌, 卵黃囊瘤、畸胎瘤和絨毛膜癌。 混合性生殖細胞腫瘤通常發生在年輕人中,很少見於青春期前的兒童或 50 歲以上的成年人。
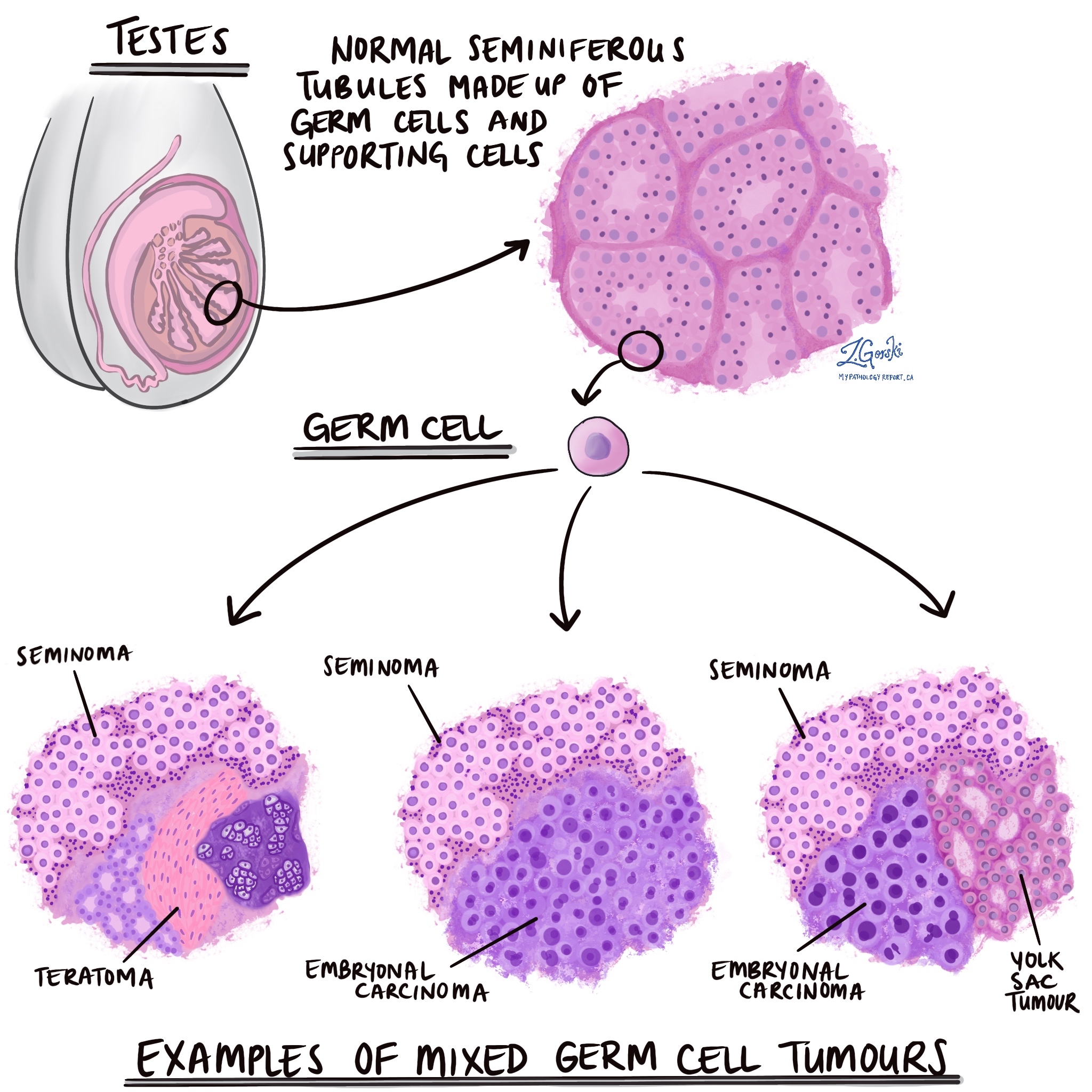
什麼是生殖細胞?
生殖細胞是通常在睾丸中發現的特化細胞。 它們被認為是“原始”細胞,因為它們能夠變成幾乎任何其他類型的細胞。 青春期後,生殖細胞分裂產生精原細胞。
如何診斷混合性生殖細胞瘤?
如果您的醫生懷疑您患有生殖細胞腫瘤,他們可能會抽血並分析由腫瘤產生並釋放到您血液中的蛋白質。 這些蛋白質被稱為腫瘤標誌物。 許多生殖細胞腫瘤會產生特定的腫瘤標誌物,這些標誌物可以在您的血液中檢測到,並有助於檢測這種癌症。 活檢 由於有將癌症擴散到身體其他部位的風險,很少進行生殖細胞腫瘤。 如果腫瘤很可能是生殖細胞腫瘤,大多數人都會接受手術切除它。 一旦切除,腫瘤將被送到病理學家在顯微鏡下進行檢查。
根據定義,所有混合性生殖細胞腫瘤均由兩種或多種類型的生殖細胞腫瘤組成,您報告中描述的特徵將取決於檢查時在組織樣本中看到的生殖細胞腫瘤的數量和類型在顯微鏡下。
大多數混合生殖細胞腫瘤包括 精原細胞瘤. 在混合性生殖細胞腫瘤中可見的其他類型的生殖細胞腫瘤有胚胎癌、卵黃囊瘤、絨毛膜癌和畸胎瘤。 您的病理報告應包括所見生殖細胞腫瘤的類型,以及每種類型在整個腫瘤中所佔的百分比。 例如,一份報告可能會指出“混合性生殖細胞腫瘤、50% 的精原細胞瘤、30% 的胚胎癌和 20% 的畸胎瘤”。
混合性生殖細胞瘤中可以發現哪些類型的生殖細胞瘤?
精原細胞瘤
精原細胞瘤 是最常見的生殖細胞腫瘤類型。 在顯微鏡下檢查時,精原細胞瘤細胞是成組排列的大細胞,稱為薄片。 腫瘤細胞的體或細胞質通常看起來清晰。 薄片被稱為纖維隔膜的結締組織薄條分開。 腫瘤細胞被包圍 淋巴細胞,這是正常的免疫細胞。
胚胎癌
胚胎癌 是一種侵襲性生殖細胞腫瘤,經常擴散到身體的其他部位。 “胚胎癌”這個名稱反映了腫瘤細胞的外觀,類似於在發育中的胚胎中通常看到的細胞。 腫瘤由大而外觀異常的腫瘤細胞組成。 病理學家將這些細胞描述為 非典型的. 腫瘤可能是單形的(細胞看起來非常相似),或者 多形 (從一個細胞到另一個細胞表現出很大的變異性)。 腫瘤細胞可以排列成大群,稱為巢狀或片狀。 它們也可以連接在一起形成指狀結構,描述為 乳頭狀,或稱為圓形組 腺體。 許多 有絲分裂圖 (分裂的腫瘤細胞)通常可見。
畸胎瘤
畸胎瘤是一種生殖細胞腫瘤,已開始轉變為更特化或發育良好的細胞類型。 多達一半的混合生殖細胞腫瘤包含畸胎瘤成分。 病理學家將畸胎瘤分為兩組:未成熟的和成熟的。 未成熟畸胎瘤由通常在發育中的胚胎中發現的細胞組成。 特別是,在未成熟的畸胎瘤中發現胚胎神經組織(例如發育中的大腦)是非常常見的。 相反,成熟的畸胎瘤由通常在成人中發現的更發達的細胞組成。
成熟的畸胎瘤通常有多種不同的組織類型,在成熟的畸胎瘤中常見來自消化道、肺、甲狀腺、骨骼和皮膚的組織。 在極少數情況下,癌症可能起源於成熟的畸胎瘤內部。 病理學家稱之為軀體 惡性腫瘤. 癌症的類型取決於腫瘤起源的組織。 例如,從甲狀腺組織開始的癌症將是一種甲狀腺癌,例如 甲狀腺乳頭狀癌. 與卵巢中出現的成熟畸胎瘤不同,睾丸中的所有畸胎瘤都被認為是癌性的,並且有可能擴散到身體的其他部位。
卵黃囊瘤
卵黃囊瘤 是幼兒中最常見的睾丸腫瘤類型,但在不到一半的成人混合生殖細胞腫瘤中發現。 卵黃囊腫瘤可以表現出廣泛的微觀特徵。 腫瘤細胞經常連接在一起形成開放空間,稱為 囊腫. 其他模式包括大而堅實的細胞群, 腺體, 和手指狀的 乳頭狀 結構。 一種僅在卵黃囊腫瘤中可見的獨特模式涉及指狀乳頭狀結構,具有大的中央血管,被清晰的空間包圍。 病理學家將這些結構描述為席勒-杜瓦爾體。
絨癌
絨毛膜癌是在混合生殖細胞腫瘤中發現的最不常見的生殖細胞腫瘤類型。 腫瘤由三種特化細胞組成:合體滋養細胞; 細胞滋養細胞; 和中間滋養層。 這些細胞通常僅在絨毛膜癌中可見,病理學家會尋找它們以進行診斷。 絨毛膜癌是一種侵襲性的生殖細胞腫瘤,通常會擴散到身體的其他部位。
可以進行哪些其他測試來確認診斷?
您的病理學家可能會進行一項名為 免疫組化 以確認診斷並確定組織樣本中生殖細胞腫瘤的具體類型。 該測試的結果將取決於樣本中觀察到的生殖細胞腫瘤的類型,因為每種類型都會產生可以在腫瘤細胞內部觀察到的特殊蛋白質。
- 3月4日/XNUMX日:精原細胞瘤和胚胎癌對 OCT3/4 呈陽性。
- SALL4:精原細胞瘤、胚胎癌和卵黃囊腫瘤 SALL4 陽性。
- CD30: 胚胎癌 CD30 呈陽性。
- 磷脂酰肌醇蛋白聚醣-3: 卵黃囊腫瘤對 glypican-3 呈陽性。
- 甲胎蛋白 (AFP): 卵黃囊腫瘤 AFP 呈陽性。
- 人絨毛膜促性腺激素 (hCG): 絨毛膜癌的 hCG 呈陽性。
- 胎盤樣鹼性磷酸酶 (PLAP): 精原細胞瘤和絨毛膜癌對 PLAP 呈陽性。
原位生殖細胞瘤是什麼意思?
所有混合性生殖細胞腫瘤都起源於睾丸中非常小的通道,稱為曲細精管。 當腫瘤細胞仍在曲細精管內時,這種疾病稱為原位生殖細胞瘤 (GCNIS)。 隨著時間的推移,GCNIS 可以變成任何類型的生殖細胞腫瘤。 當腫瘤細胞脫離小管並進入周圍組織時,這種疾病就被稱為生殖細胞腫瘤。 腫瘤細胞突破腎小管進入周圍組織的過程稱為 侵略. 病理學家在生殖細胞腫瘤周圍的組織中看到 GCNIS 是很常見的。 如果您的病理學家看到 GCNIS,它將包含在您的報告中。
如何測量腫瘤以及為什麼腫瘤大小很重要?
這些腫瘤在三個維度上進行測量,但報告中通常只包含最大的維度。 例如,如果腫瘤尺寸為 5.0 cm x 3.2 cm x 1.1 cm,報告可能會將腫瘤尺寸描述為最大尺寸為 5.0 cm。 較大的腫瘤更有可能長入周圍結構,因此與更嚴重的疾病相關 預後.
腫瘤擴展是什麼意思,為什麼它很重要?
所有混合性生殖細胞腫瘤都起源於曲細精管,但它們可能會長入周圍組織,例如陰道膜、肺門軟組織、精索或陰囊。 這個過程稱為腫瘤擴展。 腫瘤擴散到周圍組織很重要,因為它與較差的預後相關。 腫瘤擴展也用於確定病理腫瘤分期 (pT)。
什麼是淋巴血管侵犯?
淋巴血管侵入意味著癌細胞在血管或淋巴管內被發現。 血管是長而細的管子,將血液輸送到全身。 淋巴管類似於小血管,只是它們攜帶一種稱為淋巴液而不是血液的液體。 淋巴管與稱為小免疫器官的連接 淋巴結 遍布全身。 淋巴血管浸潤很重要,因為癌細胞可以利用血管或淋巴管擴散到身體的其他部位,例如淋巴結或肺部,並且因為它用於確定病理腫瘤分期 (pT)。

保證金
A 邊 是外科醫生為了從您的身體中移除腫瘤而必須切割的任何組織。 對於大多數睾丸標本,最重要的邊緣是精索。 在檢查混合性生殖細胞腫瘤時,當組織切緣處沒有癌細胞時,邊緣被認為是“陰性”的。 當癌細胞和被切割的組織邊緣之間沒有距離時,邊緣被認為是“陽性”。 陽性切緣與腫瘤在治療後在同一部位複發(復發)的風險較高有關。

是否檢查了淋巴結並且是否有任何含有癌細胞?
淋巴結 是遍布全身的小型免疫器官。 癌細胞可以通過稱為淋巴管的小血管從腫瘤擴散到淋巴結。 出於這個原因,淋巴結通常被切除並在顯微鏡下檢查以尋找癌細胞。 癌細胞從腫瘤轉移到身體其他部位(如淋巴結)的過程稱為 轉移.
癌細胞通常首先擴散到靠近腫瘤的淋巴結,儘管也可能涉及遠離腫瘤的淋巴結。 出於這個原因,首先切除的淋巴結通常靠近腫瘤。 離腫瘤較遠的淋巴結通常只有在腫大且臨床高度懷疑淋巴結中可能存在癌細胞的情況下才會被切除。
如果從您的身體中取出任何淋巴結,病理學家將在顯微鏡下對其進行檢查,檢查結果將在您的報告中進行描述。 大多數報告將包括檢查的淋巴結總數,在體內發現淋巴結的位置,以及含有癌細胞的數量(如果有的話)。 如果在淋巴結中發現癌細胞,最大的癌細胞群(通常稱為“焦點”或“沉積”)的大小也將包括在內。
淋巴結檢查很重要,原因有二。 首先,該信息用於確定病理淋巴結分期 (pN)。 其次,在淋巴結中發現癌細胞會增加將來在身體其他部位發現癌細胞的風險。 因此,您的醫生將在決定是否需要額外的治療(如化療、放療或免疫治療)時使用這些信息。

如果淋巴結被描述為陽性,這意味著什麼?
病理學家經常使用“陽性”一詞來描述 淋巴結 含有癌細胞。 例如,含有癌細胞的淋巴結可能被稱為“惡性腫瘤陽性”或“轉移癌陽性”。
如果淋巴結被描述為陰性,這意味著什麼?
病理學家經常使用“陰性”一詞來描述 淋巴結 不含任何癌細胞。 例如,一個不含癌細胞的淋巴結可能被稱為“惡性腫瘤陰性”或“轉移癌陰性”。
什麼是腫瘤沉積物?
一組癌細胞內 淋巴結 被稱為 腫瘤沉積物. 如果發現腫瘤沉積物,您的病理學家將測量沉積物,發現的最大腫瘤沉積物可能會在您的報告中描述。
結外延伸 (ENE) 是什麼意思?
全部 淋巴結 被稱為膠囊的薄層組織包圍。 已經擴散到淋巴結的癌細胞可以突破包膜並進入淋巴結周圍的組織。 這稱為結外延伸 (ENE)。 結外擴展很重要,因為它用於確定病理性淋巴結分期 (pN)。
病理分期 (pTNM)
混合性生殖細胞腫瘤的病理分期基於 TNM 分期系統,這是一個國際公認的系統,最初由美國癌症聯合委員會創建。 該系統使用有關原發腫瘤 (T) 的信息, 淋巴結 (N) 和遙遠的 轉移性 疾病(M)來確定完整的病理階段(pTNM)。 您的病理學家將檢查組織並給每個部分一個編號。 一般來說,更高的數字意味著更嚴重的疾病和更差的預後。
混合生殖細胞腫瘤的腫瘤分期 (pT)
混合生殖細胞腫瘤根據腫瘤的位置、腫瘤延伸到周圍組織的程度以及是否存在 淋巴血管侵犯。
- 是: 腫瘤細胞僅見於曲細精管內。 未見浸潤性腫瘤。 這與原位瘤形成的生殖細胞相同。
- T1: 腫瘤僅見於睾丸。 它不會延伸到任何周圍的組織中。
- T2: 腫瘤只見於睾丸, 和 可見淋巴血管侵犯,或腫瘤延伸至肺門軟組織、附睾或白膜。
- T3: 腫瘤延伸至精索。
- T4: 腫瘤延伸到陰囊。
混合生殖細胞腫瘤的淋巴結分期 (pN)
混合生殖細胞腫瘤的淋巴結分期為 0 到 3 淋巴結 有腫瘤細胞,有癌細胞的最大淋巴結的大小,以及是否存在 結外延伸.
- Nx: 無淋巴結送病理檢查。
- N0: 在檢查的任何淋巴結中均未發現癌細胞。
- N1: 癌細胞在不超過2個淋巴結內可見,並且沒有一個淋巴結大於XNUMX厘米。
- N2: 癌細胞在五個以上的淋巴結中可見,但沒有一個淋巴結超過 5 cm,或未見結外擴散。
- N3: 在超過 5 厘米的淋巴結中可以看到癌細胞。
轉移階段 (pM)
混合生殖細胞腫瘤的轉移階段為 0 或 1,這取決於身體遠處部位(例如骨骼)是否存在腫瘤細胞。 只有當來自遠處部位的組織被提交進行病理學檢查時,才能確定轉移階段。 由於這種組織很少存在,因此無法確定轉移階段並列為 MX。
如果我的報告描述疤痕或消退的生殖細胞腫瘤,這意味著什麼?
一些混合性生殖細胞腫瘤在腫瘤切除前體積縮小甚至完全消失。 這個過程稱為回歸。 如果消退過程完成,您的病理學家可能只會在顯微鏡下檢查您的組織時看到腫瘤曾經所在的疤痕。 在這種情況下,您的病理學家將無法提供更多關於消退前存在的生殖細胞腫瘤類型的詳細信息。 在另一種情況下,您的病理學家可能只會在原位看到一種稱為生殖細胞瘤的早期癌症。 疤痕內原位生殖細胞瘤的發現表明,生殖細胞腫瘤以前存在,但現在已經消退。



