af Jason Wasserman MD PhD FRCPC
November 16, 2023
Invasivt lobulært karcinom er en type brystkræft. Invasivt lobulært karcinom starter almindeligvis fra en ikke-cancerøs vækst af unormale brystceller kaldet lobulært karcinom in situ (LCIS). LCIS kan være til stede i måneder eller år, før det bliver til invasivt lobulært karcinom. Derudover har patienter med en tidligere diagnose af LCIS en højere risiko for at udvikle invasivt lobulært karcinom.
Hvordan stilles denne diagnose?
Diagnosen invasivt lobulært karcinom stilles normalt efter at en lille prøve af tumoren er fjernet i en procedure kaldet en biopsi. Vævet sendes derefter til en patolog til undersøgelse under et mikroskop.
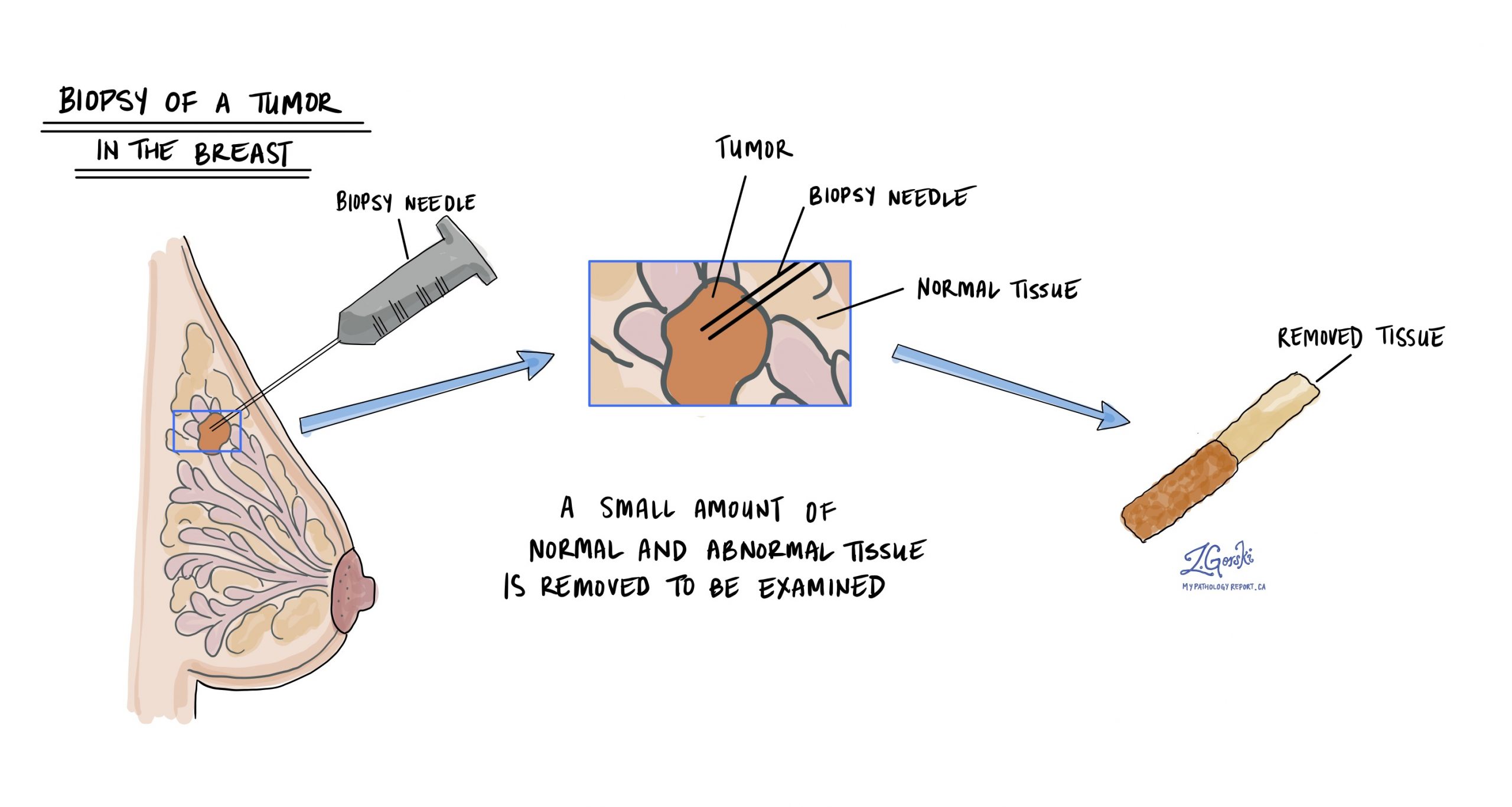
Hvad betyder det, hvis tumoren beskrives som klassisk type eller pleomorf type?
Patologer opdeler invasivt lobulært karcinom i to typer - klassisk type og pleomorf type - baseret på hvordan kræftcellerne ser ud, når de undersøges under et mikroskop. Tumortypen er vigtig, fordi invasiv lobulær carcinom af pleomorf type er mere tilbøjelig til at gøre det metastaserer (sprede) til lymfeknuder og andre dele af kroppen.
- Klassisk type – Dette er den mest almindelige type invasivt lobulært karcinom. Kræftcellerne er små, og de rejser gennem vævet som enkeltceller (de er ikke knyttet til de andre kræftceller).
- Pleomorf type – Kræftcellerne i den pleomorfe type er større og mere unormalt udseende end cellerne i den klassiske type. Det kerne af cellen (den del af cellen, der rummer det meste af det genetiske materiale) er også hyperkromatisk (mørkere) og større end kernen i den klassiske type.
Hvad er Nottingham histologisk karakter for invasivt lobulært karcinom, og hvorfor er det vigtigt?
Patologer bruger et system kaldet Nottingham-graderingssystemet til at opdele invasivt lobulært karcinom i tre niveauer eller grader – 1, 2 og 3. Graden er vigtig, fordi grad 2 og grad 3 tumorer har tendens til at vokse hurtigere og er mere tilbøjelige til at sprede sig til andre dele af kroppen som f.eks lymfeknuder.
Hvordan bestemmer patologer Nottingham-graden for invasivt lobulært karcinom?
Karakteren kan først bestemmes, efter at tumoren er undersøgt i mikroskop. Når man undersøger tumoren, kigger patologer efter følgende tre mikroskopiske træk:
- tubulus – En tubuli er en gruppe celler forbundet til at danne en rund, ringlignende struktur. Tubuli ligner hinanden, men er ikke det samme som agern som normalt findes i brystet. En score på 1 til 3 gives baseret på procentdelen af kræftceller, der danner tubuli. Tumorer, der hovedsageligt består af tubuli, gives en score på 1, mens tumorer, der består af meget få kirtler, får en score på 3. Cellerne i invasiv lobulær carcinom danner ikke kirtler og får altid en score på 3 for denne funktion.
- Nuklear pleomorfisme - Den kerne er en del af cellen, der rummer det meste af cellens genetiske materiale (DNA). Pleomorfisme (eller pleomorf) er et ord, patologer bruger, når kernen i en tumorcelle ser meget anderledes ud end kernen i en anden tumorcelle. En score på 1 til 3 gives for nuklear pleomorfisme. Når de fleste kræftceller er små og ligner hinanden meget, får tumoren en score på 1. Når kræftcellerne er meget store og ser unormalt ud, får tumoren en score på 3.
- Mitotisk hastighed – Celler deler sig for at skabe nye celler. Processen med at skabe en ny celle kaldes mitose, og en celle der deler sig kaldes a mitotisk figur. Din patolog vil tælle antallet af mitotiske figurer i et specifikt område (kaldet et felt med høj effekt) og vil bruge dette tal til at give en score mellem 1 og 3. Tumorer med meget få mitotiske figurer får en score på 1, mens de med mange mitotiske figurer får en score på 3.
Scoren fra hver kategori tilføjes for at bestemme den samlede karakter som følger:
- Grade 1 (dårlig karakter) – Score på 3, 4 eller 5.
- 2. klasse (høj karakter) – Score på 6 eller 7.
- 3. klasse (høj karakter) – Score på 8 eller 9.
Hvorfor er størrelsen af tumoren vigtig?
Størrelsen af en brysttumor er vigtig, fordi den bruges til at bestemme det patologiske tumorstadium (pT), og fordi større tumorer er mere tilbøjelige til at metastasere (sprede sig) til lymfeknuder og andre dele af kroppen. Tumorstørrelsen kan først bestemmes, efter at hele tumoren er blevet fjernet. Af denne grund vil det ikke indgå i din patologirapport efter en biopsi.
Hvad er brystprognostiske markører, og hvorfor er de vigtige?
Prognostiske markører er proteiner eller andre biologiske elementer, der kan måles for at hjælpe med at forudsige, hvordan en sygdom som kræft vil opføre sig over tid, og hvordan den vil reagere på behandlingen. De mest testede prognostiske markører i brystet er hormonreceptorerne østrogenreceptor (ER) , progesteron receptor (PR) og vækstfaktoren HER2.
Hormonreceptorer – ER og PR
ER og PR er hormonreceptorer, der tillader celler at reagere på virkningerne af kønshormonerne østrogen og progesteron. ER og PR er lavet af normale brystceller og af nogle brystkræftformer. Kræfter, der gør ER og PR, beskrives som 'hormonfølsomme', fordi de er afhængige af disse hormoner for at vokse.
Patologer udfører ofte en test kaldet immunhistokemi for at se, om cellerne i tumoren i invasivt lobulært karcinom laver ER og PR. Denne test udføres ofte på biopsi prøve. Men i nogle situationer kan det kun udføres, efter at hele tumoren er fjernet.
Patologer bestemmer ER- og PR-scoren ved at måle procentdelen af tumorceller, der har protein i en del af cellen kaldet kerne og plettens intensitet. De fleste rapporter giver et interval for procentdelen af celler, der viser nuklear positivitet, mens intensiteten beskrives som svag, moderat eller høj.
HER2
HER2 er et protein, der er lavet af normale, sunde celler i hele kroppen. Tumorcellerne i nogle kræfttyper laver ekstra HER2, og det gør det muligt for cellerne i tumoren at vokse hurtigere end normale celler.
To tests udføres almindeligvis for at måle mængden af HER2 i invasivt lobulært karcinom. Den første test kaldes immunhistokemi og det giver din patolog mulighed for at se HER2-proteinet på cellens overflade. Denne test gives en score på 0 til 3.
HER2 immunhistokemi score:
- Negativ (0 og 1) – En score på 0 eller 1 betyder, at tumorcellerne ikke laver ekstra HER2-protein.
- Tvetydig (2) – En score på 2 betyder, at cellerne muligvis laver ekstra HER2-protein og en anden test kaldes fluorescens in situ hybridisering (se nedenfor) skal udføres for at bekræfte resultaterne.
- Positiv (3) – En score på 3 betyder, at cellerne laver ekstra HER2-protein.
Den anden test, der bruges til at måle HER2, kaldes fluorescens in situ hybridisering (FISH). Denne test udføres normalt kun efter en score på 2 på immunhistokemi-testen. I stedet for at lede efter HER2 på ydersiden af cellen, bruger FISH en sonde, der klæber til HER2-genet inde i cellens kerne. Normale celler har 2 kopier af HER2-genet i cellekernen. Formålet med HER FISH-testen er at identificere tumorceller, der har flere kopier af HER2-genet, hvilket giver dem mulighed for at lave flere kopier af HER2-proteinet.
HER2 FISH score:
- Positiv (forstærket) – Tumorcellerne har ekstra kopier af HER2-genet. Disse celler laver højst sandsynligt ekstra HER2-protein.
- Negativ (ikke forstærket) – Tumorcellerne har ikke ekstra kopier af HER2-genet. Disse celler laver højst sandsynligt ikke ekstra HER2-protein.
Hvad er lobulært karcinom in situ, og hvordan er det relateret til invasivt lobulært karcinom?
Lobulært karcinom in situ (LCIS) er en ikke-invasiv tumor, der opstår før udviklingen af invasivt lobulært karcinom. Fordi LCIS fører til invasivt lobulært karcinom, er det almindeligt, at patologer finder LCIS og invasivt lobulært karcinom i det samme væv.
Hvad betyder tumorforlængelse, og hvorfor er det vigtigt?
Invasivt lobulært karcinom starter inde i brystet, men tumoren kan sprede sig ind i den overliggende hud eller musklerne i brystvæggen. Udtrykket tumorforlængelse bruges, når tumorceller findes i enten huden eller musklerne under brystet. Tumorforlængelse er vigtig, fordi det er forbundet med en højere risiko for, at tumoren vil vokse tilbage efter behandling (lokalt tilbagefald), eller at kræftceller vil rejse til et fjerntliggende kropssted, såsom lungen. Tumorforlængelse bruges også til at bestemme det patologiske tumorstadium (pT).
Hvad er lymfvaskulær invasion, og hvorfor er det vigtigt?
Lymfovaskulær invasion betyder, at kræftceller blev set inde i et blodkar eller lymfekar. Blodkar er lange tynde rør, der fører blod rundt i kroppen. Lymfekar ligner små blodkar, bortset fra at de bærer en væske kaldet lymfe i stedet for blod. Lymfekarrene forbindes med små immunorganer kaldet lymfeknuder som findes i hele kroppen. Lymfovaskulær invasion er vigtig, fordi kræftceller kan bruge blodkar eller lymfekar til at sprede sig til andre dele af kroppen, såsom lymfeknuder eller lungerne.

Hvad er lymfeknuder, og hvorfor er de vigtige?
Lymfeknuder er små immunorganer, der findes i hele kroppen. Kræftceller kan spredes fra en tumor til lymfeknuder gennem små kar kaldet lymfatiske kredsløb. Af denne grund fjernes lymfeknuder almindeligvis og undersøges under et mikroskop for at lede efter kræftceller. Bevægelsen af kræftceller fra tumoren til en anden del af kroppen, såsom en lymfeknude, kaldes en metastaser.
Kræftceller spredes typisk først til lymfeknuder tæt på tumoren, selvom lymfeknuder langt væk fra tumoren også kan være involveret. Af denne grund er de første lymfeknuder, der fjernes, normalt tæt på tumoren. Lymfeknuder længere væk fra tumoren fjernes typisk kun, hvis de er forstørrede, og der er høj klinisk mistanke om, at der kan være kræftceller i lymfeknuden.
Hvis der er fjernet lymfeknuder fra din krop, vil de blive undersøgt under mikroskop af en patolog, og resultaterne af denne undersøgelse vil blive beskrevet i din rapport. De fleste rapporter vil omfatte det samlede antal undersøgte lymfeknuder, hvor i kroppen lymfeknuderne blev fundet, og antallet (hvis nogen), der indeholder kræftceller. Hvis kræftceller blev set i en lymfeknude, vil størrelsen af den største gruppe af kræftceller (ofte beskrevet som "fokus" eller "aflejring") også indgå.
Undersøgelsen af lymfeknuder er vigtig af to grunde. For det første bruges denne information til at bestemme det patologiske nodalstadium (pN). For det andet øger det at finde kræftceller i en lymfeknude risikoen for, at kræftceller vil blive fundet i andre dele af kroppen i fremtiden. Som følge heraf vil din læge bruge disse oplysninger, når den beslutter, om yderligere behandling såsom kemoterapi, strålebehandling eller immunterapi er påkrævet.

Hvad betyder det, hvis en lymfeknude beskrives som positiv?
Patologer bruger ofte udtrykket "positiv" til at beskrive en lymfeknude der indeholder kræftceller. For eksempel kan en lymfeknude, der indeholder kræftceller, kaldes "positiv for malignitet" eller "positiv for metastatisk carcinom".
Hvad betyder det, hvis en lymfeknude beskrives som negativ?
Patologer bruger ofte udtrykket "negativ" til at beskrive en lymfeknude der ikke indeholder kræftceller. For eksempel kan en lymfeknude, der ikke indeholder kræftceller, kaldes "negativ for malignitet" eller "negativ for metastatisk carcinom".
Hvad er isolerede tumorceller (ITC'er)?
Patologer bruger udtrykket 'isolerede tumorceller' til at beskrive en gruppe af tumorceller, der måler 0.2 mm eller mindre og findes i en lymfeknude. Lymfeknuder med kun isolerede tumorceller (ITC'er) tælles ikke som værende 'positive' med henblik på det patologiske nodalstadium (pN).
Hvad er en mikrometastase?
En 'mikrometastase' er en gruppe af tumorceller, der måler fra 0.2 mm til 2 mm og findes i en lymfeknude. Hvis der kun findes mikrometastaser i alle de undersøgte lymfeknuder, er det patologiske nodalstadium pN1mi.
Hvad er en makrometastase?
En 'makrometastase' er en gruppe af tumorceller, der måler mere end 2 mm og findes i en lymfeknude. Makrometastaser er forbundet med en værre prognose og kan kræve yderligere behandling.
Hvad er en sentinel lymfeknude?
A sentinel lymfeknude er den første lymfeknude i kæden af lymfeknuder, der dræner væske fra brystet. Det findes normalt i aksillen (armhulen). Hvis der findes kræft i aksillen, vil den sædvanligvis først blive fundet i sentinel node.
Hvad er en non-sentinel aksillær lymfeknude?
En ikke-sentinel aksillær lymfeknude er placeret efter sentinel lymfeknude i aksillen (armhulen). Kræftceller spredes sædvanligvis til disse lymfeknuder efter at have passeret gennem sentinel-lymfeknuden.
Hvad betyder ekstranodal forlængelse?
Alle lymfeknuder er omgivet af et tyndt lag væv kaldet en kapsel. Ekstranodal forlængelse betyder, at kræftceller i lymfeknuden er brudt gennem kapslen og har spredt sig ind i vævet uden for lymfeknuden. Ekstranodal forlængelse er vigtig, fordi det øger risikoen for, at tumoren vokser tilbage på samme sted efter operationen. For nogle typer kræft er ekstranodal forlængelse også en grund til at overveje yderligere behandling såsom kemoterapi eller strålebehandling.
Hvad er en margin, og hvorfor er marginer vigtige?
I patologi er en margin kanten af et væv, der skæres, når en tumor fjernes fra kroppen. Marginerne beskrevet i en patologirapport er meget vigtige, fordi de fortæller dig, om hele tumoren blev fjernet, eller om noget af tumoren blev efterladt. Marginstatus vil afgøre, hvilken (hvis nogen) yderligere behandling, du kan kræve.
De fleste patologirapporter beskriver kun marginer efter en kirurgisk procedure kaldet en excision or resektion er blevet udført for at fjerne hele tumoren. Af denne grund beskrives marginer normalt ikke efter en procedure kaldet a biopsi udføres kun for at fjerne en del af tumoren. Antallet af marginer beskrevet i en patologirapport afhænger af de fjernede vævstyper og tumorens placering. Størrelsen af marginen (mængden af normalt væv mellem tumoren og den afskårne kant) afhænger af typen af tumor, der fjernes, og tumorens placering.
Patologer undersøger omhyggeligt marginerne for at lede efter tumorceller ved vævets afskårne kant. Hvis der ses tumorceller ved den afskårne kant af vævet, vil marginen blive beskrevet som positiv. Hvis der ikke ses tumorceller ved den afskårne kant af vævet, vil en margin blive beskrevet som negativ. Selvom alle marginer er negative, vil nogle patologirapporter også give en måling af de nærmeste tumorceller til vævets afskårne kant.
En positiv (eller meget tæt) margin er vigtig, fordi det betyder, at tumorceller kan være blevet efterladt i din krop, da tumoren blev fjernet kirurgisk. Af denne grund kan patienter, der har en positiv margin, blive tilbudt en anden operation for at fjerne resten af tumoren eller strålebehandling til det område af kroppen med den positive margin. Beslutningen om at tilbyde yderligere behandling og typen af tilbudte behandlingsmuligheder vil afhænge af en række faktorer, herunder typen af fjernet tumor og det involverede område af kroppen. For eksempel er yderligere behandling muligvis ikke nødvendig for en godartet (ikke-kræft) type tumor, men kan kraftigt anbefales til en ondartet (kræft) type tumor.

Hvad betyder behandlingseffekt?
Hvis du modtog behandling (enten kemoterapi eller strålebehandling), før tumoren blev fjernet, vil din patolog undersøge alt det indsendte væv for at se, hvor meget af tumoren der stadig er i live (levedygtig). Lymfeknuder med kræftceller vil også blive undersøgt for behandlingseffekter. En større behandlingseffekt (ingen eller meget få tilbageværende levedygtige tumorceller) er forbundet med bedre sygdomsfri og samlet overlevelse.
Om denne artikel
Denne artikel er skrevet af læger for at hjælpe dig med at læse og forstå din patologirapport. Kontakt os hvis du har spørgsmål til denne artikel eller din patologirapport. Læs denne artikel for en mere generel introduktion til delene af en typisk patologirapport.


