von Emily Goebel, MD FRCPC
14. März 2023
Was ist ein endozervikales Adenokarzinom?
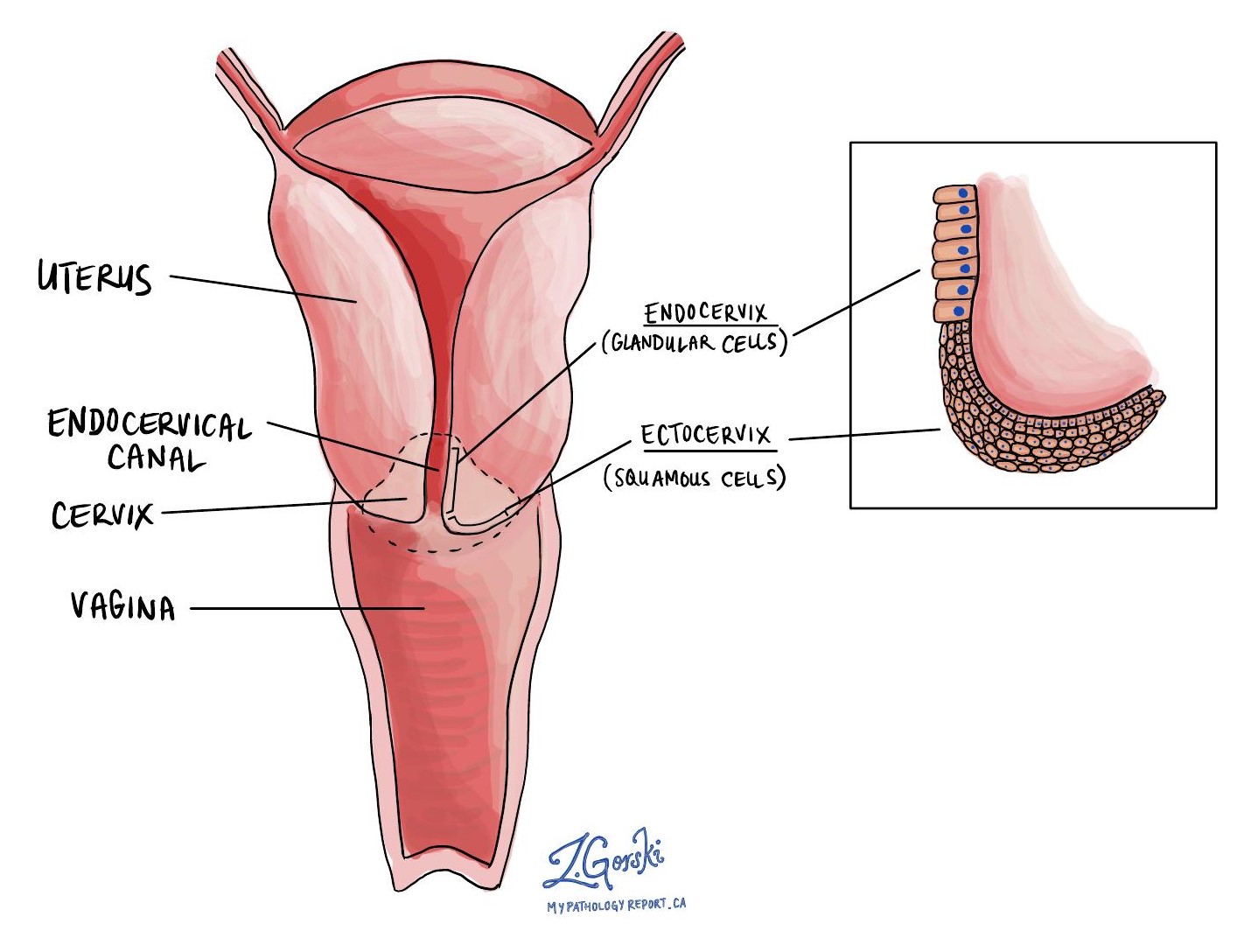
Endozervikales Adenokarzinom ist eine Art von Gebärmutterhalskrebs. Es entwickelt sich aus Drüsenzellen, die normalerweise in einem Teil des Gebärmutterhalses vorkommen, der Endozervikalkanal genannt wird. Die meisten Tumoren entwickeln sich aus einer nicht-invasiven Art von Krebs, die als Krebs bezeichnet wird Endozervikales Adenokarzinom in situ (AIS).
Was sind die Symptome eines endozervikalen Adenokarzinoms?
Das häufigste Symptom des endozervikalen Adenokarzinoms sind abnormale Uterusblutungen. Weniger häufige Symptome sind Beckenschmerzen und Druck.
Was verursacht ein endozervikales Adenokarzinom?
Die häufigste Ursache des endozervikalen Adenokarzinoms ist eine Infektion mit Hochrisikoarten Humanes Papillomavirus (HPV), insbesondere die Typen 16, 18 und 45. Diese Tumoren machen etwa 80 bis 85 % der Fälle weltweit aus. Gegenwärtig wissen die Ärzte nicht, was die anderen 15 bis 20 % der Fälle verursacht, die nicht mit HPV in Verbindung gebracht werden.
Wie wird ein endozervikales Adenokarzinom diagnostiziert?
Die Diagnose eines endozervikalen Adenokarzinoms wird normalerweise gestellt, nachdem einige Zellen aus dem entfernt wurden Gebärmutterhals während ein Pap-Test. Die Diagnose kann auch nach Entnahme einer größeren Gewebeprobe in a . gestellt werden Biopsie or Resektion. Nach der Erstdiagnose wird den meisten Patienten eine Operation zur Entfernung des gesamten Tumors angeboten.

Was ist p16 und warum ist es wichtig?
Mit Hochrisiko-Typen infizierte Zellen HPV typischerweise große Mengen eines Proteins namens produzieren p16. Pathologen können dieses Protein im Inneren von Zellen sehen, indem sie einen Test namens . durchführen Immunhistochemie. Wenn eine Immunhistochemie durchgeführt wird, sind die meisten endozervikalen Adenokarzinome positiv für p16. Daher wird dieser Test verwendet, um die Diagnose eines endozervikalen Adenokarzinoms zu bestätigen und andere Erkrankungen auszuschließen, die unter dem Mikroskop wie ein endozervikales Adenokarzinom aussehen können.
Was bedeutet es, wenn das endozervikale Adenokarzinom als gut differenziert, mäßig differenziert oder schlecht differenziert beschrieben wird?
Pathologen unterteilen das endozervikale Adenokarzinom in drei Ebenen oder Grids basierend darauf, wie viel vom Tumor produziert wird Drüsen ähnlich denen, die normalerweise in der gefunden werden Gebärmutterhals. Die drei Ebenen werden als gut differenziert, mäßig differenziert und schlecht differenziert bezeichnet. Die Differenzierung des Tumors ist wichtig, da weniger differenzierte Tumore (z. B. solche, die schlecht differenziert sind) dazu neigen, schneller zu wachsen und sich eher auf andere Teile des Körpers auszubreiten.
Wie bestimmen Pathologen die Tumorgröße beim endozervikalen Adenokarzinom und warum ist sie wichtig?
Der Tumor wird in drei Dimensionen gemessen – Länge, Breite und Invasionstiefe. Diese Messungen sind wichtig, da sie verwendet werden, um das pathologische Tumorstadium zu bestimmen (siehe Pathologisches Stadium unten).
- Länge – Der Tumor wird von oben nach unten vermessen.
- Breite – Der Tumor wird von einer Seite zur anderen gemessen.
- Tiefe der Invasion – Der Tumor wird von der Epithel auf der Oberfläche des Gebärmutterhalses bis zu den Krebszellen an der tiefsten Stelle des Invasion.
Hat sich der Tumor außerhalb des Gebärmutterhalses ausgebreitet?
Alle endozervikalen Adenokarzinome beginnen im Gebärmutterhals, größere Tumore können jedoch wachsen und benachbarte Organe wie Endometrium, Vagina, Blase oder Rektum oder Stützgewebe wie das Parametrium betreffen. Pathologen verwenden den Begriff Tumorausdehnung, um zu beschreiben, wie weit die Krebszellen von ihrem Ausgangspunkt im Gebärmutterhals in umliegende Organe und Gewebe gewandert sind. Die Tumorausdehnung in andere Organe oder das Parametrium um den Gebärmutterhals ist wichtig, da sie mit einer Verschlechterung einhergeht Prognose und dient zur Bestimmung des Tumorstadiums.
Was bedeutet Stromainvasion?
Das Gewebe, das die Innenfläche des Gebärmutterhalses bedeckt, wird als Gebärmutterhals bezeichnet Epithel während das Gewebe direkt unter dem Epithel genannt wird Stroma. Das endozervikale Adenokarzinom beginnt im Epithel, aber wenn der Tumor wächst, breiten sich die Zellen in das Stroma aus. Dies wird als Stroma bezeichnet Invasion.
Die meisten Pathologieberichte beschreiben das Ausmaß der Stromainvasion in zwei Richtungen:
- Tiefe der Invasion – Dies ist das Ausmaß der Invasion, gemessen von der Oberfläche des Tumors bis zum tiefsten Invasionspunkt.
- Horizontales Ausmaß der Invasion – Dies ist das Ausmaß der Invasion, gemessen von einer Seite des Tumors zur anderen.
Die Größe der Stromainvasion entspricht nicht der Tumorgröße, da die Tumorgröße auch alle . umfasst AIS das kann über dem Invasionsgebiet liegen. Aus diesem Grund kann die Größe des Tumors größer sein als die Größe der Stroma-Invasion.
Das Ausmaß der Stromainvasion ist wichtig, da es verwendet wird, um das pathologische Tumorstadium (pT) zu bestimmen. Im Allgemeinen ist eine geringere Stromainvasion mit einer besseren assoziiert Prognose während mehr Invasion mit einer schlechteren Prognose verbunden ist.
Was bedeutet lymphovaskuläre Invasion und warum ist sie wichtig?
Lymphovaskuläre Invasion bedeutet, dass Krebszellen in einem Blutgefäß oder Lymphgefäß gesehen wurden. Blutgefäße sind lange, dünne Röhren, die Blut durch den Körper transportieren. Lymphgefäße ähneln kleinen Blutgefäßen, außer dass sie anstelle von Blut eine Flüssigkeit namens Lymphe transportieren. Die Lymphgefäße verbinden sich mit kleinen Immunorganen, den sogenannten Lymphknoten, die im ganzen Körper zu finden sind. Die lymphovaskuläre Invasion ist wichtig, da Krebszellen Blutgefäße oder Lymphgefäße verwenden können, um sich auf andere Körperteile wie Lymphknoten oder die Lunge auszubreiten.

Wurden Lymphknoten untersucht und enthielten welche Krebszellen?
Lymphknoten sind kleine Immunorgane, die im ganzen Körper zu finden sind. Krebszellen können sich durch kleine Gefäße, die Lymphgefäße genannt werden, von einem Tumor zu Lymphknoten ausbreiten. Aus diesem Grund werden Lymphknoten üblicherweise entfernt und unter einem Mikroskop auf Krebszellen untersucht. Die Bewegung von Krebszellen vom Tumor zu einem anderen Körperteil wie einem Lymphknoten wird als a bezeichnet Metastasierung.

Die untersuchten Lymphknoten werden normalerweise in solche im Becken und solche um ein großes Blutgefäß im Bauchraum, die Aorta, unterteilt. Die um die Aorta herum gefundenen Lymphknoten werden als paraaortal bezeichnet. Lymphknoten auf derselben Seite wie der Tumor werden ipsilateral genannt, während diejenigen auf der gegenüberliegenden Seite des Tumors als kontralateral bezeichnet werden.
Wenn Ihnen Lymphknoten entfernt wurden, werden diese von einem Pathologen unter dem Mikroskop untersucht und die Ergebnisse dieser Untersuchung in Ihrem Bericht beschrieben. Die meisten Berichte enthalten die Gesamtzahl der untersuchten Lymphknoten, wo im Körper die Lymphknoten gefunden wurden, und die Anzahl (falls vorhanden), die Krebszellen enthalten.
Wenn in einem Lymphknoten Krebszellen gefunden werden, wird die Größe des von Krebs betroffenen Areals gemessen und in Ihrem Bericht beschrieben.
- Isolierte Tumorzellen – Der Bereich innerhalb des Lymphknotens mit Krebszellen ist weniger als 0.2 Millimeter groß.
- Mikrometastasen – Der Bereich innerhalb des Lymphknotens mit Krebszellen ist mehr als 0.2 Millimeter, aber weniger als 2 Millimeter groß.
- Makrometastasen – Der Bereich innerhalb des Lymphknotens mit Krebszellen ist mehr als 2 Millimeter groß.
Warum ist die Untersuchung der Lymphknoten wichtig?
Die Untersuchung von Lymphknoten ist aus zwei Gründen wichtig. Zunächst wird diese Information verwendet, um das pathologische Lymphknotenstadium (pN) zu bestimmen. Zweitens erhöht das Auffinden von Krebszellen in einem Lymphknoten das Risiko, dass in Zukunft Krebszellen in anderen Teilen des Körpers gefunden werden. Daher wird Ihr Arzt diese Informationen verwenden, um zu entscheiden, ob eine zusätzliche Behandlung wie Chemotherapie, Strahlentherapie oder Immuntherapie erforderlich ist.
Was bedeutet es, wenn ein Lymphknoten als positiv beschrieben wird?
Pathologen verwenden oft den Begriff „positiv“, um einen Lymphknoten zu beschreiben, der Krebszellen enthält. Beispielsweise kann ein Lymphknoten, der Krebszellen enthält, als „positiv für Malignität“ oder „positiv für metastasierendes Karzinom“ bezeichnet werden.
Was bedeutet es, wenn ein Lymphknoten als negativ beschrieben wird?
Pathologen verwenden oft den Begriff „negativ“, um einen Lymphknoten zu beschreiben, der keine Krebszellen enthält. Beispielsweise kann ein Lymphknoten, der keine Krebszellen enthält, als „negativ für Malignität“ oder „negativ für metastasierendes Karzinom“ bezeichnet werden.
Was ist eine Marge und warum sind Margen wichtig?
A Marge ist jedes Gewebe, das vom Chirurgen geschnitten werden muss, um den Tumor aus Ihrem Körper zu entfernen. Wenn Sie sich einem chirurgischen Eingriff unterzogen haben, um den gesamten Tumor aus Ihrem Körper zu entfernen, wird Ihr Pathologe den Rand genau untersuchen, um sicherzustellen, dass sich keine Krebszellen an der Schnittkante des Gewebes befinden. Ein Rand gilt als positiv, wenn die Krebszellen am Rand des geschnittenen Gewebes zu sehen sind. Wenn AIS ist am Rand zu sehen, der auch in Ihrem Bericht beschrieben wird. Das Auffinden von Krebszellen am Rand erhöht das Risiko, dass der Tumor an dieser Stelle nachwächst.
Die Anzahl und Art der in Ihrem Bericht beschriebenen Ränder hängt von der Art des Verfahrens ab, das zur Entfernung des Tumors aus Ihrem Körper durchgeführt wird. Pap-Abstriche haben keine Ränder.
Typische Margen sind:
- Endozervikaler Rand – Hier trifft der Gebärmutterhals auf das Innere der Gebärmutter.
- Ektozervikaler Rand – Dies ist der untere Teil des Gebärmutterhalses, der der Vagina am nächsten liegt.
- Tiefe Marge – Dies ist das Gewebe innerhalb der Gebärmutterhalswand.
- Radialer Rand – Dies ist das Weichgewebe, das den Gebärmutterhals umgibt. Der radiale Rand wird in Ihrem Bericht nur beschrieben, wenn Ihnen gleichzeitig der gesamte Gebärmutterhals und die Gebärmutter entfernt wurden.

Welches pathologische Stadium ist das endozervikale Adenokarzinom?
Das pathologische Stadium des endozervikalen Adenokarzinoms des Gebärmutterhalses basiert auf dem TNM-Staging-System, einem international anerkannten System, das ursprünglich von der . entwickelt wurde Amerikanisches gemeinsames Komitee für Krebs. Dieses System verwendet Informationen über den Primärtumor (T), Lymphknoten (N) und entfernt metastasiertem Krankheit (M), um das vollständige pathologische Stadium (pTNM) zu bestimmen. Ihr Pathologe wird das eingereichte Gewebe untersuchen und jedem Teil eine Nummer zuweisen. Im Allgemeinen bedeutet eine höhere Zahl eine fortgeschrittenere Erkrankung und eine Verschlechterung Prognose.
Tumorstadium (pT) beim endozervikalen Adenokarzinom
- T1a – Tumoren dieser Kategorie wurden erst nach der Untersuchung des Gewebes unter dem Mikroskop gefunden. Diese Tumoren haben auch eine Invasionstiefe von 5 Millimeter oder weniger UND und eine horizontale Ausbreitung von 7 mm oder weniger (siehe Stroma-Invasion oben).
- T1b – Der Tumor wurde bei Ihrer körperlichen Untersuchung von Ihrem Arzt gesehen OR die Eindringtiefe ist größer als 5 Millimeter OR die horizontale Streuung ist größer als 7 Millimeter.
- T2a – Der Tumor erstreckt sich außerhalb des Uterus, aber nicht in das Parametrium (siehe Tumorausdehnung oben).
- T2b – Der Tumor erstreckt sich bis in das Parametrium.
- T3a – Der Tumor erstreckt sich bis in den unteren Teil der Vagina.
- T3b – Der Tumor reicht bis in die Beckenwand ODER der Tumor hat eine Nierenschädigung verursacht.
- T4 – Der Tumor erstreckt sich bis in die Blase oder das Rektum OR der Tumor erstreckt sich außerhalb des Beckens in den Bauchraum.
Nodales Stadium (pN) für endozervikales Adenokarzinom
- NX – Es wurden keine Lymphknoten zur Untersuchung in die Pathologie geschickt.
- N0 – In keinem der untersuchten Lymphknoten wurden Krebszellen gefunden.
- N0(i+) – In einem Lymphknoten wurden nur isolierte Krebszellen gefunden.
- N1 – In mindestens einem Lymphknoten wurde eine Gruppe von Krebszellen größer als 0.2 Millimeter gefunden.
Metastasiertes Stadium (pM) für endozervikale Adenokarzinome
Endozervikales Adenokarzinom wird aufgrund des Vorhandenseins von Krebszellen an einer entfernten Stelle im Körper (z. B. der Lunge) im metastasierten Stadium 0 oder 1 angegeben. Das metastatische Stadium kann nur zugeordnet werden, wenn Gewebe von einer entfernten Stelle zur pathologischen Untersuchung vorgelegt wird. Da dieses Gewebe selten vorhanden ist, kann das metastatische Stadium nicht bestimmt werden und wird als MX aufgeführt.


