von Jason Wasserman MD PhD FRCPC
November 19, 2025
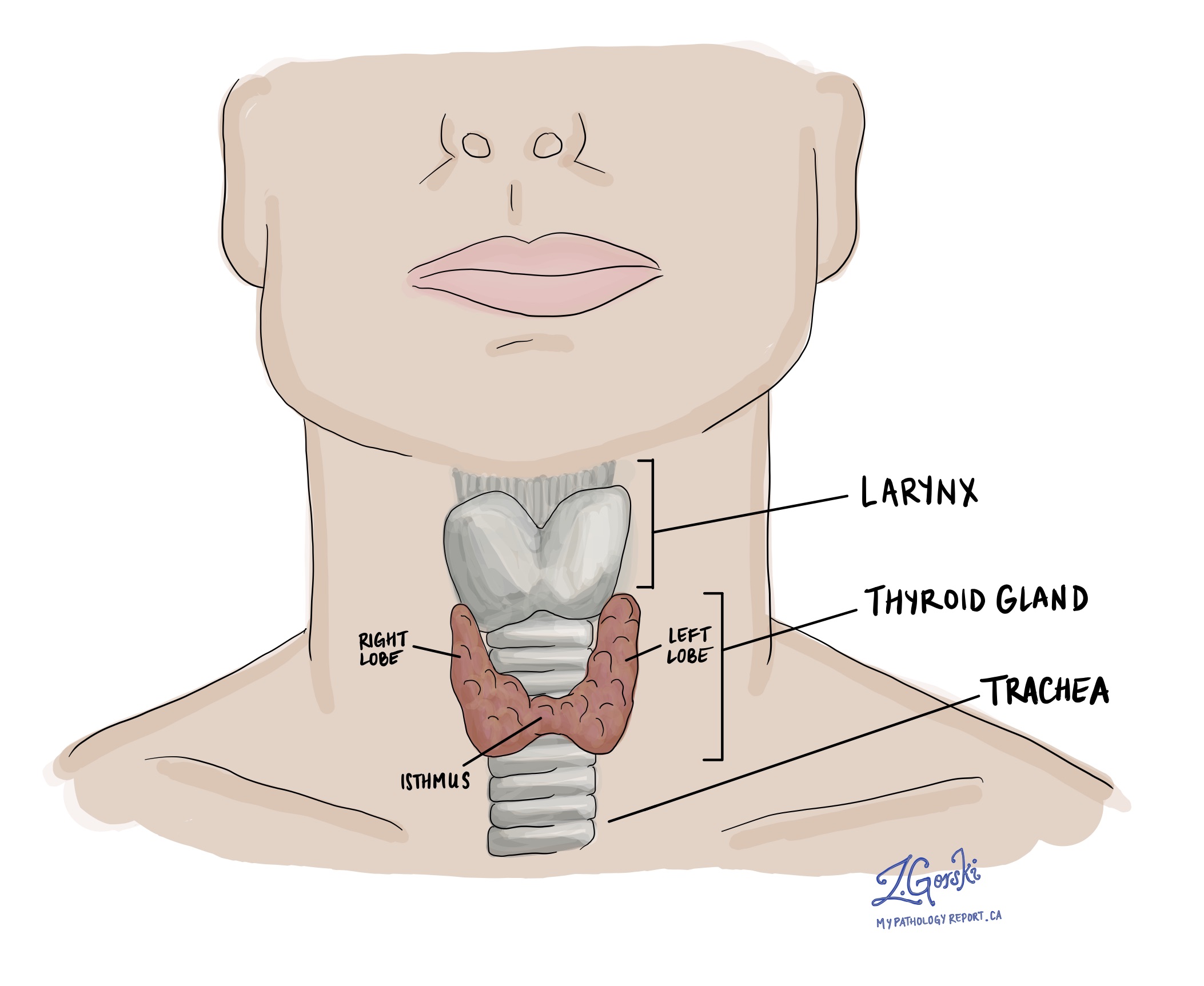
Follikuläre Variante des papillären Schilddrüsenkarzinoms ist eine Art von Schilddrüsenkrebs und ein Untertyp von papilläres Schilddrüsenkarzinom, die häufigste Form von Schilddrüsenkrebs. Sie entwickelt sich aus Follikelzellen, den Schilddrüsenzellen, die für die Produktion von Schilddrüsenhormonen verantwortlich sind.
Der Tumor wird als „follikuläre Variante“ bezeichnet, da die Krebszellen unter dem Mikroskop ein follikuläres Wachstumsmuster aufweisen und winzige, kreisförmige Strukturen bilden, die normalen Schilddrüsenfollikeln ähneln. Gleichzeitig zeigen sie die Kernmerkmale des papillären Schilddrüsenkarzinoms, darunter vergrößerte, blasse Kerne mit Furchen oder überlappenden Rändern. Diese Kernveränderungen helfen dem Pathologen, den Tumor als Teil der Familie der papillären Schilddrüsenkarzinome zu identifizieren.
Das follikuläre papilläre Schilddrüsenkarzinom verhält sich oft anders als das klassische papilläre Schilddrüsenkarzinom. Viele Fälle sind weniger aggressiv, insbesondere wenn der Tumor gekapselt ist und nur minimal invasiv wächst. Einige Subtypen sind jedoch aggressiver, weshalb das mikroskopische Bild eine wichtige Rolle bei der Prognose und der Wahl der geeigneten Therapie spielt.
Was sind die Symptome einer follikulären Variante eines papillären Schilddrüsenkarzinoms?
Viele Menschen mit follikulärem papillären Schilddrüsenkarzinom haben keine Symptome, und der Tumor wird erst entdeckt, wenn bei einer Untersuchung oder im Ultraschall ein Knoten ertastet wird. Treten Symptome auf, ähneln diese denen anderer Schilddrüsenkrebsarten. Dazu gehören ein tastbarer Knoten oder eine Schwellung am Hals, Heiserkeit oder Stimmveränderungen, Schluckbeschwerden, Atemnot oder ein anhaltender Husten, der nicht durch eine Erkältung bedingt ist.
Was verursacht das follikuläre papilläre Schilddrüsenkarzinom?
Die genaue Ursache des follikulären papillären Schilddrüsenkarzinoms ist noch nicht vollständig geklärt. Wie bei anderen Schilddrüsenkrebsarten entsteht es wahrscheinlich durch eine Kombination aus genetischen Veränderungen und umweltbedingten Risikofaktoren.
Eine frühere Strahlenexposition, insbesondere in der Kindheit, erhöht das Risiko für die Entwicklung dieses Tumors. Das follikuläre papilläre Schilddrüsenkarzinom ist häufig mit Mutationen in der RAS-Genfamilie assoziiert. Nur in wenigen Fällen finden sich BRAF-Genmutationen, die häufiger beim klassischen Subtyp des papillären Schilddrüsenkarzinoms auftreten. Diese genetischen Veränderungen beeinflussen das Wachstum und die Teilung der Schilddrüsenzellen und ermöglichen so die Entstehung eines bösartigen Tumors.
Wie wird diese Diagnose gestellt?
Die Diagnose eines follikulären papillären Schilddrüsenkarzinoms erfordert eine Kombination aus Bildgebung, Biopsie und mikroskopischer Untersuchung. Da der Tumor follikuläres Wachstum aufweist, kann die endgültige Diagnose in der Regel erst nach vollständiger Entfernung des Knotens und mikroskopischer Untersuchung durch einen Pathologen bestätigt werden.
Klinische Untersuchung und Ultraschall
Der Prozess beginnt üblicherweise mit dem Ertasten eines Schilddrüsenknotens im Rahmen einer körperlichen Untersuchung. Anschließend wird eine Ultraschalluntersuchung durchgeführt, um Größe, Form und innere Struktur des Knotens zu beurteilen. Einige Ultraschallmerkmale können auf eine Bösartigkeit hindeuten, jedoch lässt sich der Subtyp des Krebses allein mittels Ultraschall nicht bestimmen.
Feinnadelaspiration (FNA)
Bei einer Feinnadelaspiration werden Zellen aus dem Knoten entnommen und mikroskopisch untersucht. Die Feinnadelaspiration eignet sich zwar hervorragend zur Diagnose vieler Schilddrüsenkarzinome, kann aber häufig nicht zwischen folgenden unterscheiden:
-
Gutartige Follikelknoten.
-
Follikuläres Adenom.
-
Follikuläre Variante des papillären Schilddrüsenkarzinoms.
Dies liegt daran, dass die wichtigen Merkmale, die zur Diagnose des follikulären papillären Schilddrüsenkarzinoms herangezogen werden – Kapselinvasion (Durchbruch der Tumorkapsel durch Krebszellen) und Gefäßinvasion (Eindringen von Krebszellen in Blutgefäße) – anhand kleiner FNA-Proben nicht beurteilt werden können.
Chirurgische Entfernung
Für eine endgültige Diagnose ist in der Regel eine Operation erforderlich, bei der die Schilddrüse teilweise oder vollständig entfernt wird. Der Knoten, die umgebende Kapsel und das umliegende Schilddrüsengewebe müssen mikroskopisch untersucht werden.
Mikroskopische Untersuchung
Der Pathologe untersucht den operativ entfernten Tumor und sucht nach:
-
Die nukleären Merkmale des papillären Schilddrüsenkarzinoms.
-
Ein follikuläres Wachstumsmuster.
-
Kapselinvasion bedeutet, dass Tumorzellen die Tumorkapsel durchbrechen.
-
Vaskuläre Invasion bedeutet, dass sich Tumorzellen in nahegelegenen Blutgefäßen befinden.
Diese Merkmale bestätigen die Diagnose und bestimmen den Tumorsubtyp.
Subtypen des follikulären papillären Schilddrüsenkarzinoms
Nach mikroskopischer Untersuchung lässt sich das follikuläre papilläre Schilddrüsenkarzinom anhand seines Wachstums und seiner Invasion in das umliegende Gewebe in verschiedene Subtypen einteilen. Diese Subtypen helfen, das Tumorverhalten vorherzusagen und können die Therapieentscheidung beeinflussen.
Minimalinvasives papilläres Schilddrüsenkarzinom der eingekapselten follikulären Variante
Bei diesem Subtyp ist der Tumor von einer fibrösen Kapsel umgeben. Mikroskopisch zeigt sich lediglich ein begrenztes Eindringen durch die Kapsel oder in benachbartes Schilddrüsengewebe. Dieser Subtyp ist im Vergleich zu weit invasiven oder angioinvasiven Tumoren in der Regel mit einer ausgezeichneten Prognose und einem geringen Metastasierungsrisiko verbunden.
Weit invasive follikuläre Variante des papillären Schilddrüsenkarzinoms
Bei weit invasiven Tumoren dringen die Krebszellen ausgedehnt in das umliegende Schilddrüsengewebe über die Kapsel hinaus ein. Eine Gefäßinvasion kann vorliegen, muss aber nicht. Dieser Subtyp ist aggressiver und weist ein höheres Risiko für Fernmetastasen und Rezidive auf als minimalinvasive Tumoren.
Gekapseltes angioinvasives follikuläres papilläres Schilddrüsenkarzinom
Dieser Subtyp besitzt eine klar definierte Kapsel und zeigt Gefäßinvasion Bei diesem Subtyp ist die Kapselinvasion jedoch gering oder fehlt ganz. Hinsichtlich Aggressivität und Prognose liegt er zwischen minimalinvasiven und stark invasiven Tumoren. Das Ausmaß der Gefäßinvasion ist bei diesem Subtyp besonders wichtig.
Tumorgröße
Nachdem der Tumor vollständig entfernt wurde, wird er dreidimensional vermessen. Die größte Ausdehnung wird im Pathologiebericht dokumentiert. Beispielsweise wird ein Tumor mit den Maßen 4.0 cm × 2.0 cm × 1.5 cm mit 4.0 cm angegeben.
Die Tumorgröße ist wichtig, da sie zur Bestimmung des pathologischen Tumorstadiums (pT) herangezogen wird. Größere Tumoren neigen eher dazu, sich über die Schilddrüse hinaus oder in die Lymphknoten auszubreiten und erfordern möglicherweise eine intensivere Behandlung und Nachsorge.
Extrathyreoide Erweiterung
Extrathyreoidale Ausbreitung bedeutet, dass sich Krebszellen über die Schilddrüse hinaus in umliegendes Gewebe ausgebreitet haben. Sie ist ein wichtiger Faktor für die Stadieneinteilung und Prognose.
Mikroskopische extrathyroidale Erweiterung
Eine mikroskopische Ausdehnung ist nur unter dem Mikroskop sichtbar und deutet auf eine minimale Ausbreitung durch die Schilddrüsenkapsel in das umliegende Weichgewebe hin.
Makroskopische (grobe) extrathyreoidale Ausdehnung
Eine makroskopische Ausdehnung ist für den Chirurgen während der Operation oder in der Bildgebung sichtbar. Sie beinhaltet ein deutliches Eindringen in benachbarte Strukturen, wie beispielsweise die Halsmuskulatur, die Luftröhre, die Speiseröhre oder größere Blutgefäße.
Eine makroskopische Ausdehnung über die Schilddrüse hinaus ist mit einer schlechteren Prognose und einem höheren Tumorstadium verbunden und kann eine aggressivere Behandlung sowie eine engmaschigere Nachsorge erforderlich machen.
Gefäßinvasion (Angioinvasion)
Vaskuläre Invasion, auch Angioinvasion genannt, bedeutet, dass sich Krebszellen in Blutgefäßen innerhalb oder um den Tumor herum befinden. Dies ist ein wichtiges Merkmal, da es das Risiko erhöht, dass sich die Krebszellen auf entfernte Organe wie Lunge oder Knochen ausbreiten.
Pathologen beschreiben die Gefäßinvasion wie folgt:
-
Fokale Gefäßinvasion, wenn Krebszellen in weniger als 4 Blutgefäßen gefunden werden.
-
Ausgedehnte Gefäßinvasion, wenn Krebszellen in vier oder mehr Blutgefäßen gefunden werden.
Eine ausgedehnte Gefäßinvasion ist mit einem höheren Metastasierungsrisiko und einer schlechteren Prognose verbunden. Bei Vorliegen einer ausgedehnten Gefäßinvasion empfehlen Ärzte möglicherweise eine aggressivere Behandlung und engmaschigere Überwachung.
Lymphatische Invasion
Lymphgefäßinvasion bedeutet, dass Krebszellen in Lymphgefäße eingedrungen sind. Lymphgefäße sind kleine Blutgefäße, die Lymphflüssigkeit zu den Lymphknoten transportieren. Bei der follikulären Variante des papillären Schilddrüsenkarzinoms ist die Lymphgefäßinvasion seltener als beim klassischen papillären Schilddrüsenkarzinom und geht nicht immer mit einem aggressiveren Verlauf einher. Dennoch wird sie dokumentiert, da sie darauf hinweist, dass Tumorzellen Zugang zum Lymphsystem haben und in die Lymphknoten wandern können.
Die Margen
Als Resektionsränder bezeichnet man die Ränder des während der Operation entfernten Gewebes. Der Pathologe untersucht diese Ränder mikroskopisch, um festzustellen, ob Krebszellen vorhanden sind.
-
Ein negativer Resektionsrand bedeutet, dass am Schnittrand keine Krebszellen zu sehen sind, was darauf hindeutet, dass der Tumor vollständig entfernt wurde.
-
Ein positiver Resektionsrand bedeutet, dass sich Krebszellen am Rand befinden, was darauf hindeutet, dass möglicherweise noch Tumorgewebe vorhanden ist.
Manchmal misst der Pathologe auch den Abstand zwischen dem Tumor und dem nächstgelegenen Resektionsrand. Der Resektionsrandstatus hilft bei der Entscheidung, ob eine zusätzliche Behandlung, wie beispielsweise eine Radiojodtherapie oder eine weitere Operation, erforderlich sein könnte.
Lymphknoten
Lymphknoten sind kleine Immunorgane, die die Lymphflüssigkeit filtern und abnorme Zellen, einschließlich Krebszellen, abfangen. Krebs kann sich über die Lymphgefäße von der Schilddrüse in die Lymphknoten ausbreiten.
Bei der follikulären Variante des papillären Schilddrüsenkarzinoms ist eine Ausbreitung auf die Lymphknoten seltener als beim klassischen papillären Schilddrüsenkarzinom, sie kann aber dennoch auftreten, insbesondere bei aggressiveren Subtypen.
Halsdissektion und Lymphknotenbeurteilung
Eine Halsdissektion kann durchgeführt werden, um Lymphknoten auf einer oder beiden Halsseiten zu entfernen. Die Lymphknoten werden in anatomische Ebenen (1 bis 5) eingeteilt. Lymphknoten auf derselben Seite wie der Tumor werden als ipsilateral, solche auf der gegenüberliegenden Seite als kontralateral bezeichnet.
Der Pathologe untersucht jeden Lymphknoten und verfasst einen Bericht:
-
Die Anzahl der untersuchten Lymphknoten.
-
Die Anzahl der Lymphknoten, die Krebszellen enthalten (positive Lymphknoten).
-
Die Größe der größten Tumorablagerungen.
-
Ob eine extranodale Ausbreitung vorliegt, d. h. ob Tumorzellen durch die Lymphknotenkapsel in das umliegende Gewebe gewachsen sind.
Der Befall der Lymphknoten dient zur Bestimmung des Lymphknotenstadiums (pN) und hilft bei der Entscheidungsfindung hinsichtlich weiterer Behandlungen und Nachsorge.
Biomarker für die follikuläre Variante des papillären Schilddrüsenkarzinoms
Das follikuläre papilläre Schilddrüsenkarzinom ist häufig mit spezifischen genetischen Veränderungen assoziiert. Die Identifizierung dieser Veränderungen kann die Diagnose bestätigen und Aufschluss über das Tumorverhalten geben.
Arten von Biomarkertests
Biomarker werden üblicherweise anhand von Tumorgewebe bestimmt und können Folgendes umfassen:
-
Sequenzierung der nächsten Generation (NGS) oder PCR zum Nachweis von Punktmutationen in RAS oder BRAF.
-
FISH zur Erkennung von Genumlagerungen.
-
Immunhistochemie (IHC) wird in ausgewählten Fällen eingesetzt, um die Diagnose zu unterstützen oder Proteinexpressionsmuster zu identifizieren, die mit zugrunde liegenden genetischen Veränderungen in Zusammenhang stehen.
Die Ergebnisse werden üblicherweise durch Auflistung des spezifischen Gens und der nachgewiesenen Mutation oder Umlagerung berichtet.
RAS-Mutationen
Das follikuläre papilläre Schilddrüsenkarzinom weist häufig Mutationen in der RAS-Genfamilie (HRAS, KRAS, NRAS) auf. Diese Mutationen aktivieren Wachstumswege und treten vermehrt in Tumoren mit follikulärem Wachstumsmuster auf. RAS-Mutationen können im Vergleich zum BRAF-mutierten klassischen papillären Schilddrüsenkarzinom mit einem eher indolenten Verlauf assoziiert sein.
BRAF-Mutationen
BRAF-Mutationen, insbesondere BRAF V600E, treten häufig beim klassischen papillären Schilddrüsenkarzinom auf, finden sich jedoch nur in einer Minderheit der Fälle der follikulären Variante. Sind BRAF-Mutationen vorhanden, können sie mit einem aggressiveren Tumorverhalten einhergehen. Das Fehlen von BRAF-Mutationen in vielen Tumoren der follikulären Variante ist ein Grund dafür, dass diese Variante mitunter mit einer günstigeren Prognose verbunden ist.
Worin unterscheidet sich das follikuläre papilläre Schilddrüsenkarzinom vom klassischen papillären Schilddrüsenkarzinom?
Sowohl die follikuläre Variante als auch das klassische papilläre Schilddrüsenkarzinom sind Typen des papillären Schilddrüsenkarzinoms, unterscheiden sich jedoch im mikroskopischen Erscheinungsbild, im Ausbreitungsmuster und oft auch in der Prognose.
Mikroskopisches Erscheinungsbild
-
Follikuläre Variante: Die Tumorzellen weisen die Kernmerkmale des papillären Schilddrüsenkarzinoms auf (Kernfurchen, Einschlüsse und Überlappungen), sind aber in kleinen Follikeln angeordnet. Papilläre Strukturen fehlen oder sind nur minimal ausgeprägt.
-
Klassische Variante: Die Tumorzellen bilden echte papilläre Strukturen mit fibrovaskulären Kernen. Die Kernmerkmale des papillären Schilddrüsenkarzinoms sind prominent, und verkalkte Strukturen, sogenannte Psammomkörperchen, sind häufig zu beobachten.
Verhalten
Das follikuläre papilläre Schilddrüsenkarzinom, insbesondere der minimalinvasive, gekapselte Subtyp, hat im Allgemeinen eine bessere Prognose und neigt weniger zur Metastasierung in die Lymphknoten als die klassische Variante. Die klassische Variante metastasiert häufiger in die zervikalen Lymphknoten und kann bei manchen Patienten aggressiver verlaufen.
Prognose
Die Gesamtprognose für Patienten mit follikulärem papillären Schilddrüsenkarzinom ist im Allgemeinen sehr gut. Die meisten Patienten haben bei adäquater Behandlung, typischerweise einer Operation mit oder ohne Radiojodtherapie, eine ausgezeichnete Prognose. Die Fünf-Jahres-Überlebensrate liegt bei über 95 Prozent.
Mehrere pathologische Merkmale können die Prognose beeinflussen:
-
TumorgrößeKleinere Tumoren (unter 4 cm) haben eine bessere Prognose. Größere Tumoren bergen ein höheres Risiko der Metastasierung.
-
Extrathyreoide ErweiterungTumore, die über die Schilddrüsenkapsel hinaus in das umliegende Gewebe wachsen, neigen eher zu einem erneuten Auftreten und zur Ausbreitung.
-
GefäßinvasionDas Vorhandensein von Krebszellen in Blutgefäßen erhöht das Risiko einer Ausbreitung auf entfernte Organe wie Lunge oder Knochen.
-
Beteiligung der LymphknotenEine Ausbreitung in die Lymphknoten kann die Prognose beeinflussen, obwohl es vielen Patienten mit einer angemessenen Behandlung dennoch sehr gut geht.
-
Histologischer SubtypMinimalinvasive, gekapselte Tumoren haben eine ausgezeichnete Prognose. Weitgehend invasive oder angioinvasive Subtypen zeigen ein aggressiveres Verhalten und erfordern möglicherweise eine intensivere Behandlung und Nachsorge.
-
BRAF-MutationsstatusDas Fehlen von BRAF-Mutationen, die beim klassischen papillären Schilddrüsenkarzinom häufig vorkommen, könnte bei follikulären Varianten mit einer günstigeren Prognose verbunden sein.
Wie geht es nach der Diagnose weiter?
Nach der Diagnose eines follikulären papillären Schilddrüsenkarzinoms wird Ihr Behandlungsteam Ihren Pathologiebericht, die Ergebnisse der Bildgebung, die Schilddrüsenfunktionswerte und Ihren allgemeinen Gesundheitszustand auswerten, um einen individuellen Behandlungsplan zu erstellen. Zu diesem Team können ein Endokrinologe, ein Schilddrüsenchirurg, ein Strahlentherapeut, ein Nuklearmediziner und gegebenenfalls ein Onkologe gehören.
Die meisten Patienten werden operativ behandelt, entweder mit einer Lobektomie (Entfernung eines Schilddrüsenlappens) oder einer totalen Thyreoidektomie (Entfernung der gesamten Schilddrüse). Die Art der Operation hängt von der Tumorgröße, dem Subtyp, dem Vorliegen einer Gefäßinvasion oder einer Ausbreitung über die Schilddrüse hinaus sowie vom Lymphknotenbefall ab.
Nach der Operation erhalten manche Patienten eine Radiojodtherapie, insbesondere bei einem erhöhten Rückfallrisiko oder bei ausgedehnter Gefäßinvasion oder Lymphknotenbeteiligung. Radioaktives Jod trägt zur Zerstörung von verbliebenem Schilddrüsengewebe oder mikroskopisch kleinen Krebszellen bei.
Die meisten Patienten erhalten nach der Operation eine Schilddrüsenhormon-Ersatztherapie. Dieses Medikament ersetzt das Schilddrüsenhormon, das der Körper nicht mehr selbst produzieren kann, und verringert das Risiko eines erneuten Auftretens des Krebses, indem es den Spiegel des Schilddrüsen-stimulierenden Hormons (TSH) senkt.
Ihr Behandlungsteam wird regelmäßige Nachsorgetermine vereinbaren. Diese können Blutuntersuchungen (z. B. die Bestimmung des Thyreoglobulinspiegels, falls erforderlich), körperliche Untersuchungen und Ultraschalluntersuchungen des Halses zur Überwachung eines möglichen Rezidivs umfassen. Abhängig von Ihren Befunden und Ihrem Ansprechen auf die Ersttherapie können weitere bildgebende Verfahren oder Behandlungen empfohlen werden.
Fragen an Ihren Arzt
-
Welchen Subtyp des follikulären papillären Schilddrüsenkarzinoms habe ich, und wie wirkt sich das auf meine Behandlung aus?
-
Zeigte mein Tumor eine Gefäßinvasion, eine Lymphgefäßinvasion oder eine Ausbreitung über die Schilddrüse hinaus?
-
Waren die Operationsränder frei von Krebszellen?
-
Wurden mehrere Tumore gefunden (multifokale Erkrankung)?
-
Waren Lymphknoten befallen und lag eine Ausbreitung über die Lymphknoten hinaus vor?
-
In welchem pathologischen Stadium (pT und pN) befinde ich mich?
-
Zeigte mein Tumor genetische Veränderungen wie RAS- oder BRAF-Mutationen?
-
Ist nach der Operation eine Radiojodtherapie erforderlich?
-
Werde ich lebenslang Schilddrüsenhormone einnehmen müssen?
-
Wie häufig werden Nachuntersuchungen, Bluttests und bildgebende Verfahren erforderlich sein?
-
Welche Anzeichen oder Symptome sollten mich veranlassen, zwischen den Nachuntersuchungen einen Arzt aufzusuchen?


