von Jason Wasserman MD PhD FRCPC und Zuzanna Gorski MD FRCPC
August 9, 2025
Pemphigoid ist die häufigste blasenbildende Autoimmunerkrankung der Haut und Schleimhäute. Bei dieser Erkrankung produziert das körpereigene Immunsystem fälschlicherweise Antikörper, die gesundes Gewebe angreifen. Diese Antikörper richten sich gegen bestimmte Proteine, die normalerweise dazu beitragen, die oberste Hautschicht (Epidermis) mit der tieferen Schicht (Dermis) zu verbinden. Werden diese Proteine geschädigt, schwächt sich die Verbindung zwischen den beiden Schichten, und es kann sich Flüssigkeit in den Zwischenräumen ansammeln, die Blasen bilden.
Im Gegensatz zu anderen blasenbildenden Erkrankungen verursacht Pemphigoid pralle Blasen, die nicht leicht aufplatzen. Die Erkrankung betrifft meist ältere Erwachsene, kann aber auch bei Kindern und Säuglingen auftreten. Sie ist nicht ansteckend.
Was sind die Symptome von Pemphigoid?
Pemphigoid beginnt in der Regel mit einer Prodromalphase, in der die Patienten starken Juckreiz und Hautstellen bemerken, die wie Nesselsucht oder Ekzeme aussehen. Mit der Zeit tritt die Erkrankung in das bullöse Stadium ein, in dem große, pralle Blasen entstehen, die mit klarer oder blutiger Flüssigkeit gefüllt sind. Die Haut um die Blasen kann gerötet oder entzündet sein.
Die Blasen bilden sich am häufigsten an den Innenseiten der Oberschenkel, in der Leistengegend, im Unterbauch oder an den Beugeflächen der Arme und Beine. Bei den meisten Menschen sind der Mund und andere Schleimhäute nicht betroffen, obwohl bei etwa 10–30 % der Betroffenen Wunden im Mund auftreten können.
Was verursacht Pemphigoid?
Pemphigoid ist eine Autoimmunerkrankung, d. h. sie wird durch den Angriff des Immunsystems auf körpereigene Zellen verursacht. Bei Pemphigoid produziert das Immunsystem IgG-Antikörper, die sich gegen zwei Proteine richten – BP180 (auch BPAG2 genannt) und BP230 (auch BPAG1 genannt) –, die Teil von Strukturen sind, die als Hemidesmosomen bezeichnet werden. Diese Strukturen tragen zur Verankerung der Epidermis in der Dermis bei.
Wenn Antikörper diese Proteine schädigen, trennen sich die Hautschichten und es entsteht eine Blase.
Bestimmte Medikamente – wie beispielsweise Blutdruckmedikamente, Antibiotika und Immun-Checkpoint-Inhibitoren, die in der Krebsbehandlung eingesetzt werden – können bei manchen Menschen Pemphigoid auslösen. Bei Kindern wurden seltene Fälle nach Viruserkrankungen oder Impfungen gemeldet.
Wie wird diese Diagnose gestellt?
Der Verdacht auf Pemphigoid beruht auf den Symptomen und dem Erscheinungsbild der Haut. Die Diagnose wird bestätigt durch:
-
Haut Biopsie für eine routinemäßige mikroskopische Untersuchung, um festzustellen, wo sich die Blase bildet und welche Immunzellen vorhanden sind.
-
Direkte Immunfluoreszenz (DIF) zum Nachweis von in der Haut gebundenen Antikörpern.
-
Bluttests zur Messung von Antikörpern gegen BP180 und BP230.
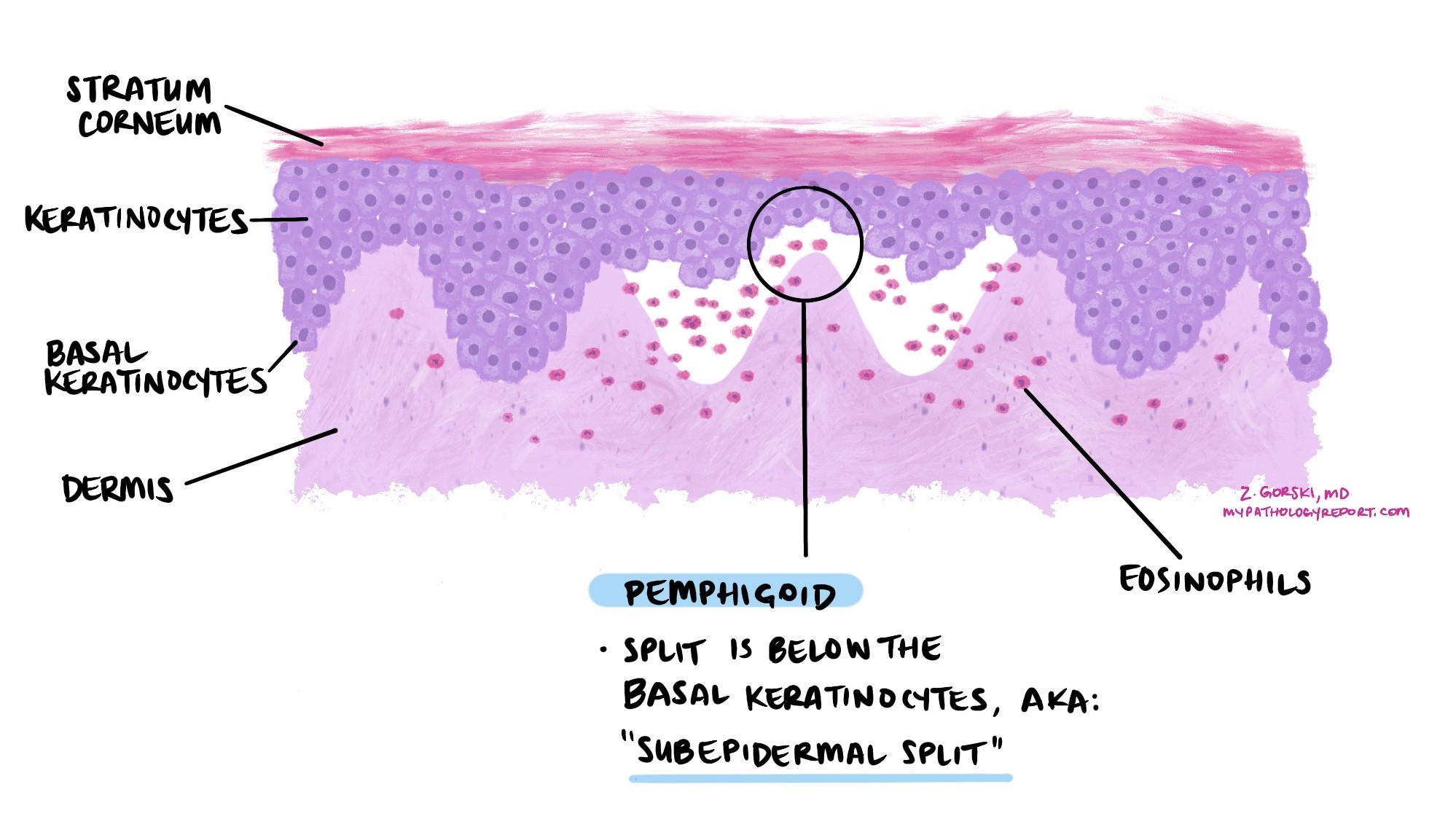
Wie sieht Pemphigoid unter dem Mikroskop aus?
Unter dem Mikroskop zeigt sich bei Pemphigoid eine subepidermale Blase, d. h. die Spaltung erfolgt zwischen Epidermis und Dermis. Die Blasenhöhle und die umgebende Haut enthalten oft eine große Anzahl von Eosinophile, eine Art weißer Blutkörperchen, die an allergischen Reaktionen und Immunreaktionen beteiligt ist. In frühen Stadien kann man beobachten, wie sich Eosinophile in die Epidermis ausbreiten, eine Veränderung, die als eosinophile Spongiose bezeichnet wird.
Direkte Immunfluoreszenz (DIF)
Direkte Immunfluoreszenz ist ein spezieller Test, mit dem Pathologen Antikörper und Komplementproteine nachweisen, die an die Haut gebunden sind. Für diesen Test wird ein kleines Stück Haut in der Nähe einer Blase, aber nicht direkt darin, entnommen und mit fluoreszierenden Farbstoffen behandelt, die an Antikörper binden.
Bei Pemphigoid zeigt DIF normalerweise ein lineares Band des Komplementproteins C3, oft mit IgG, entlang der Basalmembranzone (der Verbindung zwischen Epidermis und Dermis). Dieses Muster wird bei starker Vergrößerung manchmal als n-gezähnt beschrieben.
Ein verwandter Test, die Spalthautanalyse, kann helfen, Pemphigoid von anderen blasenbildenden Erkrankungen zu unterscheiden. Bei Pemphigoid binden die Antikörper an das „Dach“ der bei diesem Test entstehenden Blase.
Was ist der Unterschied zwischen Pemphigoid und Pemphigus?
Pemphigoid und Pemphigus sind beides Autoimmunerkrankungen, die Blasen auf der Haut und den Schleimhäuten verursachen. Sie unterscheiden sich jedoch darin, wo sich die Blasen bilden, welche Art von Immunangriff sie auslösen und wie die Blasen aussehen.
Bei Pemphigoid greift das Immunsystem Proteine an, die die Epidermis (oberste Hautschicht) mit der Dermis (tiefere Hautschicht) verbinden. Dies führt zu einem Riss unterhalb der Epidermis (subepidermale Blase). Da die tiefere Hautschicht intakt ist, sind diese Blasen gespannt und fest und platzen nicht so leicht.
Bei Pemphigus greift das Immunsystem Proteine an, die die Plattenepithelzellen in der Epidermis miteinander verbinden. Dies führt zur Zelltrennung (Akantholyse) und zu einem Riss in der Epidermis (intraepidermale Blase). Ohne die Unterstützung tieferer Hautschichten sind diese Blasen schlaff und brüchig und platzen leicht auf, was zu schmerzhaften Erosionen führt.
Die unterschiedlichen Blasenlokalisationen führen auch dazu, dass sich die Krankheiten unterschiedlich verhalten können. Pemphigoid neigt dazu, stabilere Blasen zu verursachen, die langsam heilen, während Pemphigus oft großflächige Wunden verursacht, da die Blasen so leicht platzen. Beide Erkrankungen erfordern eine Behandlung, um die Immunreaktion zu kontrollieren, aber der genaue Ansatz kann variieren.
Prognose
Mit der richtigen Behandlung können die meisten Menschen mit Pemphigoid ihre Symptome kontrollieren und die Bildung neuer Bläschen verhindern. Die Krankheit kann jedoch insbesondere im ersten Behandlungsjahr einen Rückfall erleiden. Das Rückfallrisiko ist bei Menschen mit schwererer Erkrankung, bestimmten neurologischen Erkrankungen oder anhaltend hohen Antikörperspiegeln höher.
Behandlung
Die Behandlung konzentriert sich auf die Reduzierung der Entzündung, die Verhinderung der Blasenbildung und die Unterdrückung der abnormalen Immunreaktion. Zu den gängigen Behandlungen gehören:
-
Topische oder orale Kortikosteroide zur schnellen Eindämmung der Entzündung.
-
Steroidsparende Medikamente wie Mycophenolatmofetil oder Methotrexat zur Reduzierung der langfristigen Steroidanwendung.
-
Tetracyclin-Antibiotika (manchmal mit Nicotinamid) wegen ihrer entzündungshemmenden Wirkung.
-
Intravenöses Immunglobulin (IVIG) oder Rituximab bei schwerer oder behandlungsresistenter Erkrankung.
Eine gute Hautpflege und Infektionsprävention sind wichtig, da durch Blasen und Erosionen Bakterien in die Haut eindringen können.
Fragen an Ihren Arzt
- Welche Behandlungen empfehlen Sie mir und warum?
-
Wie überwachen wir, ob die Behandlung wirkt?
-
Auf welche Nebenwirkungen muss ich bei diesen Medikamenten achten?
-
Wie kann ich mein Rückfallrisiko verringern?


