par Jason Wasserman MD PhD FRCPC et Md Shahrier Amin, MBBS, Ph.D.
31 mai 2025
Rejet aigu médié par les lymphocytes T, également connue sous le nom rejet cellulaire aigu, est une condition dans laquelle le Le système immunitaire de l'organisme attaque le rein transplanté. Cela se produit parce que des cellules immunitaires spécifiques, appelées Les cellules T, identifient à tort l'organe transplanté comme nocif ou étranger. Dans ce cas, les lymphocytes T pénètrent dans le tissu rénal, provoquant une inflammation et des lésions de la structure rénale. Si ce rejet est détecté tôt, il peut généralement être traité avec succès.
Quelles sont les causes du rejet aigu médié par les lymphocytes T ?
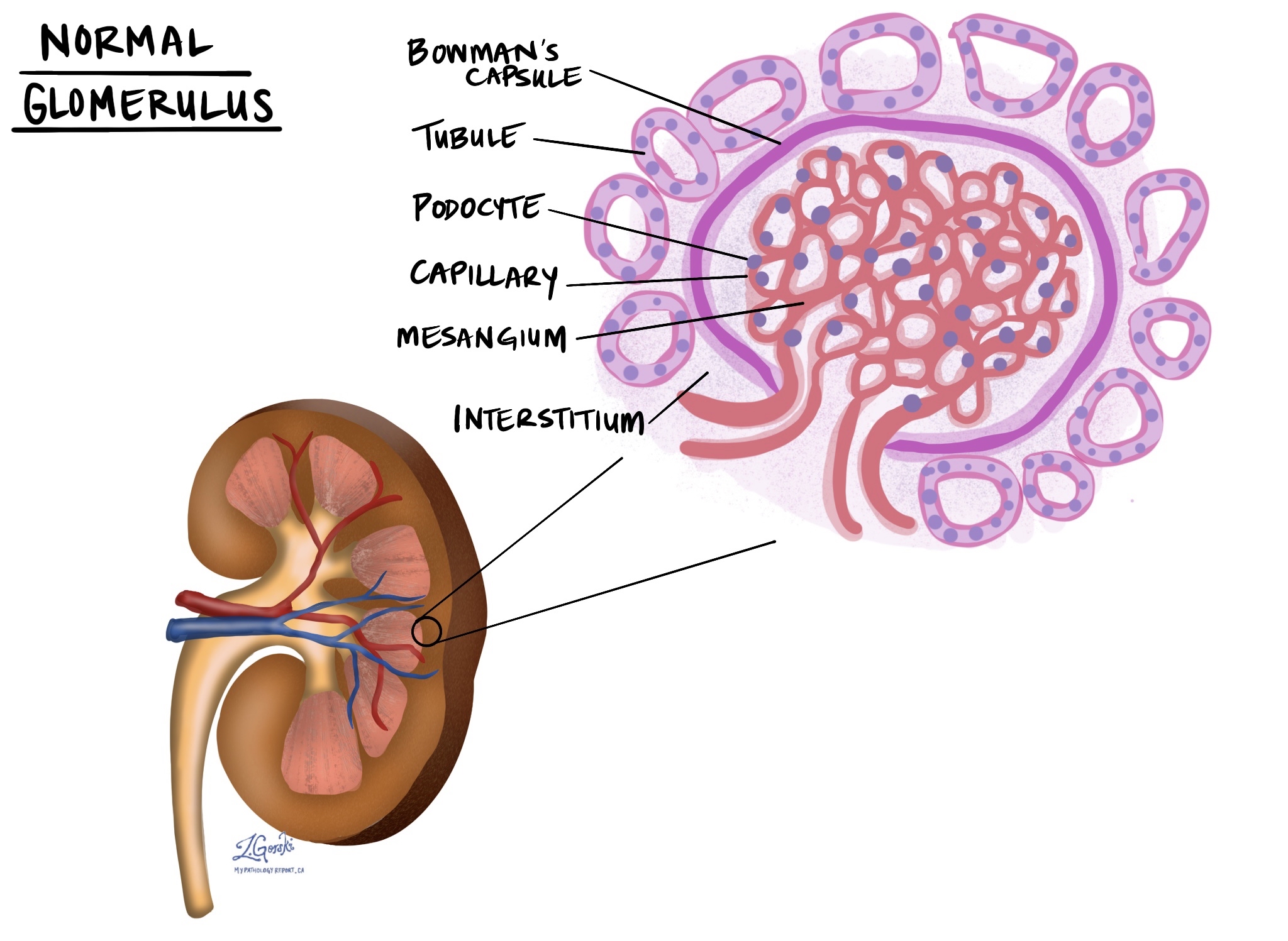
Le rejet aigu médié par les lymphocytes T survient lorsque le système immunitaire reconnaît des protéines (appelées antigènes HLA) présentes dans le rein transplanté comme étant différentes ou inconnues. Les lymphocytes T attaquent alors directement les cellules rénales, endommageant ainsi des parties importantes du rein, notamment les petits tubes (tubules), le tissu qui les entoure (interstitium), les vaisseaux sanguins et parfois d'autres structures, comme les glomérules (unités de filtration). Ce type de rejet peut survenir à tout moment après la greffe, de quelques jours à plusieurs années.
Quels sont les symptômes du rejet aigu médié par les lymphocytes T ?
Les symptômes du rejet aigu comprennent souvent :
-
Diminution de la production d'urine.
-
Gonflement ou sensibilité autour de la zone de transplantation.
-
Augmentation soudaine de la créatinine sanguine (un test indiquant une lésion rénale).
-
Hypertension.
-
Gonflement (rétention d'eau).
-
Protéine dans l'urine (protéinurie).
Certaines personnes peuvent ressentir des symptômes légers, tandis que d’autres peuvent connaître des changements plus graves, en fonction de l’agressivité de leur système immunitaire.
Comment ce diagnostic est-il établi ?
Le rejet aigu médié par les lymphocytes T est généralement diagnostiqué en examinant un biopsie du rein transplanté. Une biopsie consiste à prélever un petit échantillon de tissu, qui est ensuite examiné par un pathologiste au microscope. Le pathologiste examine attentivement inflammation et les dommages causés par Les cellules TDes colorations spéciales et des tests supplémentaires aident à confirmer le diagnostic.
Qu’est-ce que le score de Banff et comment est-il déterminé ?
Le Score de Banff est un système utilisé par les pathologistes pour évaluer la gravité du rejet aigu.
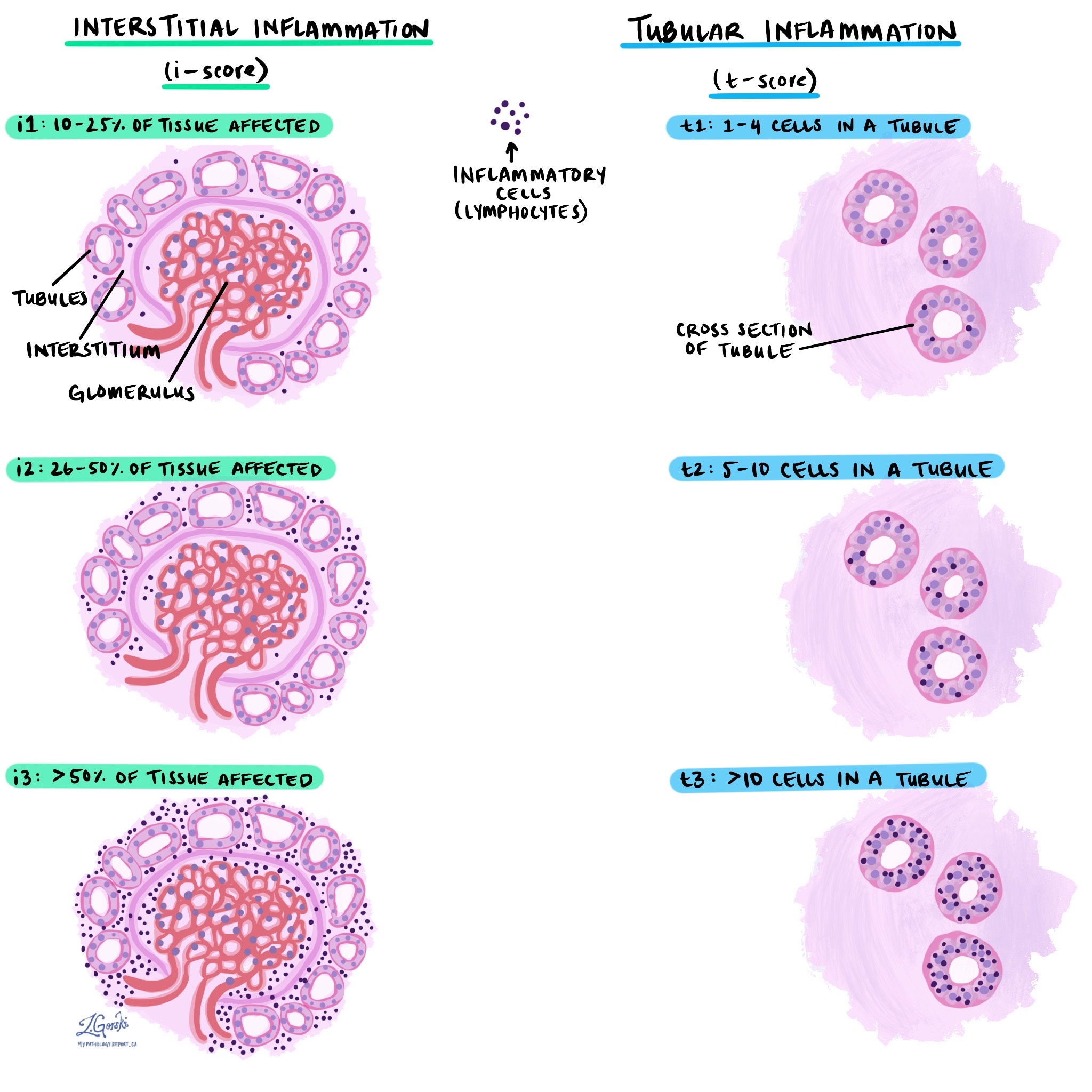
La classification de Banff utilise deux facteurs principaux :
-
Inflammation interstitielle (i-score) : Il s’agit du pourcentage de tissu rénal affecté par l’inflammation.
-
i1 : 10 à 25 % des tissus affectés.
-
i2 : 26 à 50 % des tissus affectés.
-
i3 : plus de 50 % des tissus touchés.
-
-
Tubulite (score t) : Ce composant décrit le nombre de cellules immunitaires qui attaquent chaque tubule rénal (petite structure tubulaire).
-
t1 : 1 à 4 cellules dans un tubule.
-
t2 : 5 à 10 cellules dans un tubule.
-
t3 : plus de 10 cellules dans un tubule.
-
Ces deux caractéristiques sont combinées pour classer la gravité :
-
Type IA : Tubulite modérée (t2) et inflammation importante (i2 ou i3).
-
Type IB : Tubulite sévère (t3) et inflammation importante (i2 ou i3).
-
Type IIA : Inflammation légère des vaisseaux sanguins (artérite intimale ou endothéliite) affectant moins de 25 % de la paroi vasculaire.
-
Type IIB : Inflammation vasculaire plus sévère, affectant au moins 25 % de la paroi vasculaire.
-
Type III : Inflammation sévère impliquant toute l’épaisseur de la paroi du vaisseau sanguin, parfois accompagnée de lésions graves et de nécrose (mort cellulaire).
Des scores plus élevés indiquent un rejet plus grave, qui nécessite un traitement plus fort.
Quelles autres caractéristiques les pathologistes recherchent-ils lorsqu’ils établissent ce diagnostic ?
Inflammation interstitielle
L'inflammation interstitielle désigne l'accumulation de cellules immunitaires dans le tissu entourant les petits tubes du rein (appelés tubules). Normalement, cette zone (appelée interstitium) assure le soutien structurel et contient de minuscules vaisseaux sanguins qui apportent oxygène et nutriments au rein. En cas de rejet aigu médié par les lymphocytes T, les cellules immunitaires, comme les lymphocytes T, s'accumulent dans cette zone, provoquant gonflement et irritation. Les pathologistes examinent attentivement l'étendue de cette inflammation, car une atteinte plus importante de l'interstitium suggère un rejet plus sévère.
Tubulite
La tubulite désigne une inflammation des tubules rénaux, de petites structures tubulaires responsables de la filtration et du transport des liquides et des déchets. Dans ce cas, les cellules immunitaires (généralement les lymphocytes T) envahissent ces tubes, endommageant directement leur paroi. Cela perturbe la capacité des reins à filtrer et à gérer correctement les liquides. Les pathologistes comptent le nombre de cellules immunitaires attaquant chaque tubule : un nombre plus élevé de cellules immunitaires par tubule indique généralement une lésion plus grave et une réaction immunitaire plus forte.
Lésion tubulaire
Une lésion tubulaire désigne spécifiquement une atteinte directe des cellules tapissant les tubules rénaux. Lorsque les tubules s'enflamment suite à un rejet, les cellules de la paroi peuvent être endommagées, voire mourir. Les tubules lésés ne peuvent plus filtrer correctement les déchets et maintenir l'équilibre hydro-électrolytique de l'organisme. Les signes d'une lésion tubulaire comprennent un gonflement cellulaire, une perte de structure normale et des zones où les cellules sont mortes et se sont détachées de la paroi tubulaire. La gravité de la lésion tubulaire permet aux pathologistes d'évaluer l'ampleur des dommages immédiats causés par le rejet au rein.
Inflammation microvasculaire et modifications microangiopathiques
L'inflammation microvasculaire désigne l'inflammation des minuscules vaisseaux sanguins (capillaires) du rein. Ces vaisseaux sont essentiels à l'apport de sang, d'oxygène et de nutriments aux unités de filtration rénale. En cas de rejet aigu, les cellules immunitaires peuvent attaquer la paroi de ces minuscules vaisseaux sanguins, provoquant des lésions et limitant le flux sanguin normal.
Les modifications microangiopathiques désignent des lésions supplémentaires des petits vaisseaux sanguins, pouvant inclure un rétrécissement, une obstruction ou une rupture des parois vasculaires. De telles modifications peuvent perturber la circulation sanguine et entraîner des lésions supplémentaires, voire la mort tissulaire, en raison d'un apport sanguin insuffisant. L'étendue de l'inflammation microvasculaire et ces modifications des petits vaisseaux sanguins aident le pathologiste et le médecin à comprendre dans quelle mesure le processus de rejet nuit au fonctionnement normal du rein.
Glomérulosclérose
La glomérulosclérose désigne la cicatrisation des glomérules rénaux, ces minuscules structures qui filtrent les déchets du sang. Cette cicatrisation survient lorsque les glomérules sont endommagés au fil du temps, généralement en raison d'une inflammation répétée ou d'attaques à médiation immunitaire. Lorsque les pathologistes décrivent la glomérulosclérose, ils utilisent des termes tels que « globale » ou « segmentaire ». « Globale » signifie que l'ensemble du glomérule est cicatrisé, tandis que « segmentaire » signifie que seule une partie du glomérule est cicatrisée. L'étendue et le type de glomérulosclérose peuvent aider votre médecin à comprendre la gravité des lésions rénales dues au rejet et aux lésions chroniques.
Tests courants pour confirmer le diagnostic
Les pathologistes utilisent plusieurs tests spécialisés pour examiner votre biopsie rénale et confirmer un diagnostic de rejet aigu à médiation lymphocytaire T. Chaque test fournit des informations différentes, mais complémentaires.
Microscopie optique
Lors de cet examen, votre échantillon de biopsie rénale est soigneusement découpé en coupes extrêmement fines et coloré avec des colorants spéciaux. Ces colorants mettent en évidence différentes parties du tissu rénal, permettant au pathologiste d'examiner les cellules, les tubules, les vaisseaux sanguins et les glomérules au microscope standard. La microscopie optique révèle la présence et l'étendue de l'inflammation, le nombre et la localisation des cellules immunitaires, ainsi que des caractéristiques spécifiques telles que la tubulite (inflammation des tubules) et l'inflammation interstitielle.
Immunofluorescence
L'immunofluorescence est un test spécialisé qui utilise des anticorps marqués par des colorants fluorescents pour détecter des protéines ou des substances immunitaires spécifiques dans le tissu rénal. Lors de cet examen, le pathologiste applique ces anticorps fluorescents directement sur de fines coupes de votre biopsie rénale, puis les examine au microscope à lumière ultraviolette. En cas de rejet aigu médié par les lymphocytes T, le test d'immunofluorescence est souvent négatif pour certains marqueurs, comme le C4d, ce qui permet de le distinguer d'autres formes de rejet (comme le rejet médié par les anticorps, où le C4d est généralement positif).
Microscopie électronique
La microscopie électronique est une technique avancée qui permet aux pathologistes de visualiser des détails extrêmement fins au sein des cellules rénales. Le tissu biopsique est découpé en tranches ultrafines et placé sous un microscope puissant (microscope électronique) capable de révéler des structures des milliers de fois plus petites que celles visibles au microscope classique. Bien que la microscopie électronique ne révèle pas de modifications spécifiques propres au rejet aigu médié par les lymphocytes T, elle peut contribuer à exclure d'autres pathologies, telles que certaines infections ou certains types de maladies rénales, en fournissant des images détaillées des structures cellulaires.
Quelle est la différence entre le rejet aigu et le rejet chronique ?
Le rejet aigu survient généralement rapidement après la transplantation (en quelques jours, semaines ou mois) et implique une réponse immunitaire soudaine et puissante. Il peut généralement être traité efficacement par un ajustement des médicaments immunosuppresseurs.
Le rejet chronique se développe lentement sur plusieurs mois, voire plusieurs années, et entraîne une cicatrisation progressive et des lésions rénales à long terme. Il est plus difficile à traiter, peut progresser même avec des médicaments et conduit souvent à une perte progressive de la fonction rénale.
Quelle est la différence entre le rejet aigu médié par les lymphocytes T et le rejet médié par les anticorps ?
Le rejet aigu médié par les lymphocytes T et le rejet médié par les anticorps impliquent tous deux que votre système immunitaire attaque le rein transplanté, mais ils le font de manières différentes.
En cas de rejet aigu médié par les lymphocytes T, les lésions sont directement causées par des cellules immunitaires spécialisées, les lymphocytes T. Ces lymphocytes T pénètrent dans le tissu rénal et attaquent les cellules qu'ils considèrent comme étrangères, provoquant une inflammation et des lésions tissulaires, affectant principalement les tubules, l'interstitium (tissu de soutien autour des tubules) et les petits vaisseaux sanguins.
En revanche, le rejet médié par les anticorps est causé par des protéines spécifiques appelées anticorps, produites par une autre partie du système immunitaire. Ces anticorps se lient à des cibles spécifiques du rein, déclenchant une inflammation et des lésions, principalement au niveau des vaisseaux sanguins rénaux. Les pathologistes peuvent détecter le rejet médié par les anticorps grâce à des tests spécifiques, comme la coloration C4d, qui met en évidence les lésions liées aux anticorps dans les minuscules vaisseaux sanguins rénaux.
Parfois, les deux types de rejet peuvent survenir simultanément, entraînant des lésions plus graves. Il est essentiel d'identifier le ou les types de rejet présents, car chacun nécessite une approche thérapeutique différente.
Questions à poser à votre médecin
-
Quelle est la gravité de mon épisode de rejet, selon les résultats de ma biopsie ?
-
Quel type de rejet médié par les lymphocytes T ai-je ?
-
Devrai-je modifier ma médication pour traiter ce rejet ?
-
À quelle vitesse peut-on espérer une amélioration de ma fonction rénale après le traitement ?
-
Ai-je besoin de tests de suivi ou de biopsies pour surveiller ce rejet ?
-
Y a-t-il des symptômes spécifiques auxquels je dois faire attention à la maison ?
-
Mon épisode de rejet actuel est-il susceptible d’affecter la santé à long terme de mes reins ?
-
Comment pouvons-nous prévenir de futurs épisodes de rejet aigu ?
-
Suis-je à risque de développer un rejet chronique ?
-
Dois-je consulter un spécialiste en transplantation rénale ?