KatherinaBaranovaMDとMattCecchiniMDFRCPCによる
2023 年 3 月 25 日
肺の典型的なカルチノイド腫瘍は何ですか?
典型的なカルチノイド腫瘍は、成長の遅いタイプの肺がんで構成されています。 神経内分泌細胞. 肺では、この腫瘍は、通常は気道の壁に見られる神経内分泌細胞から発生し、多くの場合、心臓に近い肺の中心部に位置します。 この腫瘍の別名は、高分化神経内分泌腫瘍です。
典型的なカルチノイド腫瘍は体の他の部分に広がる可能性がありますか?
はい、典型的な癌腫の細胞は体の他の部分に広がる可能性があります。
典型的なカルチノイド腫瘍は良性か悪性か?
すべての典型的なカルチノイド腫瘍が考慮されます 悪性 (癌性) 腫瘍は、体の他の部分に広がる可能性があるためです。
典型的なカルチノイド腫瘍の症状は何ですか?
典型的なカルチノイド腫瘍の症状は、肺の腫瘍の大きさと位置によって異なります。 より大きな腫瘍や中央気道付近(胸の中央)に位置する腫瘍は、息切れ、持続する咳、喘鳴、血の混じった粘液を吐き出すなどの症状を引き起こすことがあります。 より小さな腫瘍や末梢気道(胸部の外側)に関与する腫瘍は、症状を引き起こさない可能性があり、他の理由で画像検査を行った場合にのみ発見される場合があります。
カルチノイド症候群とは何ですか?
その 神経内分泌細胞 典型的なカルチノイド腫瘍では、セロトニンなどのホルモンを産生および放出する可能性があります。 余分なセロトニンは、紅潮や下痢などの症状を引き起こす可能性があります。 医師はこれらの症状をカルチノイド症候群と表現しています。 これらの症状は通常、腫瘍が肝臓に転移した場合にのみ発生します。
典型的なカルチノイド腫瘍はどのように診断されますか?
典型的なカルチノイドの診断は、通常、組織の小さなサンプルが肺から取り出された後に行われます。 生検 または 細針吸引(FNA). ただし、画像検査により、医師はカルチノイドを疑うこともできます。 手術は腫瘍全体を切除するために実施される場合があり、病理レポートに実施された処置の名前が表示される場合があります。 名前は、除去された組織の量によって異なります。
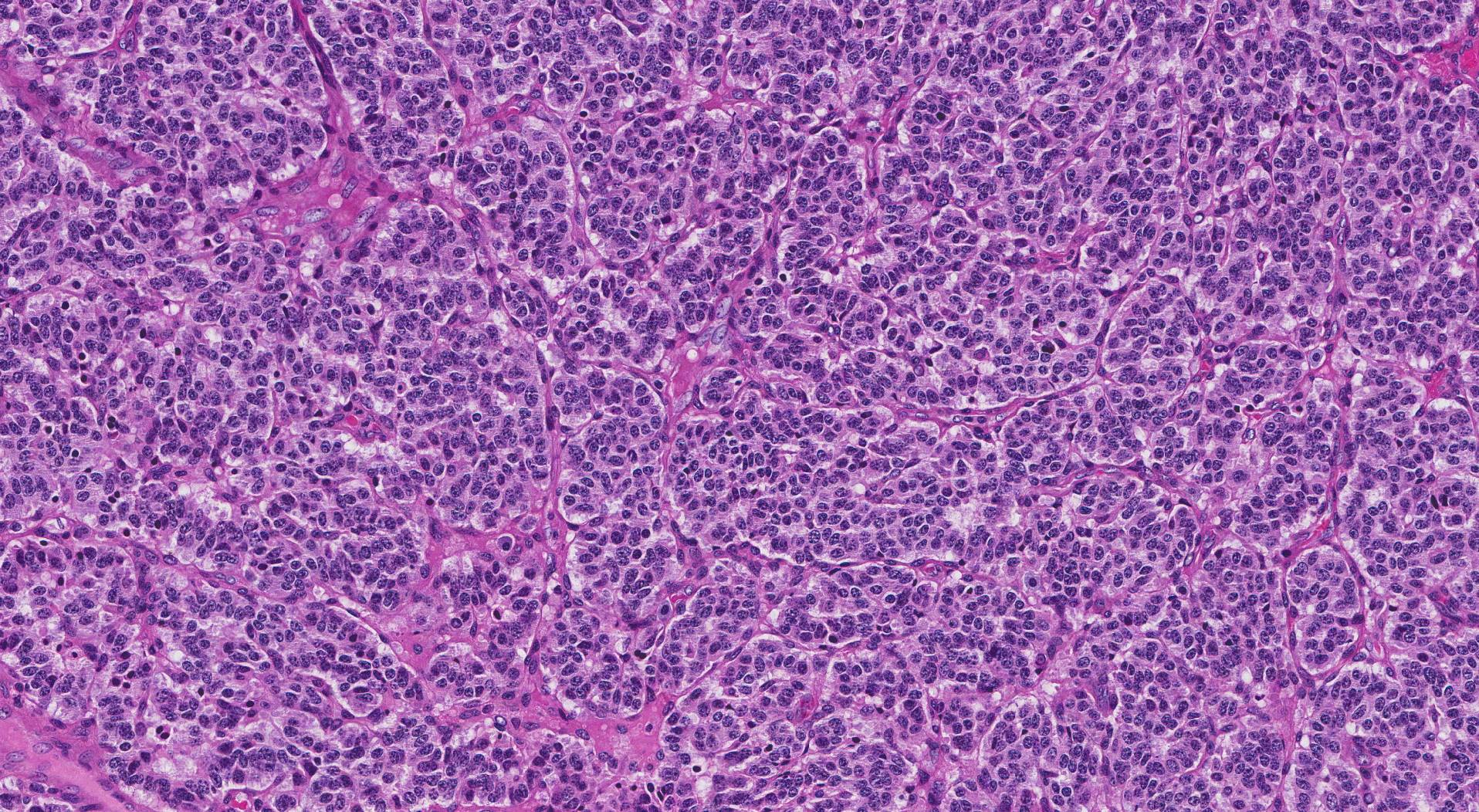
典型的なカルチノイド腫瘍は顕微鏡でどのように見えますか?
顕微鏡で調べると、典型的なカルチノイド腫瘍はすべて非常によく似た細胞で構成されています。 病理学者はしばしば 核 「塩コショウ」としての細胞の クロマチン または遺伝物質は白い背景の上の小さな暗い点のように見えます。
典型的なカルチノイド腫瘍の診断を下すために、あなたの病理医は 有糸分裂像 (腫瘍細胞が分裂して新しい腫瘍細胞を作る)。 肺の典型的なカルチノイド腫瘍の診断には、2 平方ミリメートルの領域で 2 未満の有糸分裂像または 10 倍の高倍率視野が必要です。 と呼ばれるタイプの細胞死の証拠も存在してはなりません。 壊死.
壊死を伴うまたは伴わない2つ以上の有糸分裂像を有する腫瘍は、 非定型カルチノイド腫瘍。 非定型のカルチノイド腫瘍は、治療後に体の他の部分に広がったり、肺に戻ったりするリスクが高いため、病理医がこの区別をします。
診断を確認するために他にどのような検査を行うことができますか?
あなたの病理医はと呼ばれるテストを実行するかもしれません 免疫組織化学 診断を確認します。 結果は、陽性 (反応性) または陰性 (非反応性) として説明されます。 典型的なカルチノイド腫瘍の腫瘍細胞は、多くの場合、シナプトフィジン、クロモグラニン、CD56 などの神経内分泌マーカーに対して陽性です。 細胞はTTF-1にも陽性です。 また、カルチノイドは細胞分裂の速度が遅いため、 KI-67 増殖指数(分裂している細胞を強調する免疫組織化学の一種)は、しばしば低いと報告されています。
マージンとは何ですか?なぜマージンが重要なのですか?
肺から腫瘍を取り除くには、正常な肺組織、血管、気道をすべて切断する必要があります。 腫瘍を切除するときに切断される組織は、 マージン そして、腫瘍の微視的証拠がないか、すべての縁を綿密に検査します。
組織の切断端のいずれにも腫瘍細胞が見られない場合、縁は陰性と呼ばれます。 切除組織の端に腫瘍細胞がある場合、マージンは陽性と見なされます。 正のマージンは、治療後に同じ部位で腫瘍が再成長する(局所再発)リスクが高いことに関連しています。

リンパ節を検査し、腫瘍細胞を含むリンパ節はありましたか?
リンパ節 全身に存在する小さな免疫器官です。 腫瘍細胞は、腫瘍内および腫瘍の周囲にあるリンパ管を通って腫瘍からリンパ節に広がる可能性があります。 腫瘍からリンパ節への腫瘍細胞の移動は、 転移.
頸部、胸部、および肺のリンパ節は、腫瘍と同時に切除される場合があります。 これらのリンパ節は、ステーションと呼ばれる領域に分かれています。 首、胸、肺には14の異なるステーションがあります。 病理レポートには、各ステーションから検査されたリンパ節の数が記載されています。

レポートに記載されている可能性のあるステーション:
- ステーション1–頸部、鎖骨上、および胸骨のノッチリンパ節を下げます。
- ステーション2–上部気管傍リンパ節。
- ステーション3–血管前および気管後リンパ節。
- ステーション4–下部気管傍リンパ節。
- ステーション5–大動脈下リンパ節(大動脈肺動脈窓)。
- ステーション6–傍大動脈リンパ節(上行大動脈または横隔神経)。
- ステーション7–気管下リンパ節。
- ステーション8–傍食道リンパ節(カリーナの下)。
- ステーション9–肺靭帯リンパ節。
- ステーション10–肺門リンパ節。
- ステーション11–腎葉間リンパ節。
- ステーション12–大葉性リンパ節。
- ステーション13–分節リンパ節。
- ステーション14–亜分節リンパ節。
あなたの病理医はそれぞれを注意深く調べます リンパ節 腫瘍細胞用。 腫瘍細胞を含むリンパ節はしばしば陽性と呼ばれ、腫瘍細胞を含まないリンパ節は陰性と呼ばれます。 リンパ節に腫瘍細胞が見つかった場合は、陽性リンパ節のステーションがレポートに記載されます。
リンパ節で腫瘍細胞を見つけると、リンパ節の病期が増加し(下記の病理学的病期を参照)、悪化します 予後。 選択されるリンパ節の病期は、腫瘍細胞のあるリンパ節がどこにあるか(ステーション)によって異なります。
病理学者は、肺の典型的なカルチノイド腫瘍の病期をどのように判断しますか?
典型的なカルチノイド腫瘍は、TNMシステムを使用して病期分類されます。 このシステムは、原発腫瘍(T)、リンパ節(N)、および遠隔転移性疾患(M)に関する情報を使用して、完全な病理学的病期(pTNM)を決定します。 病理医は提出された組織を調べ、各部分に番号を付けます。 一般に、数値が大きいほど、病気が進行し、予後が悪くなります。 病理学的病期は、腫瘍全体が切除された後にのみ報告書に記載されます。 生検後は含まれません。
典型的なカルチノイド腫瘍の腫瘍ステージ(pT)
典型的なカルチノイドは、腫瘍の大きさ、検査された組織で見つかった腫瘍の数、および腫瘍が胸膜を突き破ったのか、肺の周りの臓器に広がったのかに基づいて、1〜4の腫瘍ステージが与えられます。

典型的なカルチノイド腫瘍のリンパ節ステージ(pN)
典型的なカルチノイドは、腫瘍細胞の有無に基づいて、0から3の間のリンパ節ステージが与えられます。 リンパ節 腫瘍細胞を含むリンパ節の位置。
- NX –病理学的検査のためにリンパ節は送られませんでした。
- N0 –検査したリンパ節のいずれにも腫瘍細胞は見つかりませんでした
- N1 –腫瘍細胞は、肺の内側から、または肺に通じる大きな気道の周りから、少なくとも10つのリンパ節で発見されました。 このステージには、ステーション14からXNUMXが含まれます。
- N2-腫瘍細胞は、胸の中央と大きな気道の周りの組織からの少なくとも7つのリンパ節で発見されました。 このステージには、ステーション9からXNUMXが含まれます。
- N3 –腫瘍細胞は、首または腫瘍の反対側(反対側)の体のリンパ節に見られました。 このステージには、ステーション1から6が含まれます。
典型的なカルチノイド腫瘍の転移期(pM)
典型的なカルチノイドは与えられます 転移性の 体の反対側の肺または体の離れた部位(脳など)に腫瘍細胞が存在することに基づいて、0または1の病期。 転移段階は、反対側の肺または遠隔部位からの組織が病理学的検査に送られる場合にのみ決定することができます。 この組織はめったに存在しないため、転移段階を特定することはできず、pMXとしてリストされています。


