por Allison Osmond, MD FRCPC
7 de Junho de 2023
O que é carcinoma de células de Merkel?
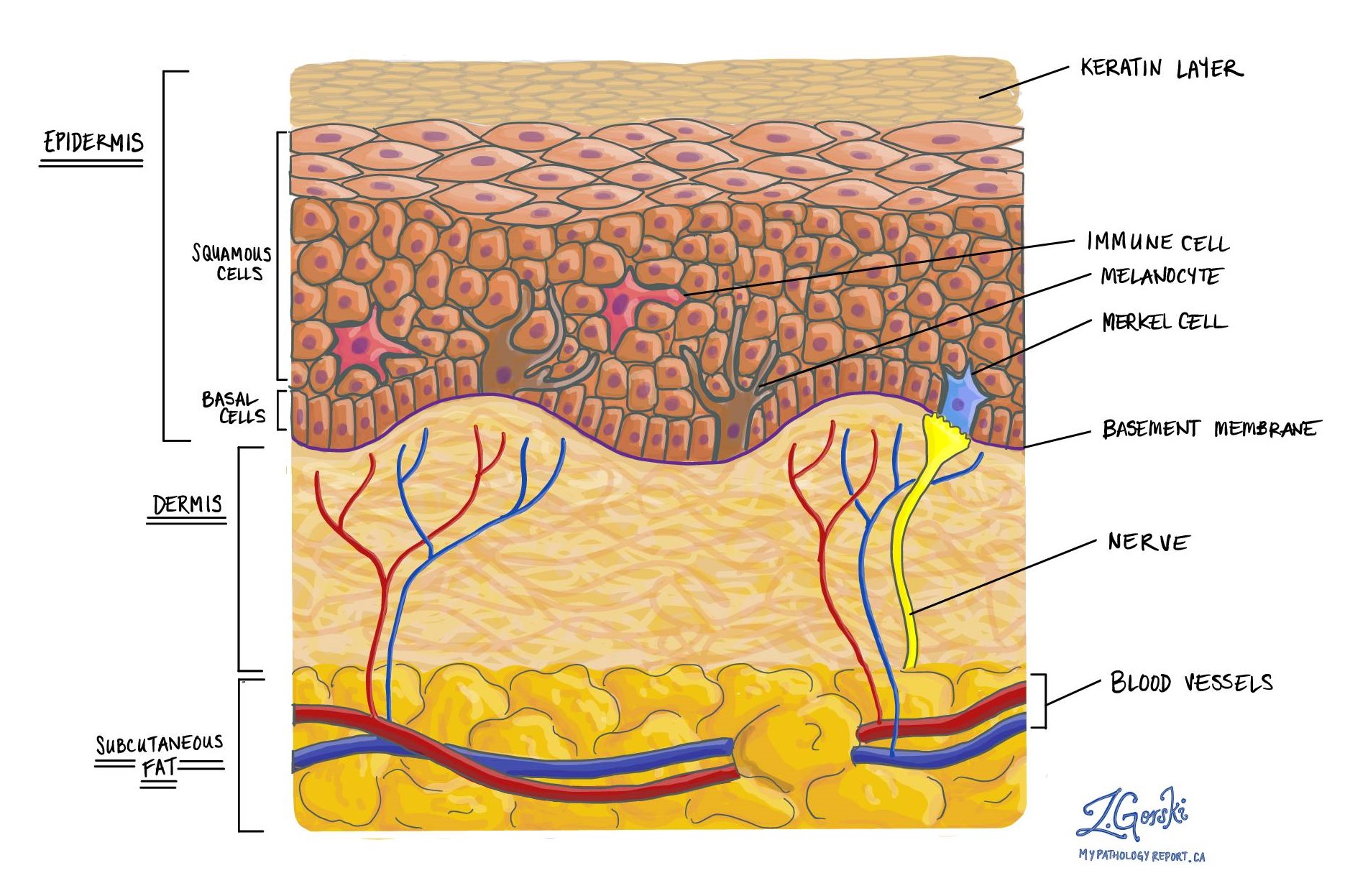
O carcinoma de células de Merkel é um tipo de câncer de pele. Desenvolve-se a partir das células de Merkel normalmente encontradas na pele. As células de Merkel são células neuroendócrinas e o carcinoma de células de Merkel é um tipo de tumor neuroendócrino. Por esta razão, outro nome para o carcinoma de células de Merkel é carcinoma neuroendócrino primário da pele.
O que causa o carcinoma de células de Merkel?
O carcinoma de células de Merkel geralmente ocorre em indivíduos mais velhos com história de exposição prolongada ao sol e queimaduras solares. No entanto, o carcinoma de células de Merkel também pode ocorrer em pacientes mais jovens e isso é comumente visto em pessoas que têm o sistema imunológico enfraquecido por vários motivos. Em pacientes mais jovens, acredita-se que um vírus chamado Polyomavirus desempenhe um papel no desenvolvimento do carcinoma de células de Merkel.
Como os patologistas fazem esse diagnóstico?
O diagnóstico geralmente é feito após uma pequena amostra de tecido ser removida em um procedimento chamado biopsia. O diagnóstico também pode ser feito após a remoção de todo o tumor em um procedimento chamado excisão. Se o diagnóstico for feito após uma biópsia, seu médico provavelmente recomendará um segundo procedimento cirúrgico para remover o restante do tumor.
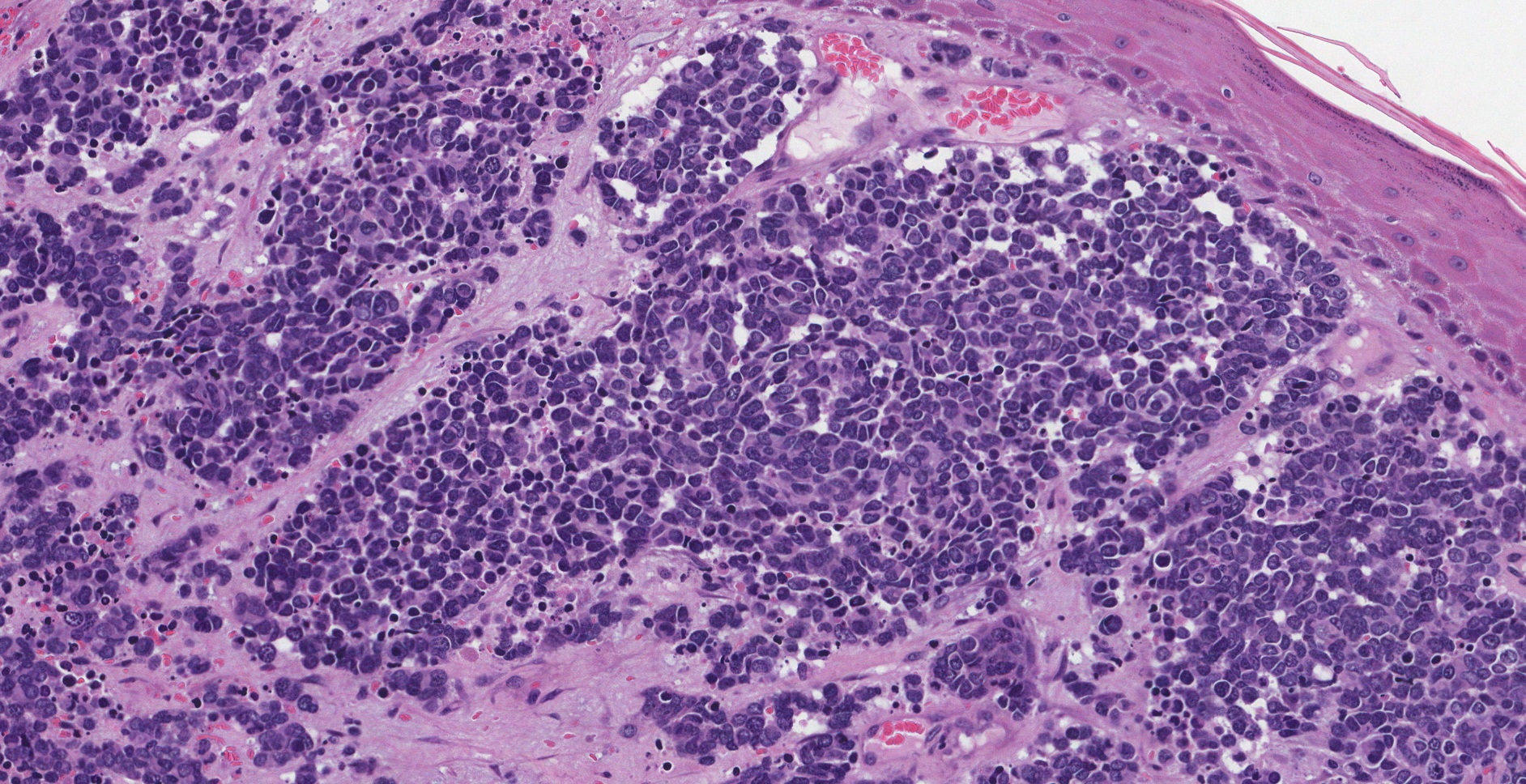
As células normais de Merkel são longas e finas e não são facilmente vistas ao microscópio. No entanto, no carcinoma de células de Merkel, as células anormais de Merkel aumentam tanto em tamanho quanto em número, o que permite que seu patologista as veja facilmente através do microscópio.
Tamanho do tumor
Este é o tamanho do tumor medido em centímetros. Seu relatório pode descrever apenas a maior dimensão. Por exemplo, se o tumor mede 5.0 cm por 3.2 cm por 1.1 cm, o relatório pode descrever o tamanho do tumor como 5.0 cm na maior dimensão.
O tamanho do tumor é usado para determinar o estágio do tumor (veja o estágio patológico abaixo). Tumores maiores que 2 centímetros são mais propensos a crescer novamente após o tratamento ou a se espalhar para outras áreas do corpo.
Profundidade de invasão (espessura do tumor)
Todos os carcinomas de células de Merkel começam na epiderme na superfície externa da pele. A profundidade da invasão descreve até que ponto as células cancerígenas viajaram da epiderme para o tecido abaixo. O movimento das células cancerosas da epiderme para o tecido abaixo é chamado de invasão.
A profundidade de invasão é medida desde a superfície da pele até o ponto mais profundo de invasão. A profundidade de invasão é medida em milímetros (mm). Tumores com maior profundidade de invasão são mais propensos a se espalhar para outras partes do corpo. A profundidade da invasão também é usada para determinar o estágio do tumor (veja o estágio patológico abaixo). Alguns relatos usam o termo espessura do tumor para descrever a profundidade da invasão.
Extensão do tumor
Tumores grandes podem crescer além da pele em osso, músculo ou cartilagem. Os patologistas usarão a extensão do tumor para descrever os tumores que cresceram em qualquer um desses tipos de tecido. A extensão do tumor para o osso, músculo ou cartilagem está associada a um risco aumentado de que o tumor se espalhe para outras partes do corpo ou volte a crescer no mesmo local após o tratamento. A extensão do tumor também é usada para determinar o estágio do tumor (veja o estágio patológico abaixo).
Padrão de crescimento do tumor
Os patologistas usam o termo padrão de crescimento para descrever a aparência das células cancerígenas quando examinadas ao microscópio.
Para o carcinoma de células de Merkel, existem dois padrões principais de crescimento:
- Nodular – As células cancerosas estão crescendo em um grande grupo.
- Infiltrativo – As células cancerígenas estão crescendo como longas filas de células cancerígenas. Esse padrão pode parecer uma teia de aranha quando examinado ao microscópio.
Tumores que crescem em padrão nodular tendem a estar associados a uma melhor prognóstico em comparação com tumores que crescem em um padrão infiltrativo.
Linfócitos infiltrantes tumorais
Linfócitos são células especializadas que fazem parte do sistema imunológico do corpo. Os linfócitos respondem a infecções, lesões ou câncer. Os linfócitos são freqüentemente encontrados no tecido ao redor do carcinoma de células de Merkel e sua presença é considerada um sinal de que o corpo está tentando impedir a propagação da doença.
Existem duas maneiras de descrever os linfócitos ao redor do tumor:
- Brisk – Isso significa que muitos linfócitos foram vistos dentro e ao redor do tumor.
- Não rápido – Isso significa que muito poucos linfócitos foram vistos ao redor do tumor.
Linfócitos infiltrantes tumorais não rápidos estão associados a uma pior prognóstico.
margens
A margem é o tecido normal que envolve um tumor e é removido com o tumor no momento da cirurgia. Na maioria dos casos, os cirurgiões tentarão remover 1 cm de tecido normal ao redor de todo o tumor.
A pele normal ao redor do tumor é chamada de margem periférica, enquanto o tecido abaixo do tumor é chamado de margem profunda. Ambas as margens são examinadas de perto ao microscópio para ver se existem células cancerígenas no tecido de aparência normal.
Se nenhuma célula cancerosa for vista na borda cortada do tecido, a margem é chamada de negativa. Se as células cancerosas são vistas na borda do tecido cortado, a margem é chamada de positiva. Uma margem positiva é importante porque está associada a um risco maior de o tumor voltar no mesmo local (recidiva local) após o tratamento.

Taxa mitótica
As células se dividem para criar novas células. Esse processo é chamado mitose. Os patologistas frequentemente contam o número de mitoses em um tumor e essa contagem é chamada de taxa mitótica. A maioria dos relatórios de patologia descreve a taxa mitótica como o número de células mitóticas por milímetro quadrado. A taxa mitótica é importante porque os tumores com mais figuras mitóticas são mais propensos a se espalhar para outras partes do corpo.
Invasão linfovascular
O sangue se move ao redor do corpo através de tubos longos e finos chamados vasos sanguíneos. Outro tipo de fluido chamado linfa, que contém resíduos e células imunes, se move pelo corpo através dos canais linfáticos.
As células cancerosas podem usar vasos sanguíneos e linfáticos para se deslocar do tumor para outras partes do corpo. O movimento das células cancerosas do tumor para outra parte do corpo é chamado metástase. Antes que as células cancerosas possam metástase, elas precisam entrar em um vaso sanguíneo ou linfático. Isso é chamado invasão linfovascular. A invasão linfovascular aumenta o risco de que as células cancerosas sejam encontradas em um linfonodo ou uma parte distante do corpo, como os pulmões.

Metástase em trânsito
As células cancerosas que deixam o tumor principal e viajam para outra parte do corpo são chamadas metástase. As células cancerosas geralmente viajam para um linfonodo que é chamado de metástase de linfonodo (consulte Linfonodos abaixo). As células cancerosas do carcinoma de células de Merkel que são encontradas entre o tumor principal e um linfonodo são chamadas em trânsito metástase. O achado de uma metástase em trânsito é importante porque aumenta o estágio nodal (veja Estágio patológico abaixo) e está associado a uma pior prognóstico.
Gânglios linfáticos
Gânglios linfáticos são pequenos órgãos imunológicos localizados em todo o corpo. As células cancerosas podem viajar do tumor para um linfonodo através de canais linfáticos localizados dentro e ao redor do tumor (veja Invasão linfovascular acima). O movimento das células cancerosas do tumor para um linfonodo é chamado de metástase.
Se o tumor estava localizado no rosto ou na cabeça, os gânglios linfáticos do pescoço às vezes são removidos ao mesmo tempo que o tumor principal em um procedimento chamado dissecção do pescoço. Os linfonodos removidos geralmente vêm de diferentes áreas do pescoço e cada área é chamada de nível. Os níveis no pescoço incluem 1, 2, 3, 4 e 5. Os linfonodos do mesmo lado do tumor são chamados de ipsilaterais, enquanto os do lado oposto do tumor são chamados de contralaterais.

Um linfonodo sentinela é o linfonodo mais próximo do tumor. Quando o carcinoma de células de Merkel viaja para um linfonodo, geralmente vai primeiro para o linfonodo sentinela. Todos os outros linfonodos na área do tumor são simplesmente chamados de linfonodos regionais. Seu relatório de patologia especificará quais linfonodos estão envolvidos.
A maioria dos relatórios inclui o número total de linfonodos examinados e o número que contém células cancerígenas. Os linfonodos que contêm células cancerígenas são frequentemente chamados de positivos, enquanto aqueles que não contêm células cancerígenas são chamados de negativos.
Seu patologista pode usar testes especiais, como imuno-histoquímica para ver se existem células cancerosas nos gânglios linfáticos examinados. Por exemplo, as células de Merkel produzem proteínas chamadas citoqueratinas e a imunohistoquímica pode ajudar os patologistas a ver as células que produzem citoqueratinas.
Os linfonodos são usados para determinar o estágio nodal (veja o estágio patológico abaixo). Seus médicos usarão o estágio nodal junto com o estágio do tumor para determinar as melhores opções de tratamento para você.
Estágio patológico
O estágio patológico do carcinoma de células de Merkel é baseado no sistema de estadiamento TNM, um sistema internacionalmente reconhecido originalmente criado pelo Comitê Conjunto Americano de Câncer. Este sistema usa informações sobre o principal tumor (T) gânglios linfáticos (N) e distante metastático doença (M) para determinar o estágio patológico completo (pTNM). Seu patologista examinará o tecido submetido e dará a cada parte um número. Em geral, um número maior significa doença mais avançada e pior prognóstico.
Estágio do tumor (pT) para carcinoma de células de Merkel
O carcinoma de células de Merkel recebe um estágio tumoral entre 1 e 4 com base no tamanho do tumor e se o tumor cresce ou não em outros tecidos, como osso, músculo, fáscia ou cartilagem.
- T1 – O tumor não é maior que 2 cm.
- T2 – O tumor é maior que 2 cm, mas não maior que 5 cm.
- T3 – O tumor é maior que 5 cm, mas não se estende a nenhum outro tipo de tecido abaixo da pele.
- T4 – O tumor se estende para o osso, músculo, fáscia ou cartilagem.
Estágio nodal (pN) para carcinoma de células de Merkel
O carcinoma de células de Merkel recebe um estágio nodal de 0 a 3 com base na presença de células cancerosas em um linfonodo e metástases em trânsito.
- Não – Não foram observadas células cancerígenas em nenhum dos gânglios linfáticos examinados.
- N1 – As células cancerosas são vistas em um linfonodo.
- N2 – As células cancerosas são vistas fora do tumor principal, mas não em um linfonodo (metástases em transmissão).
- N3 – As células cancerosas são vistas em um linfonodo E fora do tumor principal (metástases em trânsito).
Se nenhum linfonodo for enviado para exame patológico, o estágio nodal não pode ser determinado e o estágio nodal é listado como pNX.
Estágio metastático (pM) para carcinoma de células de Merkel:
O carcinoma de células de Merkel recebe um estágio metastático de M0 ou M1 com base na presença de células cancerígenas fora do tumor principal. As células cancerosas que viajaram para um local distante do corpo também são consideradas doenças metastáticas, mas recebem um estágio metastático mais baixo do que as células cancerígenas que viajaram para os pulmões.
O estágio metastático só pode ser determinado se o tecido de um local distante for enviado para exame patológico. Como esse tecido raramente está presente, o estágio metastático não pode ser determinado e é listado como pMX.


