por Jason Wasserman MD PhD FRCPC e Zuzanna Gorski MD FRCPC
9 de agosto de 2025
Penfigoide é a doença autoimune com bolhas mais comum na pele e nas membranas mucosas. Nessa condição, o sistema imunológico do corpo produz erroneamente anticorpos que atacam o tecido saudável. Esses anticorpos têm como alvo proteínas específicas que normalmente ajudam a ancorar a camada superior da pele (a epiderme) à camada mais profunda (a derme). Quando essas proteínas são danificadas, a conexão entre as duas camadas enfraquece e o fluido pode se acumular no espaço, formando bolhas.
Ao contrário de outras doenças bolhosas, o penfigoide causa bolhas tensas que não se rompem facilmente. A condição afeta mais frequentemente idosos, mas pode ocorrer em crianças e bebês. Não é contagiosa.
Quais são os sintomas do penfigoide?
O penfigoide geralmente começa com uma fase pródromo, na qual os pacientes notam coceira intensa e áreas na pele que lembram urticária ou eczema. Com o tempo, a condição entra na fase bolhosa, quando surgem bolhas grandes e tensas, cheias de líquido claro ou com sangue. A pele ao redor das bolhas pode ficar vermelha ou inflamada.
As bolhas geralmente se formam na parte interna das coxas, virilha, abdômen inferior ou nas superfícies flexoras dos braços e pernas. Na maioria das pessoas, a boca e outras membranas mucosas não são afetadas, embora cerca de 10 a 30% possam desenvolver feridas na boca.
O que causa o penfigoide?
Penfigoide é uma doença autoimune, ou seja, é causada pelo ataque do sistema imunológico às células do próprio corpo. No penfigoide, o sistema imunológico produz anticorpos IgG que têm como alvo duas proteínas — BP180 (também chamada de BPAG2) e BP230 (também chamada de BPAG1) — que fazem parte de estruturas chamadas hemidesmossomos. Essas estruturas ajudam a ancorar a epiderme à derme.
Quando os anticorpos danificam essas proteínas, as camadas da pele se separam, criando uma bolha.
Certos medicamentos — como alguns anti-hipertensivos, antibióticos e inibidores de ponto de controle imunológico usados no tratamento do câncer — podem desencadear o penfigoide em algumas pessoas. Em crianças, casos raros foram relatados após doenças virais ou vacinações.
Como é feito esse diagnóstico?
Os médicos suspeitam de penfigoide com base nos sintomas e na aparência da pele. O diagnóstico é confirmado por:
-
Pele biopsia para exame microscópico de rotina para ver onde a bolha se forma e quais células imunes estão presentes.
-
Imunofluorescência direta (IFD) para detectar anticorpos ligados à pele.
-
Exames de sangue para medir anticorpos contra BP180 e BP230.
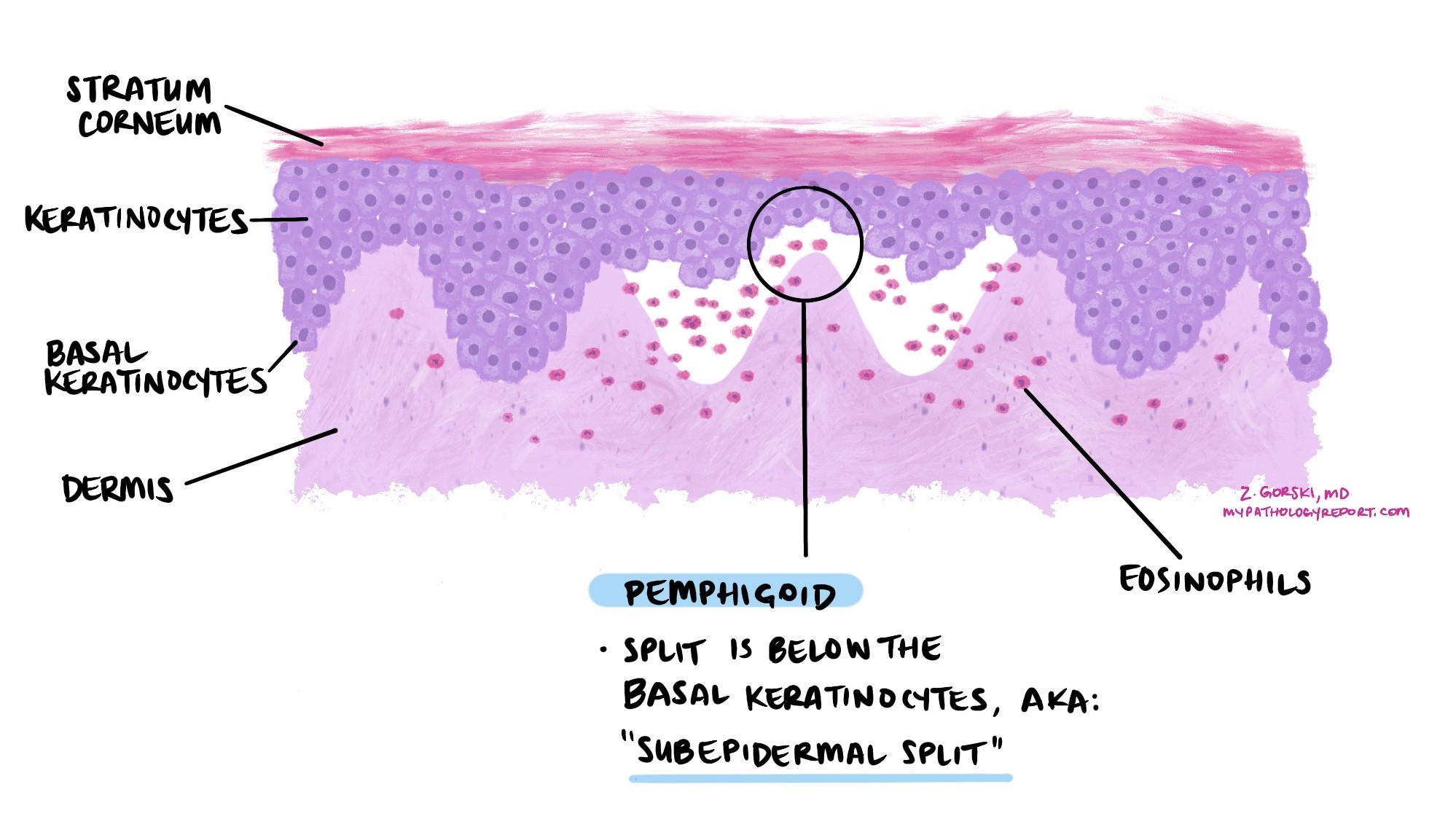
Como é a aparência do penfigoide no microscópio?
Ao microscópio, o penfigoide apresenta uma bolha subepidérmica, ou seja, a divisão ocorre entre a epiderme e a derme. A cavidade da bolha e a pele circundante frequentemente contêm grande quantidade de eosinófilos, um tipo de glóbulo branco envolvido em reações alérgicas e imunológicas. Nos estágios iniciais, os eosinófilos podem ser observados se espalhando pela epiderme, uma alteração chamada espongiose eosinofílica.
Imunofluorescência direta (IFD)
Imunofluorescência direta É um teste especial que patologistas usam para detectar anticorpos e proteínas do complemento que se ligam à pele. Para este teste, um pequeno pedaço de pele próximo, mas não diretamente dentro, de uma bolha é retirado e tratado com corantes fluorescentes que se ligam aos anticorpos.
No penfigoide, a IFD geralmente mostra uma faixa linear de proteína C3 do complemento, frequentemente com IgG, ao longo da zona da membrana basal (a junção entre a epiderme e a derme). Esse padrão às vezes é descrito como n-serrilhado em alta ampliação.
Um teste relacionado, a análise da pele dividida em sal, pode ajudar a distinguir o penfigoide de outras doenças bolhosas. No penfigoide, os anticorpos se ligam ao "teto" da bolha criada neste teste.
Qual é a diferença entre penfigoide e pênfigo?
Penfigóide e pênfigo são doenças autoimunes que causam bolhas na pele e nas membranas mucosas, mas diferem no local onde as bolhas se formam, no tipo de ataque imunológico e na aparência das bolhas.
No penfigoide, o sistema imunológico ataca proteínas que ancoram a epiderme (camada superior da pele) à derme (camada mais profunda da pele). Isso causa uma fissura abaixo da epiderme (bolha subepidérmica). Como a camada mais profunda da pele está intacta, essas bolhas são tensas e firmes e não se rompem facilmente.
No pênfigo, o sistema imunológico ataca as proteínas que conectam as células escamosas entre si dentro da epiderme. Isso faz com que as células se separem (um processo chamado acantólise) e cria uma fissura dentro da epiderme (bolha intraepidérmica). Sem o suporte das camadas mais profundas da pele, essas bolhas ficam flácidas e frágeis, rompendo-se facilmente e formando erosões dolorosas.
As diferenças na localização das bolhas também significam que as doenças podem se comportar de forma diferente. O penfigoide tende a causar bolhas mais estáveis que cicatrizam lentamente, enquanto o pênfigo frequentemente causa áreas cruentas disseminadas devido à facilidade de rompimento das bolhas. Ambos requerem tratamento para controlar a resposta imunológica, mas a abordagem exata pode variar.
Prognóstico
Com o tratamento adequado, a maioria das pessoas com penfigoide consegue controlar os sintomas e prevenir a formação de novas bolhas. No entanto, a doença pode recidivar, especialmente durante o primeiro ano de tratamento. O risco de recidiva é maior em pessoas com doença mais grave, certas condições neurológicas ou níveis de anticorpos persistentemente elevados.
Tratamentos Ayurvédicos
O tratamento se concentra em reduzir a inflamação, interromper a formação de bolhas e suprimir a resposta imunológica anormal. Os tratamentos comuns incluem:
-
Corticosteroides tópicos ou orais para controlar rapidamente a inflamação.
-
Medicamentos poupadores de esteroides, como micofenolato de mofetila ou metotrexato, para reduzir o uso de esteroides a longo prazo.
-
Antibióticos de tetraciclina (às vezes com nicotinamida) por seus efeitos anti-inflamatórios.
-
Imunoglobulina intravenosa (IVIG) ou rituximabe para doença grave ou resistente ao tratamento.
Bons cuidados com a pele e prevenção de infecções são importantes porque bolhas e erosões podem permitir a entrada de bactérias na pele.
Perguntas para fazer ao seu médico
- Quais tratamentos você recomenda para mim e por quê?
-
Como monitoraremos se o tratamento está funcionando?
-
Quais efeitos colaterais devo observar com esses medicamentos?
-
Como posso reduzir meu risco de recaída?


