od Jasona Wassermana MD PhD FRCPC
Apríla 18, 2022
Čo je mucinózny adenokarcinóm hrubého čreva?
Mucinózny adenokarcinóm je typ rakoviny hrubého čreva. Na stanovenie tejto diagnózy musí byť najmenej 50 % nádoru tvorených extracelulárnym mucín. Mucinózny adenokarcinóm predstavuje približne 10 až 20 % všetkých rakovín hrubého čreva u dospelých. V porovnaní s inými typmi rakoviny hrubého čreva má mucinózny adenokarcinóm s väčšou pravdepodobnosťou zmeny v génoch spojených s oprava nesúladu (MMR) systém. Tieto zmeny sú spojené so zvýšeným rizikom vzniku rakoviny.
Ako patológovia diagnostikujú mucinózny adenokarcinóm?
Diagnóza mucinózneho adenokarcinómu hrubého čreva sa zvyčajne stanovuje po odobratí malej vzorky tkaniva počas vyšetrenia nazývaného kolonoskopia. Postup použitý na odstránenie tkaniva sa môže nazývať a biopsia alebo polypektómia. Vzorka tkaniva sa potom odošle patológovi na vyšetrenie pod mikroskopom.
Po odstránení celého nádoru bude odoslaný patológovi, ktorý bude hľadať ďalšie znaky, ako je nádor stupeň, hĺbka invázie, perineurálna invázia, lymfovaskulárna invázia, pučania nádorov a rakovinové bunky v lymfatické uzliny alebo okolité tkanivá. Testy, ktoré treba hľadať oprava nesúladu (MMR) môžu byť tiež uskutočnené proteíny. Tieto funkcie sú podrobnejšie vysvetlené v častiach nižšie.
Ako vyzerá mucinózny adenokarcinóm pod mikroskopom?
Pri skúmaní pod mikroskopom je mucinózny adenokarcinóm tvorený skupinami nádorových buniek obklopených extracelulárnymi bunkami mucín. Mucín sa nazýva extracelulárny, pretože sa nachádza mimo nádorových buniek. Patológovia často používajú termín „pooly“ na opis veľkých oblastí extracelulárneho mucínu. Skupiny nádorových buniek môžu byť usporiadané do okrúhlych štruktúr tzv žaluďov (ktoré môžu vyzerať podobne ako normálne žľazy v hrubom čreve) alebo môžu byť usporiadané v hniezdach alebo plachtách. Niektoré nádorové bunky v mucinóznom adenokarcinóme môžu obsahovať veľké množstvo intracelulárneho mucínu (mucínu vo vnútri bunky), ktorý tlačí jadro k okraju bunky. Tieto bunky sú tzv pečatné prstencové bunky a bežne sa vyskytujú pri mucinóznom adenokarcinóme hrubého čreva.
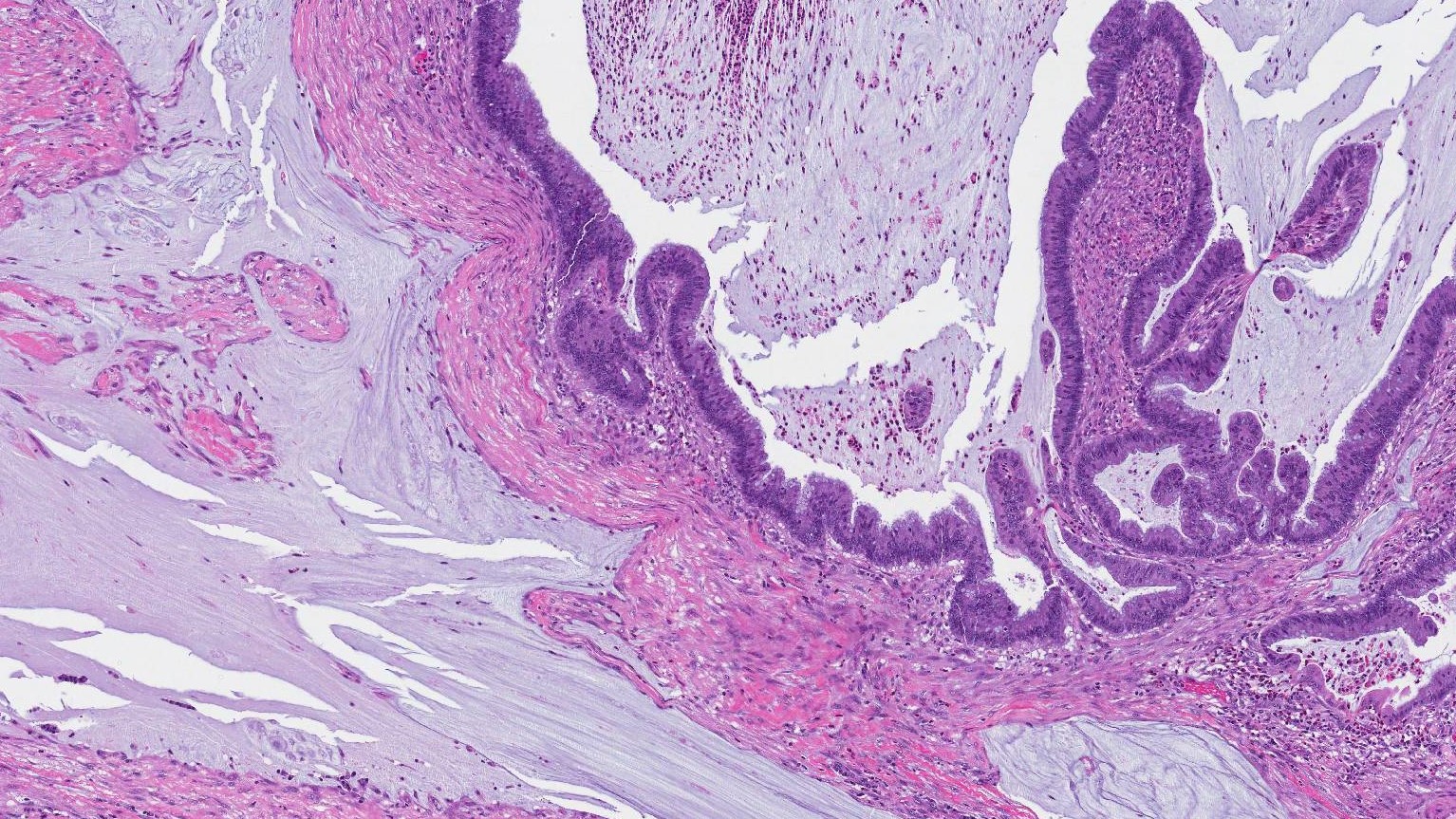
Ako patológovia hodnotia mucinózny adenokarcinóm?
Patológovia používajú termín diferencovaný na rozdelenie mucinózneho adenokarcinómu do štyroch stupňov – dobre diferencovaný, stredne diferencovaný, slabo diferencovaný a nediferencovaný. Stupeň je založený na percentách nádoru tvoriacich okrúhle štruktúry tzv žaluďov. Dobre diferencovaný nádor (1. stupeň) je viac ako 95 % žliaz. Stredne diferencovaný nádor (2. stupeň) je 50 až 95 % žliaz. Zle diferencovaný nádor (3. stupeň) má menej ako 50 % žliaz. Nediferencovaný nádor (stupeň 4) netvorí žiadne žľazy. Stupeň je dôležitý, pretože menej diferencované nádory (napríklad zle diferencované a nediferencované nádory) sa správajú agresívnejšie a je pravdepodobnejšie, že sa rozšíria do iných častí tela.
Čo znamená invázia?
Patológovia používajú slovo invázie opísať šírenie nádorových buniek z vnútra hrubého čreva do okolitých tkanív. Mucinózny adenokarcinóm začína od žaluďov na vnútornom povrchu hrubého čreva. Žľazy sú súčasťou tenkej vrstvy tkaniva tzv sliznice. Vrstvy tkaniva pod sliznicou zahŕňajú submukózu, muscularis propria, subserózne tukové tkanivo a serózu. Ako nádor rastie, bunky sa môžu šíriť do týchto vrstiev. Nakoniec môžu nádorové bunky preraziť vonkajší povrch hrubého čreva a rozšíriť sa priamo do blízkych orgánov a tkanív.
Úroveň invázie je najhlbším bodom invázie a môže sa merať až po vyšetrení nádoru pod mikroskopom patológom. Úroveň invázie je dôležitá, pretože nádory, ktoré prenikajú hlbšie do steny hrubého čreva, sa s väčšou pravdepodobnosťou rozšíria do iných častí tela. Úroveň invázie sa tiež používa na určenie patologického štádia nádoru (pT).
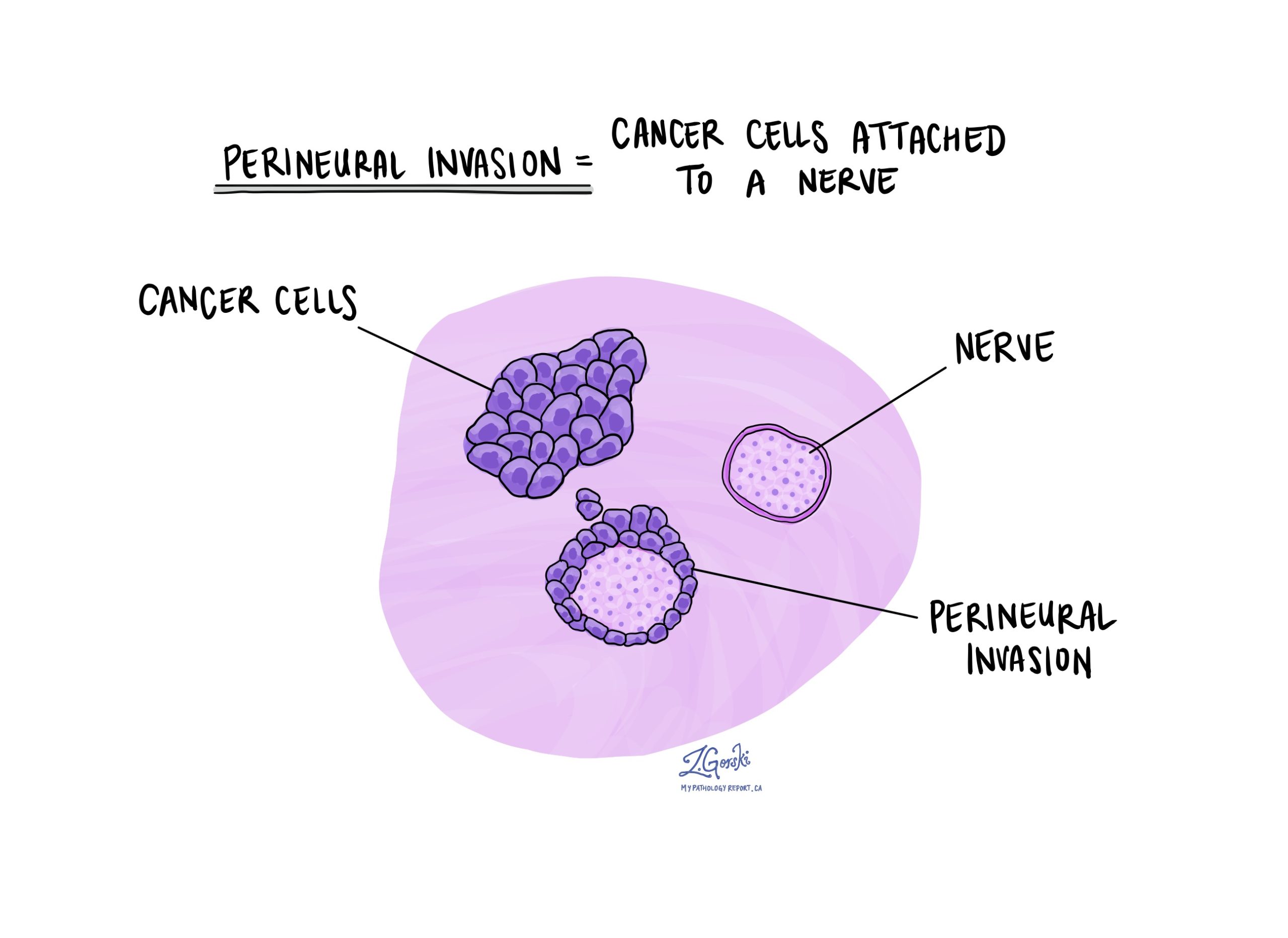
Čo znamená perineurálna invázia?
Nervy sú ako dlhé drôty zložené zo skupín buniek nazývaných neuróny. Nervy sa nachádzajú po celom tele a sú zodpovedné za odosielanie informácií (ako je teplota, tlak a bolesť) medzi telom a mozgom. Perineurálna invázia je termín, ktorý patológovia používajú na opis nádorových buniek pripojených k nervu. Perineurálna invázia je dôležitá, pretože nádorové bunky, ktoré sa pripojili k nervu, môžu rásť pozdĺž nervu a do okolitých tkanív. To zvyšuje riziko, že nádor po liečbe znova narastie.
Čo znamená lymfovaskulárna invázia?
Krv sa pohybuje po tele cez dlhé tenké trubice nazývané krvné cievy. Iný typ tekutiny nazývanej lymfa, ktorý obsahuje odpadové a imunitné bunky, sa pohybuje po tele cez lymfatické kanály. Termín lymfovaskulárna invázia sa používa na opis nádorových buniek, ktoré sa nachádzajú vo vnútri krvnej cievy alebo lymfatického kanála. Lymfovaskulárna invázia je dôležitá, pretože akonáhle sú nádorové bunky vo vnútri krvnej cievy alebo lymfatického kanála, sú schopné metastázovať (šírenie) do iných častí tela ako napr lymfatické uzliny alebo pľúca.
Prítomnosť nádorových buniek vo veľkej žile za stenou hrubého čreva (mimo hrubého zväzku svalov) je spojená s vysokým rizikom, že rakovinové bunky sa nakoniec nájdu v pečeni.

Čo je to marža?
V hrubom čreve, a okraj je akékoľvek tkanivo, ktoré vyrezal chirurg, aby odstránil nádor z vášho tela. Hrubé črevo je dlhá trubica a váš chirurg bude musieť vyrezať časť trubice, aby mohol odstrániť nádor z vášho tela. Dva odrezané konce trubice sa nazývajú proximálny a distálny okraj. Radiálny okraj je akékoľvek tkanivo okolo trubice, ktoré je potrebné odrezať.
Okraj sa nazýva negatívny, ak na odrezanom okraji tkaniva nie sú viditeľné žiadne rakovinové bunky. Okraj sa považuje za pozitívny, keď sú rakovinové bunky na samom okraji odrezaného tkaniva. Pozitívny okraj je spojený s vyšším rizikom, že sa nádor po liečbe bude opakovať na rovnakom mieste.
Vaša správa tiež popíše, ak existuje adenómy alebo iné predrakovinové stavy boli pozorované na okraji. Okraje bude popísaná vo vašej správe až po odstránení celého nádoru.

Čo je nádorové ložisko?
Nádorové ložisko je skupina rakovinových buniek, ktoré sú oddelené od hlavného nádoru, ale nie v a lymfatická uzlina. Prítomnosť nádorových ložísk je spojená s vyšším rizikom, že sa rakovina po liečbe rozšíri do iného miesta tela, ako sú pľúca.
Čo znamená pučenie nádoru?
Pučanie nádoru je termín, ktorý patológovia používajú na opis buď jednotlivých rakovinových buniek, alebo malých skupín rakovinových buniek pozorovaných na okraji nádoru. Skóre sa pridelí, buď nízke, stredné alebo vysoké, na základe počtu púčikov pozorovaných pod mikroskopom. Vysoké skóre je spojené so zvýšeným rizikom, že sa rakovinové bunky rozšíria do inej časti tela.
Čo znamená účinok liečby?
Ak ste pred odstránením nádoru dostali liečbu (buď chemoterapiu alebo rádioterapiu, alebo oboje), váš patológ starostlivo vyšetrí oblasť tkaniva, kde bol nádor predtým identifikovaný, aby zistil, či sú nejaké rakovinové bunky ešte živé ( životaschopné).
Najčastejšie používaný systém opisuje liečebný účinok na stupnici od 0 do 3, pričom 0 znamená žiadne životaschopné rakovinové bunky (všetky rakovinové bunky sú mŕtve) a 3 predstavuje rozsiahlu reziduálnu rakovinu bez zjavnej regresie nádoru (všetky alebo väčšina rakovinové bunky sú živé).
Čo sú lymfatické uzliny?
Lymfatické uzliny sú malé imunitné orgány umiestnené v celom tele. Rakovinové bunky môžu cestovať z nádoru do lymfatických uzlín cez lymfatické kanály umiestnené v nádore a okolo neho (pozri Lymfovaskulárnu inváziu vyššie). Pohyb rakovinových buniek z nádoru do lymfatických uzlín sa nazýva metastáza.
Väčšina správ obsahuje celkový počet vyšetrených lymfatických uzlín a počet, ak nejaké existujú, ktoré obsahujú rakovinové bunky. Váš patológ starostlivo vyšetrí všetky lymfatické uzliny na rakovinové bunky. Lymfatické uzliny, ktoré obsahujú rakovinové bunky, sa často nazývajú pozitívne, zatiaľ čo tie, ktoré neobsahujú žiadne rakovinové bunky, sa nazývajú negatívne.
Nájdenie rakovinových buniek v a lymfatická uzlina je dôležitá, pretože je spojená s vyšším rizikom, že rakovinové bunky sa nájdu v iných lymfatických uzlinách alebo vo vzdialenom orgáne, ako sú pľúca. Vyšetrenie lymfatických uzlín sa používa aj na určenie štádia uzlín (pozri Patologické štádium nižšie).

Čo sú to proteíny na opravu nesúladu?
Mismatch repair (MMR) je systém vo vnútri všetkých normálnych, zdravých buniek na opravu chýb v našom genetickom materiáli (DNA). Systém sa skladá z rôznych proteínov a štyri najbežnejšie sa nazývajú MSH2, MSH6, MLH1 a PMS2.
Štyri chybné opravné proteíny MSH2, MSH6, MLH1 a PMS2 pracujú v pároch na opravu poškodenej DNA. Konkrétne MSH2 spolupracuje s MSH6 a MLH1 pracuje s PMS2. Ak dôjde k strate jedného proteínu, pár nemôže normálne fungovať. Strata jedného z týchto proteínov zvyšuje riziko vzniku rakoviny.
Patológovia nariaďujú test na opravu nesúladu, aby zistili, či sa niektorý z týchto proteínov nestratil v nádore. Ak bolo na vašej vzorke tkaniva objednané testovanie opravy nesúladu, výsledky budú opísané vo vašej patologickej správe.
Ako patológovia testujú proteíny na opravu nesúladu?
Najbežnejším spôsobom testovania chybných opravných proteínov je vykonanie testu tzv imunohistochémia. Tento test umožňuje patológom zistiť, či nádorové bunky produkujú všetky štyri chybné opravné proteíny.
Ak nádorové bunky neprodukujú jeden z proteínov, vaša správa opíše tento proteín ako „stratený“ alebo „nedostatočný“. Pretože opravné proteíny nesúladu fungujú v pároch (MSH2 + MSH6 a MLH1 + PMS2), často sa stratia dva proteíny súčasne.
Ak nádorové bunky vo vzorke tkaniva vykazujú stratu jedného alebo viacerých opravných proteínov nesúladu, možno ste zdedili Lynchov syndróm a mali by ste byť poslaní ku genetickému špecialistovi na ďalšie testy a poradenstvo.
Ako patológovia určujú patologické štádium (pTNM) pre mucinózny adenokarcinóm?
Patologické štádium mucinózneho adenokarcinómu je založené na TNM stagingovom systéme, medzinárodne uznávanom systéme pôvodne vytvorenom Americký spoločný výbor pre rakovinu. Tento systém využíva informácie o primárnom nádor (T), lymfatické uzliny (N) a vzdialené metastatický choroby (M), aby sa určilo úplné patologické štádium (pTNM). Váš patológ vyšetrí predložené tkanivo a každej časti pridelí číslo. Vo všeobecnosti platí, že vyššie číslo znamená pokročilejšie ochorenie a horšie prognóza.
Štádium nádoru (pT) pre mucinózny adenokarcinóm
Mucinózny adenokarcinóm má štádium nádoru medzi 1 a 4 na základe vzdialenosti, ktorú rakovinové bunky prešli zo sliznice do steny hrubého čreva alebo okolitých tkanív (rozšírenie nádoru).
- T1 – Nádor je v submukóze tesne pod sliznicou na vnútornom povrchu hrubého čreva.
- T2 – Nádor vstúpil do muscularis propria hrubého čreva.
- T3 – Nádor, ktorý prešiel celou svalovou stenou a nachádza sa v tuku blízko vonkajšieho povrchu hrubého čreva.
- T4 – Nádor je v seróze na vonkajšom povrchu hrubého čreva alebo sa dostal do okolitých orgánov, ako je močový mechúr alebo brušná stena.
Nodálne štádium (pN) pre mucinózny adenokarcinóm
Mucinózny adenokarcinóm má uzlové štádium medzi 0 a 2 na základe toho, či sa v niektorom z lymfatické uzliny vyšetrený alebo nález nádorových ložísk. Ak sa v žiadnej z vyšetrovaných lymfatických uzlín nenašli rakovinové bunky, uzlinové štádium je N0. Ak neboli odoslané žiadne lymfatické uzliny na patologické vyšetrenie, štádium uzlín nemožno určiť a je uvedené ako NX.
Metastatické štádium (pM) pre mucinózny adenokarcinóm
Mucinózny adenokarcinóm má metastatické štádium 0 alebo 1 na základe prítomnosti rakovinových buniek na vzdialenom mieste v tele (napríklad v pečeni). Štádium M možno priradiť iba vtedy, ak sa tkanivo zo vzdialeného miesta odošle na patologické vyšetrenie. Pretože toto tkanivo je zriedkavo prítomné, štádium M nemožno určiť a je uvedené ako X.


