作者:Jason Wasserman 醫學博士 FRCPC
2023 年 12 月 14 日
鱗狀細胞癌(SCC),也稱為浸潤性鱗狀細胞癌,是最常見的子宮頸癌類型。 腫瘤開始於 鱗狀細胞 通常在 上皮 在的外表面 宮頸.
子宮頸鱗狀細胞癌可以是角化性 (KSCC)、非角質化性 (NKSCC) 或基底樣細胞癌。 角化意味著腫瘤細胞正在製造一種稱為角蛋白的蛋白質。 非角化意味著腫瘤細胞不產生角質蛋白。 基底細胞樣意味著腫瘤細胞類似於通常在上皮基部發現的基底細胞。 儘管存在這些差異,所有三種亞型都表現出相似的行為 預後.
是什麼導致宮頸鱗狀細胞癌?
子宮頸鱗狀細胞癌最常見的原因是感染稱為「性傳播病毒」的性傳播病毒 人乳頭瘤病毒(HPV)。 該病毒感染子宮頸區域的細胞,該區域稱為“ 轉化區。 HPV 分為多種類型,其中 16 種類型(18、31、33、35、39、45、51、52、56、58、59 和 90)導致 XNUMX% 以上的子宮頸鱗狀細胞癌病例。 由 HPV 引起的腫瘤稱為 HPV 相關性腫瘤,非 HPV 引起的腫瘤稱為 HPV 無關性腫瘤。
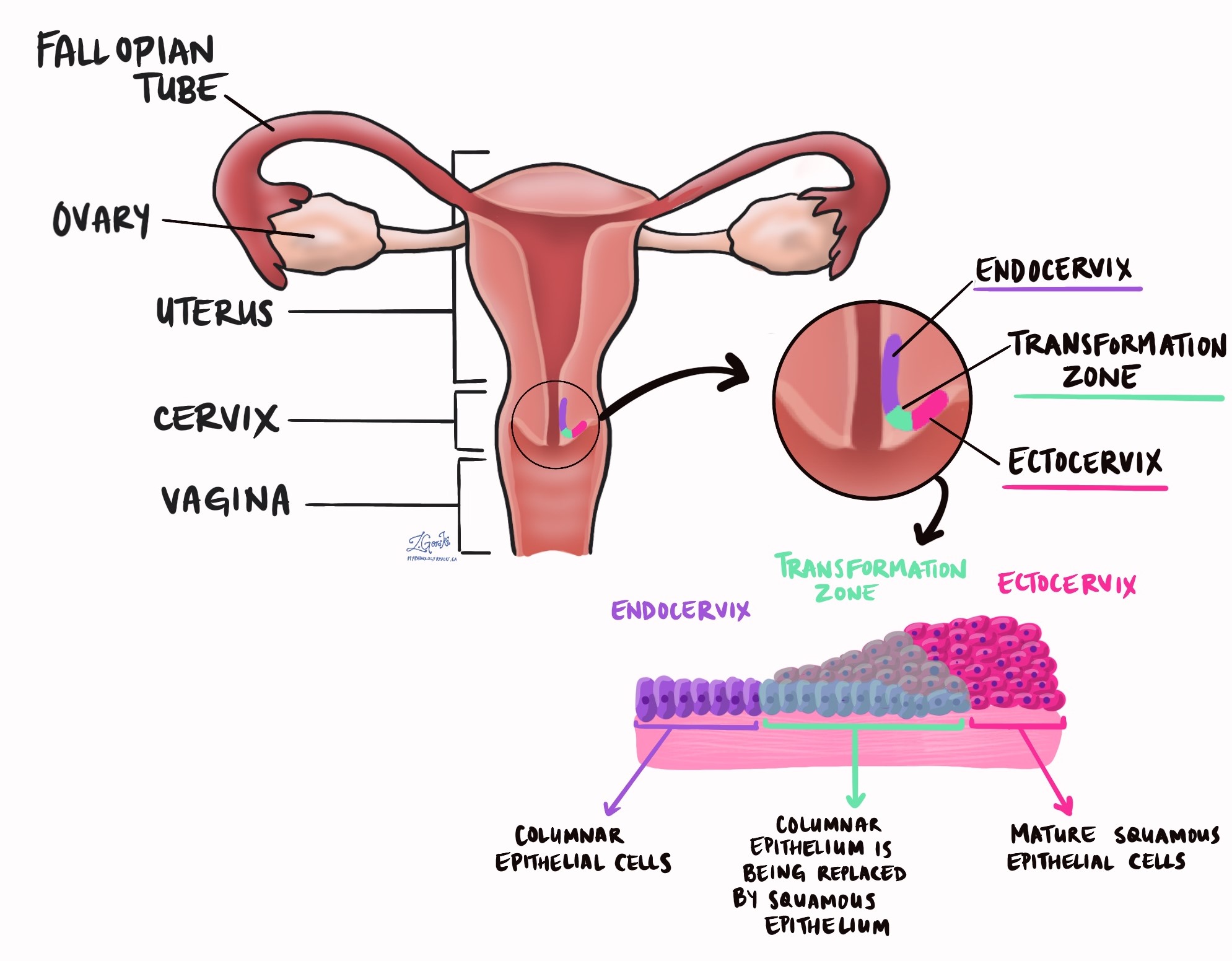
子宮頸鱗狀細胞癌有哪些症狀?
小腫瘤通常不會引起任何症狀,並且在進行巴氏抹片篩檢時發現腫瘤。 與較大腫瘤相關的症狀包括異常陰道出血、分泌物和疼痛。
您的子宮頸鱗狀細胞癌病理報告
子宮頸鱗狀細胞癌病理報告中的資訊將取決於所執行的手術。 對於小程序,例如 子宮頸抹片檢查,您的報告可能只包括診斷。 A 活檢 報告還可能包括腫瘤 級 和 免疫組化 可以執行尋找 p16 在腫瘤細胞中。 對於較大的程序,例如 切除 or 切除 進行切除整個腫瘤的附加訊息,例如腫瘤的大小、浸潤深度和評估 利潤率 也可以描述。 請參閱以下部分以了解更多詳細資訊。
如果子宮頸鱗狀細胞癌被描述為高分化、中分化或低分化,這意味著什麼?
病理學家根據腫瘤細胞與正常細胞的相似程度,將子宮頸鱗狀細胞癌分為三個等級-高分化、中分化和低分化 鱗狀細胞 當在顯微鏡下檢查時。 等級很重要,因為較高等級的腫瘤(例如分化差的腫瘤)表現得更具侵襲性且更有可能 轉移 (擴散)到身體的其他部位。
子宮頸鱗狀細胞癌的分級如下:
- 子宮頸分化良好的 SCC(1 級) – 子宮頸分化良好的鱗狀細胞癌由看起來與正常鱗狀細胞幾乎相同的腫瘤細胞組成。
- 子宮頸中分化 SCC(2 級) – 子宮頸中分化鱗狀細胞癌由腫瘤細胞組成,其外觀與正常鱗狀細胞不同,但仍可被識別為鱗狀細胞。
- 子宮頸低分化鱗狀細胞癌(3級) – 子宮頸低分化鱗狀細胞癌由看起來與正常鱗狀細胞非常不同的腫瘤細胞組成。 這些細胞可能看起來非常異常,以至於您的病理學家可能需要進行額外的測試,例如 免疫組化 以確認診斷。 這些腫瘤往往表現得非常具有侵略性,並且與更糟糕的情況有關。 預後 與高分化和中分化腫瘤相比。
病理學家如何確定子宮頸鱗狀細胞癌的腫瘤大小以及為什麼它很重要?
手術切除腫瘤後,將測量三個維度—長度、寬度和浸潤深度。 浸潤深度大於 5 毫米且寬度大於 7 毫米的腫瘤更傾向於 轉移 (擴散)到身體的其他部位,例如 淋巴結。 這些測量也用於確定病理腫瘤分期 (pT)。
腫瘤擴展是什麼意思,為什麼它很重要?
腫瘤擴展描述了癌細胞從腫瘤起始處擴散的距離 宮頸。 大腫瘤可以生長到子宮頸以外,涉及周圍的器官和組織,例如子宮旁、子宮內膜、陰道、膀胱和直腸。 如果這些組織中的任何一個被切除,它們將被仔細檢查是否有癌細胞。
您的病理學家只能在整個腫瘤切除後才能確定腫瘤延伸的程度。 它將不會在您的報告中描述 子宮頸抹片檢查 或 活檢. 腫瘤擴散到宮旁或宮頸周圍的其他器官與更糟的情況有關 預後 並用於確定病理腫瘤分期(pT)。
間質侵犯意味著什麼以及為什麼它很重要?
覆蓋子宮頸內表面的組織稱為 上皮 而上皮下方的組織稱為 基質。 子宮頸鱗狀細胞癌始於上皮,但隨著腫瘤生長,細胞擴散到基質。 這稱為基質 侵略。 間質侵犯的量與腫瘤大小不同,因為腫瘤大小也包括任何 高鐵 可能位於入侵區域上方。 因此,腫瘤的大小可能大於間質浸潤的量。
大多數病理報告會從兩個方向描述間質浸潤的程度:
- 入侵深度 – 這是從腫瘤表面到浸潤最深點測量的浸潤量。
- 水平侵入範圍 – 這是從腫瘤一側到另一側測量的侵襲量。
間質侵襲的量很重要,因為它用於確定病理腫瘤分期(pT)。 一般來說,較少的間質浸潤與較好的預後相關。 預後 而更多的侵襲與更差的預後相關。
淋巴血管浸潤是什麼意思,為什麼它很重要?
淋巴管侵犯是指在血管或淋巴管內發現癌細胞。 血管是細長的管道,將血液輸送到全身。 淋巴管與小血管類似,只不過它們攜帶稱為淋巴液的液體而不是血液。 淋巴管與稱為免疫器官的小型免疫器官相連。 淋巴結 遍布全身。 淋巴血管入侵很重要,因為癌細胞可以利用血管或淋巴管擴散到身體的其他部位,例如淋巴結或肺部。 如果發現淋巴血管侵犯,它將包含在您的報告中。

什麼是利潤以及為什麼利潤很重要?
A 邊 是指外科醫生必須切除以將腫瘤從體內切除的任何組織。 如果您接受了從體內切除整個腫瘤的外科手術,您的病理學家將仔細檢查邊緣,以確保組織切割邊緣沒有癌細胞。
如果在組織的切割邊緣沒有癌細胞,則邊緣被稱為陰性。 相反,當在切割組織的邊緣看到癌細胞時,邊緣被認為是陽性的。 如果 高鐵 在您的報告中也將描述的邊緣處可見。在邊緣發現癌細胞會增加腫瘤在該位置重新生長的風險。
您的報告中描述的切緣數量和類型將取決於為從您的身體切除腫瘤而執行的手術類型。 巴氏塗片沒有邊緣。
常見的邊距包括:
- 宮頸邊緣 – 這是子宮頸與子宮內部相遇的地方。
- 宮頸外緣 – 這是子宮頸的底部,最靠近陰道。
- 深邊距 – 這是子宮頸壁內的組織。
- 徑向邊緣 – 這是圍繞子宮頸的軟組織。 如果您同時切除了整個子宮頸和子宮,您的報告中才會描述徑向邊緣。

什麼是淋巴結?為什麼它們很重要?
淋巴結 是遍布全身的小型免疫器官。 癌細胞可以通過稱為淋巴管的小血管從腫瘤擴散到淋巴結。 淋巴結並不總是與腫瘤同時切除。 但是,當淋巴結被切除時,它們將在顯微鏡下進行檢查,結果將在您的報告中進行描述。

癌細胞通常首先擴散到靠近腫瘤的淋巴結,但也可能涉及遠離腫瘤的淋巴結。 因此,首先切除的淋巴結通常靠近腫瘤。 距離腫瘤較遠的淋巴結通常只有在腫大時才會被切除,臨床高度懷疑淋巴結中可能存在癌細胞。 大多數報告將包括檢查的淋巴結總數、在體內發現淋巴結的位置以及含有癌細胞的數量(如果有)。 淋巴結中的一組癌細胞稱為轉移瘤或轉移性沉積物。 對於子宮頸鱗狀細胞癌,也將測量轉移灶的大小,如下:
- 分離的腫瘤細胞 – 淋巴結內有癌細胞的區域小於 0.2 毫米。
- 微轉移 – 淋巴結內有癌細胞的區域大於 0.2 毫米但小於 2 毫米。
- 巨轉移 – 淋巴結內有癌細胞的區域大小超過 2 毫米。
淋巴結檢查很重要,原因有二。 首先,該資訊確定病理淋巴結分期 (pN)。 其次,在淋巴結中發現癌細胞會增加將來在身體其他部位發現癌細胞的風險。 因此,您的醫生在決定是否需要化療、放療或免疫療法等額外治療時將使用此資訊。
如果淋巴結被描述為陽性,這意味著什麼?
病理學家經常使用“陽性”一詞來描述含有癌細胞的淋巴結。 例如,含有癌細胞的淋巴結可能被稱為“惡性腫瘤陽性”或“轉移癌陽性”。
如果淋巴結被描述為陰性,這意味著什麼?
病理學家經常使用“陰性”一詞來描述不含任何癌細胞的淋巴結。 例如,一個不含癌細胞的淋巴結可能被稱為“惡性腫瘤陰性”或“轉移癌陰性”。
使用哪些資訊來確定病理分期 (pTNM)?
子宮頸 SCC 的病理分期是基於 TNM 分期系統,該系統是由國際公認的系統創建的 美國癌症聯合委員會. 該系統使用有關主要的信息 瘤 (T), 淋巴結 (N) 和遙遠的 轉移性 疾病(M)來確定完整的病理階段(pTNM)。 您的病理學家將檢查提交的組織並給每個部分一個編號。 一般來說,較高的數字意味著更嚴重的疾病和更嚴重的疾病 預後.
腫瘤分期 (pT)
子宮頸鱗狀細胞癌的病理腫瘤分期基於三個因素:間質侵犯的量、腫瘤的大小、腫瘤向周圍器官或組織的擴展。
- T1a – 只有在顯微鏡下檢查組織後才能發現此類腫瘤。 這些腫瘤的浸潤深度也為 5 毫米或更小 與 水平間距為 7 毫米或更小。
- T1b – 您的醫生在您體檢時看到了腫瘤 OR 侵入深度大於5毫米 OR 水平擴展大於 7 毫米。
- T2a – 腫瘤延伸到子宮外,但未進入宮旁。
- T2b – 腫瘤延伸到宮旁。
- T3a – 腫瘤延伸到陰道下部。
- T3b – 腫瘤延伸至骨盆壁 OR 腫瘤已對腎臟造成損傷。
- T4 – 腫瘤延伸到膀胱或直腸 OR 腫瘤從骨盆延伸到腹部。
節點階段 (pN)
病理淋巴結分期 (pN) 基於淋巴結的癌細胞檢查。
- NX – 無淋巴結送病理檢查。
- N0 – 檢查的任何淋巴結中均未發現癌細胞。
- N0(i+) – 在淋巴結中只發現了孤立的癌細胞。
- N1 – 在至少一個淋巴結中發現了一組大於 0.2 毫米的癌細胞。
轉移階段 (pM)
根據體內遠端部位(例如肺部)是否有癌細胞,鱗狀細胞癌的轉移階段為 0 或 1。 只有將遠處的組織提交進行病理檢查才能確定轉移階段。 由於這種組織很少存在,因此無法確定轉移階段,並被列為 pMX。
關於這篇文章
本文由醫生撰寫,旨在幫助您閱讀和理解您的病理報告。 聯絡我們 如果您對本文或您的疾病報告有任何疑問。 讀 這篇文章 有關典型病理報告各部分的更一般性介紹。


