von Jason Wasserman MD PhD FRCPC
29. Februar 2024
Ein Chondrosarkom Grad 1, auch niedriggradiges Chondrosarkom genannt, ist eine Krebsart, die aus Knorpel besteht, der sich im Mark (zentraler Raum) eines Knochens entwickelt. Es ist eine der häufigsten Arten von primärem Knochenkrebs bei Erwachsenen.
Warum ist die Note wichtig?
Chondrosarkome werden anhand ihres Aussehens unter dem Mikroskop und ihrer Wachstums- und Ausbreitungswahrscheinlichkeit klassifiziert. Das Bewertungssystem ist wichtig, um die Aggressivität des Tumors zu bestimmen und die Behandlung zu steuern. Ein Chondrosarkom Grad 1 gilt als die am wenigsten aggressive Form des Chondrosarkoms. Es wird als Grad 1 bezeichnet, da die Zellen bei mikroskopischer Untersuchung normalen Knorpelzellen ähneln und nur minimale Anzeichen einer Bösartigkeit aufweisen. Diese Tumoren wachsen langsam und es ist weniger wahrscheinlich, dass sie wachsen metastasieren (Ausbreitung) als höhergradige Chondrosarkome.
Was verursacht ein Chondrosarkom Grad 1?
Die genaue Ursache eines Chondrosarkoms Grad 1 ist nicht vollständig geklärt. Es wird angenommen, dass es wie bei anderen Krebsarten auf Mutationen (Veränderungen) in der DNA von Knochenzellen zurückzuführen ist. Spezifische Risikofaktoren oder Ursachen, die zu diesen Mutationen beim Chondrosarkom Grad 1 führen, sind jedoch nicht genau definiert. Bestimmte genetische Erkrankungen, eine vorangegangene Strahlentherapie und chronische Entzündungen können das Risiko für die Entwicklung eines Chondrosarkoms erhöhen. Beispielsweise haben Patienten mit einem genetischen Syndrom namens Endochondromatose, die eine Mutation im IDH1- oder IDH2-Gen tragen, ein erhöhtes Risiko, ein Chondrosarkom zu entwickeln.
Was sind die Symptome eines Chondrosarkoms 1. Grades?
Zu den Symptomen eines Chondrosarkoms 1. Grades können gehören:
- Ein fühlbarer Klumpen oder eine Masse.
- Schmerzen im betroffenen Bereich, die nachts oder bei Aktivität schlimmer werden können.
- Schwellung oder Druckempfindlichkeit an der Tumorstelle.
- Eingeschränkter Bewegungsumfang, wenn sich der Tumor in der Nähe eines Gelenks befindet.
Diese Symptome sind nicht spezifisch für das Chondrosarkom und können mit anderen, weniger schwerwiegenden Erkrankungen verbunden sein.
Genetische Veränderungen im Zusammenhang mit einem Chondrosarkom Grad 1
Die genetischen Veränderungen bei Chondrosarkomen Grad 1 können variieren und das gesamte Spektrum der Mutationen wird noch erforscht. Mutationen der Gene IDH1 und IDH2 wurden bei einigen Knorpeltumoren, einschließlich Chondrosarkomen, identifiziert. Diese Mutationen sind am Zellstoffwechsel beteiligt und können zur bösartigen Transformation von Knochenzellen beitragen.
Was ist der Unterschied zwischen einem Chondrosarkom Grad 1 und einem zentralen atypischen Knorpeltumor?
Ein Chondrosarkom Grad 1 und a zentraler atypischer Knorpeltumor Sie haben viele gemeinsame Merkmale und unterscheiden sich vor allem durch den Ort im Körper, an dem sich der Tumor entwickelt. Der Begriff Chondrosarkom Grad 1 wird verwendet, wenn der Tumor einen flachen Knochen des Achsenskeletts (z. B. Schulterblatt, Becken, Wirbelsäule oder Schädelbasis) befällt. Der Begriff „atypischer Knorpeltumor“ wird verwendet, wenn der Tumor einen kurzen oder langen Knochen des Blinddarmskeletts (Finger, Zehen, Arme oder Beine) betrifft.
Ihr Pathologiebericht für ein Chondrosarkom Grad 1
Die Informationen in Ihrem Pathologiebericht zum Chondrosarkom Grad 1 hängen von der Art des durchgeführten Eingriffs ab. Zum Beispiel nach einem Biopsie, darf Ihr Bericht nur die Diagnose und den Grad enthalten. Nach einem größeren chirurgischen Eingriff wie z Resektion Wurde eine vollständige Entfernung des Tumors durchgeführt, kann Ihr Bericht zusätzliche Informationen wie die Tumorgröße und die Beurteilung enthalten Margen.
Mikroskopische Merkmale dieses Tumors
Die Diagnose eines Chondrosarkoms Grad 1 kann nur gestellt werden, nachdem ein Pathologe einen Teil oder den gesamten Tumor unter dem Mikroskop untersucht hat.
Pathologen achten bei dieser Diagnose auf die folgenden mikroskopischen Merkmale:
- Tumorzellularität: Die Zellen im Tumor ähneln normalen Knorpelzellen, sind jedoch in ihrer Anzahl leicht erhöht.
- Nukleare Atypien: Die Tumorzellen beim Chondrosarkom Grad 1 sind typischerweise mild Kernatypie (Auffälligkeiten in der Kern der Zelle).
- Mitosen: Mitosen sind Zellen, die sich teilen, um neue Zellen zu bilden. Ein Chondrosarkom Grad 1 weist typischerweise eine niedrige Mitoserate auf, was auf eine langsame Zellteilung hinweist.
- Matrix: In der Pathologie wird der Begriff Matrix verwendet, um das Material zu beschreiben, das Zellen umgibt. Ein Chondrosarkom Grad 1 weist typischerweise eine reichlich vorhandene extrazelluläre Matrix auf, die normalem Knorpel ähnelt.
- Tumornekrose: Nekrose ist eine Form des Zelltods, die häufig bei aggressiveren Krebsarten auftritt. Infolgedessen weisen die meisten Chondrosarkome Grad 1 keine Tumornekrose auf.
Diese Merkmale unterscheiden Chondrosarkome Grad 1 von Chondrosarkomen höheren Grades, die eine ausgeprägtere Zellatypie, eine erhöhte Zellularität, höhere Mitoseraten und Nekrose aufweisen.

Tumorverlängerung
Ein Chondrosarkom Grad 1 beginnt im Inneren eines Knochens. Wenn der Tumor jedoch wächst, kann er die äußere Oberfläche des Knochens durchbrechen und sich in umliegende Organe oder Gewebe wie Muskeln, Fett und den Raum um ein Gelenk ausbreiten. Es kann sich auch direkt in andere Knochen ausbreiten. Wenn dies geschehen ist, kann es in Ihrem Bericht enthalten sein und wird normalerweise als Tumorausdehnung oder extraossäre Ausdehnung (extraossär bedeutet „außerhalb des Knochens“) beschrieben. Wenn sich der Tumor in einen anderen Knochen ausgebreitet hat, wird dies ebenfalls in Ihrem Bericht beschrieben. Die Tumorausdehnung ist wichtig, da sie zur Bestimmung des pathologischen Tumorstadiums (pT) dient.
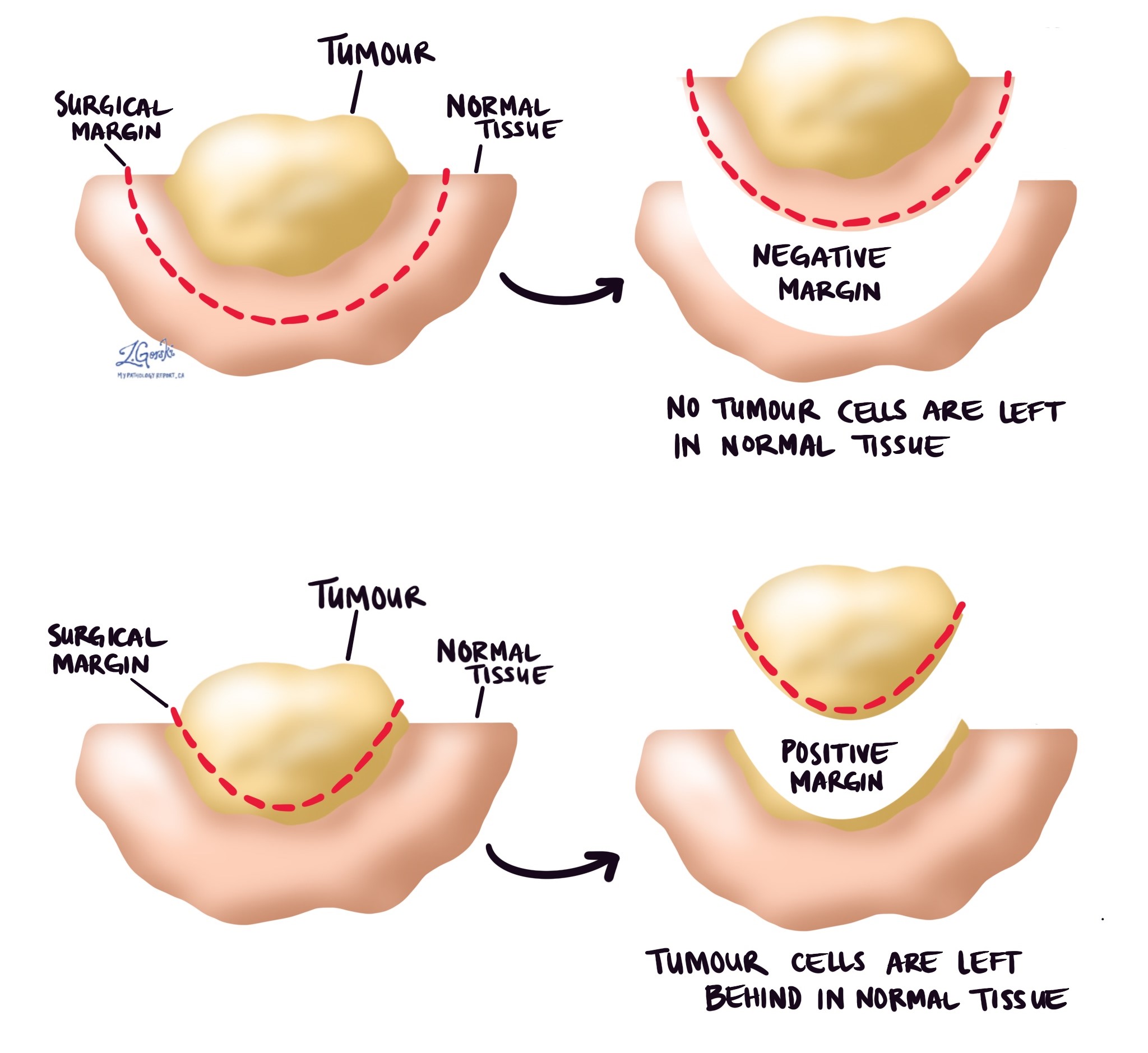
Die Margen
A Marge ist jedes Gewebe, das vom Chirurgen geschnitten wurde, um den Knochen (oder einen Teil des Knochens) und den Tumor aus Ihrem Körper zu entfernen. Abhängig von der Art der Operation, die Sie hatten, die Arten der Ränder, die proximal (der Teil des Knochens, der der Körpermitte am nächsten liegt) und distal (der Teil des Knochens, der am weitesten von der Körpermitte entfernt ist) umfassen können Ränder, Weichteilränder, Blutgefäßränder und Nervenränder.
Alle Ränder werden von Ihrem Pathologen unter dem Mikroskop sehr genau untersucht, um den Randstatus zu bestimmen. Ein Rand wird als negativ angesehen, wenn sich am Rand des geschnittenen Gewebes keine Krebszellen befinden. Ein Rand gilt als positiv, wenn sich am Rand des geschnittenen Gewebes Krebszellen befinden. Ein positiver Rand ist mit einem höheren Risiko verbunden, dass der Tumor nach der Behandlung an derselben Stelle erneut wächst (Lokalrezidiv).
Pathologisches Stadium (pTNM)
Das pathologische Stadium für ein Chondrosarkom Grad 1 basiert auf dem TNM-Stufensystem, einem international anerkannten System, das von der entwickelt wurde Amerikanisches gemeinsames Komitee für Krebs. Dieses System verwendet Informationen über den Primärtumor (T), Lymphknoten (N) und entfernt metastasiertem Krankheit (M), um das vollständige pathologische Stadium (pTNM) zu bestimmen. Ihr Pathologe wird das eingereichte Gewebe untersuchen und jedem Teil eine Nummer zuweisen. Im Allgemeinen bedeutet eine höhere Zahl eine fortgeschrittenere Erkrankung und eine Verschlechterung Prognose. Das pathologische Stadium wird erst nach Entfernung des gesamten Tumors in Ihren Bericht aufgenommen. Es wird nicht nach einer Biopsie eingeschlossen.
Tumorstadium (pT)
Das pathologische Tumorstadium (pT) für ein Chondrosarkom Grad 1 hängt davon ab, wo im Körper sich der Tumor befand.
Tumoren im Blinddarmskelett
Dies sind Knochen Ihrer Gliedmaßen und umfassen Arme, Beine, Schulter, Rumpf, Schädel und Gesichtsknochen. Das Stadium richtet sich nach der Tumorgröße und danach, ob sich der Tumor von einem Knochen in einen anderen ausgebreitet hat.
- pT1: Tumor ≤ 8 cm in der größten Ausdehnung.
- pT2: Tumor > 8 cm in größter Ausdehnung.
- pT3: Diskontinuierliche Tumoren in der primären Knochenstelle.
Tumore in der Wirbelsäule
Bei Tumoren in der Wirbelsäule basiert das Stadium auf der Ausbreitung von Tumorzellen in umliegende Organe und Gewebe.
- pT1: Der Tumor ist auf ein Wirbelsegment oder zwei benachbarte Wirbelsegmente beschränkt.
- pT2: Der Tumor ist auf drei benachbarte Wirbelsegmente beschränkt.
- pT3: Der Tumor ist auf vier oder mehr benachbarte Wirbelsegmente oder alle nicht benachbarten Wirbelsegmente beschränkt.
- pT4: Ausdehnung in den Spinalkanal oder große Gefäße.
Tumoren im Becken
Bei Tumoren im Becken richtet sich das Stadium nach der Größe des Tumors und seiner Ausbreitung in benachbarte Organe und Gewebe.
- pT1: Der Tumor ist auf ein Beckensegment beschränkt und weist keine extraossäre (außerhalb des Knochens wachsende) Ausdehnung auf.
- pT1a: Tumor ≤ 8 cm in der größten Ausdehnung.
- pT1b: Tumor >8 cm in größter Ausdehnung.
- pT2: Tumor beschränkt auf ein Beckensegment mit extraossärer Ausdehnung oder auf zwei Segmente ohne extraossäre Ausdehnung.
- pT2a: Tumor ≤ 8 cm in der größten Ausdehnung.
- pT2b: Tumor >8 cm in größter Ausdehnung.
- pT3: Tumor, der sich über zwei Beckensegmente mit extraossärer Ausdehnung erstreckt.
- pT3a: Tumor ≤ 8 cm in der größten Ausdehnung.
- pT3b: Tumor >8 cm in größter Ausdehnung.
- pT4: Tumor, der sich über drei Beckensegmente erstreckt oder das Iliosakralgelenk durchquert.
- pT4a: Der Tumor befällt das Iliosakralgelenk und erstreckt sich medial bis zum sakralen Neuroforamen (Raum, in dem die Nerven verlaufen).
- pT4b: Tumorumhüllung der äußeren Beckengefäße oder Vorhandensein eines groben Tumorthrombus in den großen Beckengefäßen.
Knotenstadium (pN)
Das pathologische Knotenstadium (pN) basiert auf der Anzahl Lymphknoten die Krebszellen enthalten.
- Nx – Es wurden keine Lymphknoten zur Untersuchung in die Pathologie geschickt.
- N0 – In keinem der untersuchten Lymphknoten werden Krebszellen gefunden.
- N1 – Krebszellen wurden in mindestens einem Lymphknoten gefunden.
Prognose
Die Prognose Bei Personen, bei denen ein Chondrosarkom Grad 1 diagnostiziert wurde, ist die Diagnose im Allgemeinen gut im Vergleich zu Personen mit höhergradigem Chondrosarkom. Da Chondrosarkome Grad 1 langsam wachsen, ist die Wahrscheinlichkeit einer solchen Erkrankung geringer metastasieren (Ausbreitung) auf andere Körperteile, und die 5-Jahres-Gesamtüberlebensrate für Patienten mit dieser Diagnose liegt oft über 90 %. Diese hohe Überlebensrate wird auf die Eigenschaften des niedriggradigen Tumors und den Erfolg chirurgischer Eingriffe zurückgeführt, bei denen eindeutige Ergebnisse erzielt werden konnten Margen– was darauf hinweist, dass sich am Rand des entfernten Gewebes keine Krebszellen befinden – ist ein Schlüsselfaktor zur Verhinderung eines erneuten Auftretens.
Regelmäßige Überwachung und Nachsorge sind wichtig, um etwaige Rückfälle frühzeitig zu erkennen, die trotz der günstigen Prognose weiterhin Anlass zur Sorge geben. Das Risiko eines Lokalrezidivs und einer Metastasierung ist zwar deutlich geringer als bei höhergradigen Chondrosarkomen, erfordert jedoch ständige Wachsamkeit. Das spezifische Nachsorgeschema wird auf jeden Patienten zugeschnitten und berücksichtigt dabei die anfänglichen Merkmale des Tumors und die erhaltene Behandlung. Bei umfassender Behandlung und sorgfältiger Nachsorge können Personen mit Chondrosarkom Grad 1 eine günstige Gesamtprognose haben, was die Bedeutung einer frühzeitigen Diagnose und eines effektiven chirurgischen Managements unterstreicht.
Über diesen Artikel
Dieser Artikel wurde von Ärzten verfasst, um Ihnen das Lesen und Verstehen Ihres Pathologieberichts für ein Chondrosarkom Grad 1 zu erleichtern. In den obigen Abschnitten werden die Ergebnisse beschrieben, die in den meisten Pathologieberichten zu finden sind. Allerdings sind alle Berichte unterschiedlich und die Ergebnisse können variieren. Wichtig ist, dass einige dieser Informationen erst in Ihrem Bericht beschrieben werden, nachdem der gesamte Tumor chirurgisch entfernt und von einem Pathologen untersucht wurde. Kontakt wenn Sie Fragen zu diesem Artikel oder Ihrem Pathologiebericht haben. Lesen Dieser Artikel für eine allgemeinere Einführung in die Teile eines typischen Pathologieberichts.


