जेसन वासरमैन एमडी पीएचडी एफआरसीपीसी द्वारा
फ़रवरी 4, 2026
हर्थल सेल कार्सिनोमा यह एक दुर्लभ प्रकार का थायरॉइड कैंसर है जो फॉलिक्युलर कोशिकाओं से उत्पन्न होता है, जो थायरॉइड हार्मोन का उत्पादन करती हैं। यह ट्यूमर मुख्य रूप से हर्थल कोशिकाओं (जिन्हें ऑन्कोसाइटिक कोशिकाएं भी कहा जाता है) से बना होता है, जो सामान्य थायरॉइड कोशिकाओं से बड़ी होती हैं और सूक्ष्मदर्शी से देखने पर गुलाबी और दानेदार दिखाई देती हैं क्योंकि इनमें कई माइटोकॉन्ड्रिया होते हैं। ये संरचनाएं कोशिका के लिए ऊर्जा का उत्पादन करती हैं।
हर्थल सेल कार्सिनोमा को अब अधिक सटीक रूप से इस प्रकार संदर्भित किया जाता है: ऑन्कोसाइटिक कार्सिनोमा आधुनिक पैथोलॉजी में। दोनों शब्द एक ही बीमारी का वर्णन करते हैं, लेकिन ऑन्कोसाइटिक कार्सिनोमा यह शब्द इसलिए बेहतर माना जाता है क्योंकि यह ट्यूमर की जैविक संरचना को बेहतर ढंग से दर्शाता है। आपको अभी भी चिकित्सा अभिलेखों, इमेजिंग रिपोर्टों या पुरानी पैथोलॉजी रिपोर्टों में हर्थल सेल कार्सिनोमा शब्द का प्रयोग देखने को मिल सकता है।
यह लेख बताता है कि हर्थल सेल कार्सिनोमा का निदान, वर्गीकरण और सूक्ष्मदर्शी से परीक्षण कैसे किया जाता है, और ये निष्कर्ष रोग के पूर्वानुमान और अनुवर्ती उपचार से कैसे संबंधित हैं।
हर्थल सेल कार्सिनोमा कहाँ से उत्पन्न होता है?
अधिकांश हर्थल सेल कार्सिनोमा थायरॉइड ग्रंथि के भीतर ही उत्पन्न होते हैं। दुर्लभ मामलों में, ट्यूमर एक्टोपिक थायरॉइड ऊतक में विकसित हो सकते हैं, जिसका अर्थ है कि थायरॉइड ऊतक जो विकास के दौरान अपने सामान्य स्थान से बाहर बना हो। इसके उदाहरणों में जीभ (लिंगुअल थायरॉइड) या छाती (मीडियास्टिनम) शामिल हैं।
हर्थल सेल कार्सिनोमा के लक्षण क्या हैं?
कई मरीज़ों को थायरॉइड में धीरे-धीरे बढ़ने वाली, दर्द रहित गांठ दिखाई देती है। सीमित फैलाव वाले ट्यूमर अक्सर इमेजिंग या नियमित शारीरिक परीक्षण के दौरान संयोगवश पाए जाते हैं।
बड़े या अधिक आक्रामक ट्यूमर निम्नलिखित समस्याएं पैदा कर सकते हैं:
-
गर्दन में दिखाई देने वाली या स्पर्श करने योग्य गांठ।
-
गर्दन में दबाव या जकड़न।
-
निगलने या सांस लेने में कठिनाई।
-
स्वर बैठना।
अधिकांश रोगियों में थायरॉइड हार्मोन का स्तर सामान्य होता है, इसलिए थायरॉइड की अतिसक्रियता या अल्पसक्रियता के लक्षण असामान्य होते हैं।
यह निदान कैसे किया जाता है?
हर्थल सेल कार्सिनोमा के निदान के लिए कई चरणों की आवश्यकता होती है क्योंकि इस ट्यूमर का निश्चित निदान केवल इमेजिंग या नीडल बायोप्सी से नहीं किया जा सकता है।
निदान प्रक्रिया में निम्नलिखित शामिल हो सकते हैं:
-
इमेजिंग अध्ययन.
-
ट्यूमर को शल्य चिकित्सा द्वारा हटाना।
-
ट्यूमर कैप्सूल और रक्त वाहिकाओं की सूक्ष्मदर्शी से सावधानीपूर्वक जांच।
प्रत्येक चरण महत्वपूर्ण जानकारी प्रदान करता है, लेकिन अंतिम निदान लगभग हमेशा सर्जरी के बाद ही किया जाता है।
इमेजिंग
अल्ट्रासाउंड आमतौर पर पहला इमेजिंग परीक्षण होता है। हर्थल सेल कार्सिनोमा को सौम्य ट्यूमर से विश्वसनीय रूप से अलग नहीं किया जा सकता है। हर्थल सेल एडेनोमा केवल अल्ट्रासाउंड द्वारा। कई ट्यूमर ठोस गांठों के रूप में दिखाई देते हैं जिनके चारों ओर ट्यूमर कैप्सूल द्वारा निर्मित एक प्रभामंडल होता है।
कैप्सूल से आगे बढ़ने वाले ट्यूमर अनियमित किनारों या आस-पास के ऊतकों में फैलाव दिखा सकते हैं। अधिकांश हर्थल सेल कार्सिनोमा रेडियोधर्मी आयोडीन स्कैन पर हाइपोफंक्शनिंग (कोल्ड) होते हैं, हालांकि कुछ दुर्लभ फंक्शनिंग ट्यूमर भी मौजूद होते हैं। इनमें से कई एफडीजी-पीईटी-एविड होते हैं, जिसका अर्थ है कि वे पीईटी इमेजिंग पर ग्लूकोज ग्रहण करते हैं।
फाइन-सुई एस्पिरेशन (FNA)
एफएनए से हर्थल सेल ट्यूमर की पहचान की जा सकती है, लेकिन इससे यह निर्धारित नहीं किया जा सकता कि ट्यूमर किस प्रकार का है। सौम्य or घातकइसका कारण यह है कि छोटे बायोप्सी नमूनों पर कैप्सूल और संवहनी आक्रमण का आकलन नहीं किया जा सकता है।
परिणामस्वरूप, एफएनए रिपोर्टों में अक्सर ऐसे शब्दों का प्रयोग किया जाता है जैसे कि हर्थल सेल नियोप्लाज्म or हर्थल सेल नियोप्लाज्म के लिए संदिग्धऔर निदान स्थापित करने के लिए शल्य चिकित्सा द्वारा इसे हटाना आवश्यक है।
सूक्ष्म विशेषताएं
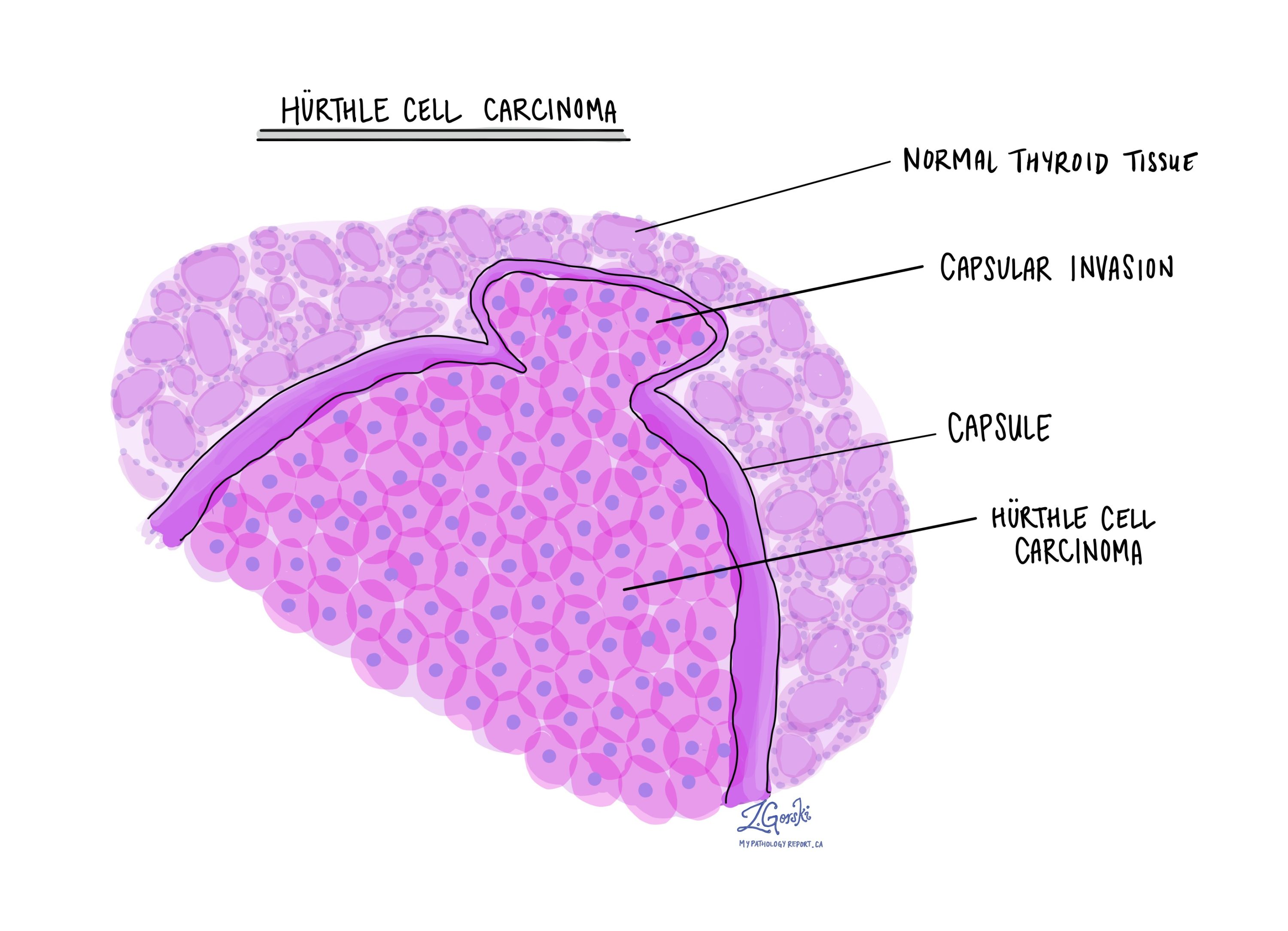
सूक्ष्मदर्शी के नीचे देखने पर, हर्थल सेल कार्सिनोमा आमतौर पर एक अच्छी तरह से परिभाषित, मोटी परत से घिरा हुआ ट्यूमर होता है जो कम से कम 75% हर्थल (ऑनकोसाइटिक) कोशिकाओं से बना होता है।
ट्यूमर कोशिकाओं में प्रचुर मात्रा में गुलाबी, दानेदार साइटोप्लाज्म और स्पष्ट न्यूक्लियोली वाले गोल केंद्रक होते हैं। वृद्धि का स्वरूप आमतौर पर ठोस या ट्रेबेक्युलर होता है, जिसमें सौम्य ट्यूमर की तुलना में कम फॉलिकल्स होते हैं। कैप्सूल आमतौर पर हर्थल सेल एडेनोमा की तुलना में मोटा होता है और इसमें कैल्सीफिकेशन हो सकते हैं।
सबसे महत्वपूर्ण सूक्ष्मदर्शी निष्कर्ष निम्नलिखित हैं:
-
कैप्सूलर आक्रमण का अर्थ है कि ट्यूमर कोशिकाएं पूरी तरह से कैप्सूल के माध्यम से विकसित हो गई हैं।
-
रक्त वाहिकाओं में ट्यूमर कोशिकाओं का पाया जाना, जिसे वैस्कुलर इनवेजन कहते हैं।
ये लक्षण इस बात की पुष्टि करते हैं कि ट्यूमर घातक है और इसकी आक्रामकता को निर्धारित करने में मदद करते हैं।
ट्यूमर का वर्गीकरण (उपप्रकार)
हर्थल सेल कार्सिनोमा को ट्यूमर के बढ़ने और फैलने के तरीके के आधार पर उपविभाजित किया जाता है। यह वर्गीकरण महत्वपूर्ण है क्योंकि यह रोग के व्यवहार, पुनरावृत्ति के जोखिम और दूरस्थ फैलाव की संभावना का सटीक पूर्वानुमान लगाता है।
न्यूनतम आक्रामक हर्थल सेल कार्सिनोमा
इस उपप्रकार में केवल कैप्सूल में ही आक्रमण होता है, रक्त वाहिकाओं में आक्रमण नहीं होता। अन्यथा ट्यूमर अच्छी तरह से नियंत्रित रहता है।
कम आक्रामक ट्यूमर आमतौर पर धीमी गति से बढ़ते हैं और पूरी तरह से हटा दिए जाने पर इनका पूर्वानुमान उत्कृष्ट होता है। सर्जरी के अलावा अतिरिक्त उपचार की अक्सर आवश्यकता नहीं होती है।
एनकैप्सुलेटेड एंजियोइनवेसिव हर्थल सेल कार्सिनोमा
ये ट्यूमर पूरी तरह से कैप्सूल से घिरे होते हैं लेकिन इनमें रक्त वाहिकाओं का फैलाव दिखाई देता है। रोगविज्ञानी प्रभावित रक्त वाहिकाओं की संख्या गिनते हैं और फैलाव का वर्णन इस प्रकार करते हैं:
-
सीमित संवहनी आक्रमण (4 से कम वाहिकाएँ)।
-
व्यापक संवहनी आक्रमण (4 या अधिक वाहिकाएँ)।
सीमित रक्त वाहिका आक्रमण वाले ट्यूमर में मध्यम जोखिम होता है, जबकि व्यापक रक्त वाहिका आक्रमण वाले ट्यूमर अधिक आक्रामक व्यवहार करते हैं और उन्हें अधिक गहन निगरानी की आवश्यकता होती है।
व्यापक रूप से आक्रामक हर्थल सेल कार्सिनोमा
व्यापक रूप से आक्रामक ट्यूमर आसपास के थायरॉइड ऊतक या नरम ऊतकों में व्यापक घुसपैठ दिखाते हैं, अक्सर संवहनी आक्रमण के कई क्षेत्रों के साथ।
इस उपप्रकार में पुनरावृत्ति और दूरस्थ मेटास्टेसिस का जोखिम सबसे अधिक होता है, जो आमतौर पर फेफड़े, हड्डियों या यकृत में होता है, और इसके लिए अधिक गहन प्रबंधन और दीर्घकालिक निगरानी की आवश्यकता होती है।
संवहनी आक्रमण
संवहनी आक्रमण का अर्थ है कि ट्यूमर कोशिकाएं रक्त वाहिकाओं के अंदर पाई जाती हैं, अक्सर वाहिका की दीवार से जुड़ी होती हैं या रक्त के थक्के के साथ मिश्रित होती हैं। यह हर्थल सेल कार्सिनोमा की सबसे महत्वपूर्ण विशेषताओं में से एक है।
रक्त वाहिकाओं में फैलाव न होने वाले ट्यूमर आमतौर पर एक ही स्थान तक सीमित रहते हैं। इसके विपरीत, रक्त वाहिकाओं में फैलाव वाले ट्यूमर—विशेषकर जब कई रक्त वाहिकाएँ प्रभावित हों—दूर के अंगों तक फैलने का जोखिम काफी अधिक होता है। इसी कारण, रक्त वाहिकाओं में फैलाव की उपस्थिति और सीमा रोग के पूर्वानुमान और उपचार योजना को बहुत प्रभावित करती है।
एक्स्ट्राथायरायडियल एक्सटेंशन
थायरॉइड ग्रंथि के बाहर ट्यूमर का फैलाव का मतलब है कि ट्यूमर कोशिकाएं थायरॉइड ग्रंथि से आगे बढ़कर आसपास के ऊतकों में फैल गई हैं। थायरॉइड ग्रंथि के चारों ओर सामान्यतः संयोजी ऊतक की एक पतली परत होती है, और अधिकांश हर्थल सेल कार्सिनोमा थायरॉइड ग्रंथि तक ही सीमित रहते हैं।
-
सूक्ष्मदर्शी से किए गए थायरॉइड के बाहर के फैलाव को केवल सूक्ष्मदर्शी परीक्षण में ही देखा जा सकता है और इससे ट्यूमर के चरण में कोई परिवर्तन नहीं होता है।
-
थायरॉइड के बाहर होने वाला स्थूल (स्थूल) विस्तार सर्जरी या इमेजिंग के दौरान दिखाई देता है और इसमें गर्दन की मांसपेशियां, श्वासनली (श्वास नली) या अन्नप्रणाली जैसी आस-पास की संरचनाएं शामिल होती हैं।
केवल मैक्रोस्कोपिक एक्स्ट्राथायरॉइडल एक्सटेंशन ही ट्यूमर के चरण को बढ़ाता है क्योंकि यह पुनरावृत्ति के उच्च जोखिम से जुड़ा होता है और उपचार संबंधी निर्णयों को प्रभावित कर सकता है।
उच्च श्रेणी का परिवर्तन
दुर्लभ मामलों में, हर्थल सेल कार्सिनोमा उच्च-श्रेणी के रूपांतरण से गुजर सकता है, जिसका अर्थ है कि यह थायरॉइड कैंसर के अधिक आक्रामक रूप में परिवर्तित हो जाता है, जैसे कि खराब विभेदित थायरॉयड कार्सिनोमा या उच्च श्रेणी का विभेदित थायरॉइड कार्सिनोमा, ऑन्कोसाइटिक प्रकार।
उच्च श्रेणी के रूपांतरण के संकेत देने वाले लक्षणों में ट्यूमर परिगलन, विभाजित कोशिकाओं की संख्या में वृद्धि, असामान्य समसूत्री विभाजन आकृतियाँ और विशिष्ट ऑन्कोसाइटिक विशेषताओं का लुप्त होना शामिल हैं। उच्च श्रेणी के रूपांतरण वाले ट्यूमर अधिक आक्रामक होते हैं, अक्सर रेडियोधर्मी आयोडीन के प्रति प्रतिरोधी होते हैं और इनका पूर्वानुमान खराब होता है।
लसीकापर्व
लसीकापर्व थायरॉइड छोटी प्रतिरक्षात्मक अंग हैं जो लसीका द्रव को छानती हैं। कैंसर कोशिकाएं थायरॉइड से आसपास की लसीका ग्रंथियों तक लसीका वाहिकाओं के माध्यम से फैल सकती हैं।
विपरीत कूपिक थायरॉयड कार्सिनोमाहर्थल सेल कार्सिनोमा लिम्फ नोड्स को भी प्रभावित कर सकता है, हालांकि रक्तप्रवाह के माध्यम से फैलने की तुलना में यह कम आम है। सर्जरी के दौरान निकाले गए किसी भी लिम्फ नोड की सूक्ष्मदर्शी से जांच की जाती है और ट्यूमर कोशिकाओं के लिए सकारात्मक या नकारात्मक परिणाम की रिपोर्ट दी जाती है।
लिम्फ नोड्स की भागीदारी कैंसर के चरण को बढ़ा सकती है और अतिरिक्त उपचार और निगरानी के लिए सिफारिशों को प्रभावित कर सकती है।
पैथोलॉजिकल स्टेज (पीटीएनएम)
हर्थल सेल कार्सिनोमा की रोग संबंधी अवस्था टीएनएम स्टेजिंग प्रणाली पर आधारित है, जिसमें प्राथमिक ट्यूमर (टी), लिम्फ नोड्स (एन) और दूरस्थ मेटास्टेसिस (एम) को ध्यान में रखा जाता है। सामान्य तौर पर, उच्च अवस्थाएं अधिक उन्नत रोग और खराब पूर्वानुमान का संकेत देती हैं।
ट्यूमर चरण (पीटी)
-
T1: ट्यूमर ≤ 2 सेमी, थायरॉइड तक सीमित।
-
T2: ट्यूमर > 2 सेमी लेकिन ≤ 4 सेमी, थायरॉइड तक सीमित।
-
T3: ट्यूमर > 4 सेमी या आसपास की मांसपेशियों में फैलाव।
-
T4: ट्यूमर श्वासनली, स्वरयंत्र या अन्नप्रणाली जैसी संरचनाओं तक फैल जाता है।
नोडल चरण (पीएन)
-
N0: लिम्फ नोड्स में कोई ट्यूमर कोशिकाएं नहीं हैं।
-
N1a: गर्दन के केंद्रीय लसीका ग्रंथियों में ट्यूमर कोशिकाएं (स्तर 6-7)।
-
N1b: गर्दन के पार्श्व लसीका ग्रंथियों में ट्यूमर कोशिकाएं (स्तर 1-5)।
-
एनएक्स: कोई लिम्फ नोड्स की जांच नहीं की गई।
रोग का पूर्वानुमान और भविष्यवाणी
हर्थल सेल कार्सिनोमा का पूर्वानुमान मुख्य रूप से आक्रमण की सीमा पर निर्भर करता है, विशेष रूप से संवहनी आक्रमण पर।
केवल कैप्सूल तक सीमित आक्रमण वाले ट्यूमर का परिणाम उत्कृष्ट होता है। सीमित रक्त वाहिका आक्रमण वाले ट्यूमर में जोखिम मध्यम होता है, जबकि व्यापक रक्त वाहिका आक्रमण या विस्तृत आक्रमण वाले ट्यूमर का पूर्वानुमान काफी खराब होता है।
बहुत कम प्रतिशत ट्यूमर बाद में एनाप्लास्टिक थायरॉइड कार्सिनोमा में परिवर्तित हो सकते हैं, या तो पुनरावृत्ति के समय या प्रारंभिक निदान के समय, जिसका पूर्वानुमान बहुत खराब होता है।
अपने डॉक्टर से पूछने के लिए प्रश्न
-
क्या मेरा ट्यूमर न्यूनतम आक्रामक, एंजियोइनवेसिव या व्यापक रूप से आक्रामक था?
-
क्या रक्त वाहिकाओं में संक्रमण मौजूद था, और वह कितना व्यापक था?
-
क्या मुझे रेडियोधर्मी आयोडीन जैसे अतिरिक्त उपचार की आवश्यकता है?
-
मुझे इस बीमारी के दोबारा होने या फैलने का कितना खतरा है?
-
मुझे कितनी बार फॉलो-अप इमेजिंग या ब्लड टेस्ट करवाने की आवश्यकता होगी?


