oleh Catherine Forse MD FRCPC dan Jason Wasserman MD PhD FRCPC
23 April, 2024
Adenokarsinoma (juga dikenal sebagai adenokarsinoma invasif) adalah salah satu jenis kanker esofagus. Ini adalah jenis kanker kerongkongan yang paling umum di negara maju, dan lebih sering terjadi pada pria dibandingkan wanita. Jenis kanker ini biasanya dimulai di bagian kerongkongan yang disebut persimpangan gastroesofageal.
Artikel ini akan membantu Anda membaca dan memahami laporan patologi Anda untuk adenokarsinoma esofagus.
Kerongkongan
Kerongkongan adalah tabung otot berongga yang menghubungkan tenggorokan (faring) dengan lambung. Fungsi utamanya adalah untuk mengangkut makanan dan cairan dari mulut ke lambung untuk pencernaan. Saat Anda menelan, dinding kerongkongan berkontraksi secara terkoordinasi—gerakan ini, yang disebut gerak peristaltik, mendorong makanan ke bawah. Kerongkongan juga memiliki sfingter di kedua ujungnya; katup otot ini terbuka untuk memungkinkan makanan dan cairan masuk ke dalam lambung dan menutup untuk mencegah isi lambung mengalir kembali ke kerongkongan dan mulut.
Apa saja gejala adenokarsinoma di kerongkongan?
Gejala adenokarsinoma esofagus yang paling umum adalah kesulitan menelan (terutama makanan padat), nyeri dada, refluks asam yang memburuk, dan penurunan berat badan.
Apa penyebab adenokarsinoma esofagus?
Adenokarsinoma esofagus paling sering timbul dari suatu kondisi yang disebut Kerongkongan Barrett yang disebabkan oleh naiknya asam lambung ke kerongkongan dalam jangka panjang (penyakit refluks asam). Oleh karena itu, adenokarsinoma di kerongkongan sering berkembang setelah bertahun-tahun mengalami refluks asam.
Ketika bagian dalam kerongkongan terkena asam lambung dalam jangka waktu yang lama, sel skuamosa yang biasanya menutupi bagian dalam kerongkongan digantikan oleh sel kelenjar yang mirip dengan sel yang ditemukan di bagian dalam usus kecil. Sel-sel tipe usus ini lebih tahan terhadap kerusakan akibat asam kuat yang timbul di lambung. Perubahan sel skuamosa menjadi sel usus disebut metaplasia usus.
Dokter menggunakan istilah Barrett's esofagus untuk menggambarkan metaplasia usus di esofagus. Namanya diambil dari nama Dr. Norman R. Barrett, seorang ahli bedah yang berpraktik di London, Inggris, pada tahun 1950-an. Orang yang menderita esofagus Barrett selama bertahun-tahun dapat mengembangkan jenis pertumbuhan abnormal yang disebut displasia, yang berhubungan dengan peningkatan risiko pengembangan adenokarsinoma.
Apa yang harus dicari dalam laporan patologi Anda untuk adenokarsinoma esofagus invasif:
Tingkat histologis
Ahli patologi menggunakan istilah yang dibedakan untuk membagi adenokarsinoma esofagus menjadi tiga tingkatan - berdiferensiasi baik, berdiferensiasi sedang, dan berdiferensiasi buruk. Nilai tersebut didasarkan pada persentase tumor yang membentuk struktur bulat yang disebut kelenjar. Tumor yang tidak membentuk kelenjar apa pun disebut tidak berdiferensiasi. Tingkatan ini penting karena tumor yang berdiferensiasi buruk dan tidak berdiferensiasi berperilaku lebih agresif dan lebih mungkin menyebar ke bagian tubuh lain, seperti: kelenjar getah bening.
Adenokarsinoma esofagus dinilai sebagai berikut:
- Adenokarsinoma berdiferensiasi baik: Lebih dari 95% tumor terdiri dari kelenjar. Ahli patologi juga menggambarkan tumor ini sebagai tumor tingkat 1.
- Adenokarsinoma berdiferensiasi sedang: 50 hingga 95% tumor terdiri dari kelenjar. Ahli patologi juga menggambarkan tumor ini sebagai tumor tingkat 2.
- Adenokarsinoma berdiferensiasi buruk: Kurang dari 50% tumor terdiri dari kelenjar. Ahli patologi juga menggambarkan tumor ini sebagai tumor tingkat 3.

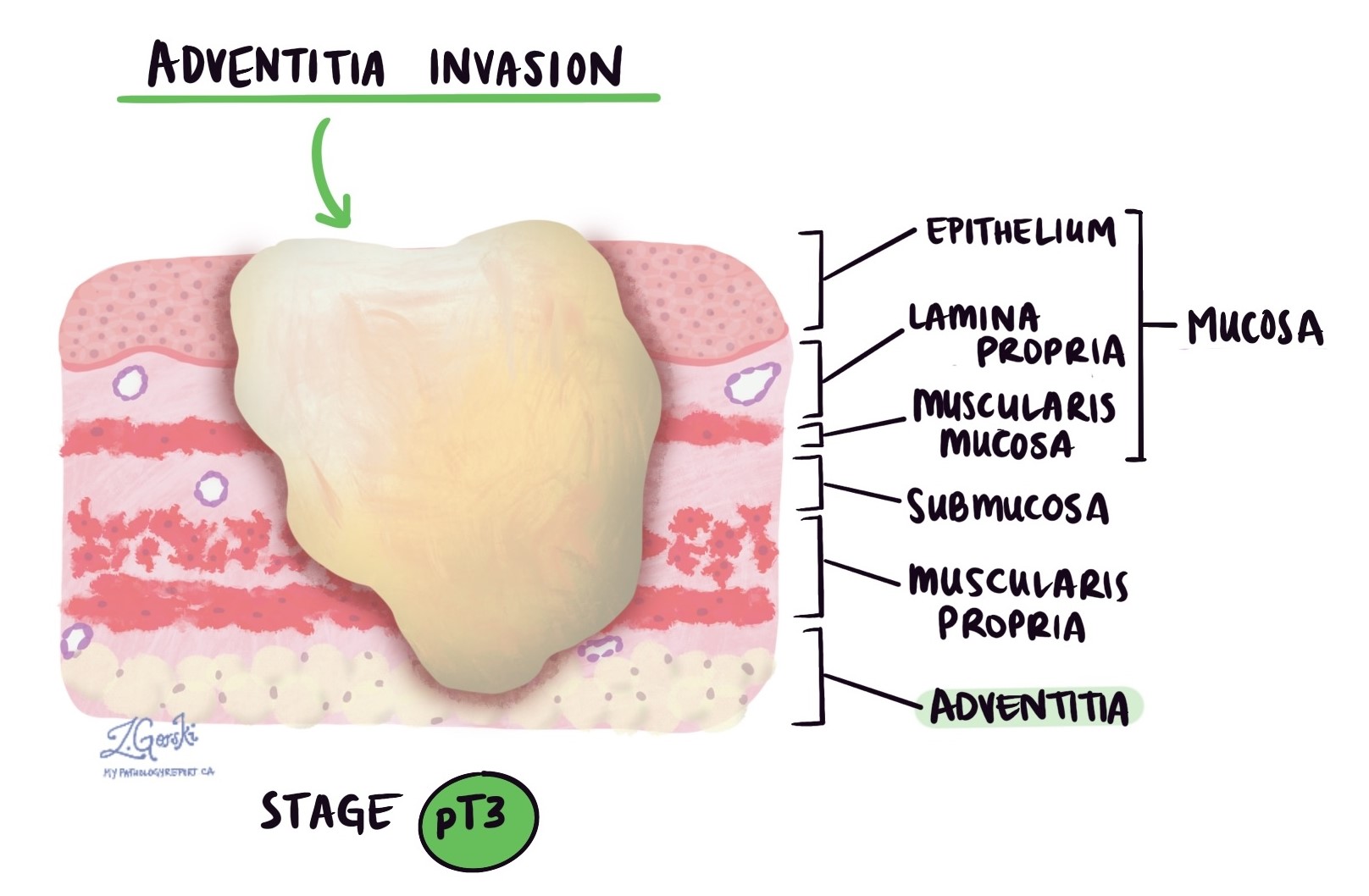
Kedalaman invasi dan stadium tumor patologis (pT)
Adenokarsinoma dimulai pada lapisan tipis jaringan di dalam kerongkongan yang disebut mukosa. Bila tumor terletak seluruhnya di dalam mukosa, disebut intramukosa. Pasien dengan adenokarsinoma esofagus intramukosa memiliki keadaan yang lebih baik secara keseluruhan prognosa karena sel tumor kecil kemungkinannya untuk menyebar ke bagian tubuh lain, seperti kelenjar getah bening.
Dalam patologi, invasi menggambarkan penyebaran sel kanker ke organ atau jaringan di sekitar lokasi bermulanya tumor. Ketika tumor di kerongkongan tumbuh, sel-sel kanker dapat menyebar ke lapisan jaringan di bawah mukosa. Pada titik ini, penyakit ini disebut sebagai adenokarsinoma invasif.
Saat memeriksa tumor di bawah mikroskop, ahli patologi Anda akan melihat seberapa jauh sel kanker telah menyebar dari mukosa ke lapisan jaringan di bawahnya. Ini disebut kedalaman atau tingkat invasi, dan ini penting karena tumor yang menyerang lebih dalam kemungkinan besar menyebar ke bagian tubuh lain, seperti kelenjar getah bening, hati, atau paru-paru. Tingkat invasi juga digunakan untuk menentukan stadium tumor patologis (pT). Gambar di bawah menunjukkan hubungan antara kedalaman invasi dan stadium tumor patologis.



HER2
HER2 adalah sejenis protein yang berfungsi sebagai reseptor, bertindak seperti saklar yang mengontrol pertumbuhan dan pembelahan sel. Pada beberapa sel tumor, produksi HER2 berlebih menyebabkan pertumbuhan dan pembelahan lebih cepat dibandingkan sel normal.
Sekitar satu dari lima kasus adenokarsinoma esofagus melibatkan produksi HER2 yang berlebihan. Perawatan khusus menargetkan tumor yang menghasilkan HER2 ekstra. Oleh karena itu, ahli patologi Anda mungkin merekomendasikan pengujian tumor untuk mengetahui kelebihan HER2 untuk menentukan pendekatan pengobatan terbaik.
Metode paling umum untuk mendeteksi HER2 pada adenokarsinoma adalah tes yang disebut imunohistokimia. Hasil tes ini biasanya dilaporkan sebagai berikut:
- Negatif (0 atau 1) – Sel tumor tidak memproduksi HER2 ekstra.
- tidak jelas (2) – Sel tumor mungkin memproduksi HER2 ekstra. Dalam hal ini, ahli patologi biasanya akan melakukan pemeriksaan laboratorium yang disebut hibridisasi fluoresen in situ (FISH) untuk melihat apakah sel tumor memiliki lebih banyak salinan gen HER2. Hal ini dapat membantu menentukan apakah tumor mengekspresikan lebih banyak protein HER2.
- Positif (3) – Sel tumor pasti memproduksi HER2 dalam jumlah ekstra.
Protein perbaikan ketidakcocokan
Perbaikan ketidakcocokan (MMR) adalah sistem di dalam semua sel normal dan sehat yang memperbaiki kesalahan dalam materi genetik (DNA) kita. Sistem ini terdiri dari protein yang berbeda, dan empat yang paling umum adalah MSH2, MSH6, MLH1, dan PMS2.
Empat protein perbaikan ketidakcocokan MSH2, MSH6, MLH1, dan PMS2 bekerja berpasangan untuk memperbaiki DNA yang rusak. Secara khusus, MSH2 bekerja dengan MSH6, dan MLH1 bekerja dengan PMS2. Jika salah satu protein hilang, pasangannya tidak dapat berfungsi normal, dan risiko terkena kanker meningkat.
Cara paling umum untuk menguji protein perbaikan ketidakcocokan adalah imunohistokimia. Tes ini memungkinkan ahli patologi untuk melihat apakah sel tumor menghasilkan keempat protein perbaikan ketidakcocokan. Hasil tes ini biasanya dilaporkan sebagai berikut:
- Hasil biasa: Mempertahankan ekspresi protein.
- Hasil tidak normal: Hilangnya ekspresi protein.
Pengujian perbaikan ketidakcocokan penting karena dapat membantu memprediksi seberapa baik pengobatan tertentu dapat bekerja. Misalnya, kanker dengan hilangnya ekspresi protein perbaikan ketidakcocokan lebih mungkin merespons pengobatan imunoterapi seperti inhibitor PD-1 atau PD-L1. Hal ini disebabkan tingginya jumlah mutasi yang sering ditemukan pada tumor yang mengalami defisiensi dapat menghasilkan antigen baru yang membuat tumor lebih terlihat dan rentan terhadap sistem kekebalan tubuh.
Pengujian perbaikan ketidakcocokan juga dilakukan untuk mengidentifikasi pasien yang mungkin menderita sindrom Lynch, yang juga dikenal sebagai kanker kolorektal nonpoliposis herediter (HNPCC). Sindrom Lynch merupakan kelainan genetik yang meningkatkan risiko terkena berbagai jenis kanker, termasuk kanker esofagus, kanker usus besar, kanker endometrium, kanker ovarium, dan kanker perut.
PD-L1
PD-L1 (Programmed Death-Ligand 1) adalah protein yang ditemukan pada permukaan sel normal dan sehat serta beberapa sel kanker. Ini disebut protein pos pemeriksaan kekebalan karena menurunkan aktivitas sel kekebalan yang disebut sel T. Sel-sel ini biasanya mendeteksi sel-sel abnormal, seperti sel kanker, dan mengeluarkannya dari tubuh. Sel kanker yang mengekspresikan protein ini lolos dari serangan sel T dengan mengaktifkan protein pada sel T yang disebut PD-1.
Dokter menguji protein ini untuk membantu menentukan pasien mana yang mendapat manfaat dari pengobatan yang menargetkan jalur PD-1/PD-L1, seperti penghambat pos pemeriksaan kekebalan. Untuk menguji ekspresi PD-L1, ahli patologi biasanya melakukan tes yang disebut imunohistokimia pada sampel jaringan tumor. Dalam tes ini, antibodi spesifik terhadap PD-L1 diterapkan pada bagian jaringan dan kemudian dideteksi menggunakan antibodi sekunder yang dilekatkan pada pewarna.
Tingkat ekspresi protein kemudian dihitung dan diberi skor berdasarkan intensitas dan persentase sel positif. Untuk kanker esofagus, hasilnya dilaporkan sebagai skor positif gabungan (CPS), dengan skor > 1 dianggap positif.
Invasi perineural
Ahli patologi menggunakan istilah “invasi perineural” untuk menggambarkan situasi di mana sel kanker menempel atau menyerang saraf. “Invasi intraneural” adalah istilah terkait yang secara khusus merujuk pada sel kanker yang ditemukan di dalam saraf. Saraf, menyerupai kabel panjang, terdiri dari kelompok sel yang disebut neuron. Saraf ini, terdapat di seluruh tubuh, mengirimkan informasi seperti suhu, tekanan, dan nyeri antara tubuh dan otak. Adanya invasi perineural penting karena memungkinkan sel kanker berjalan sepanjang saraf ke organ dan jaringan terdekat, sehingga meningkatkan risiko kambuhnya tumor setelah operasi.

Invasi limfovaskular
Invasi limfovaskular terjadi ketika sel kanker menyerang pembuluh darah atau pembuluh limfatik. Pembuluh darah adalah saluran tipis yang membawa darah ke seluruh tubuh, sedangkan pembuluh limfatik membawa cairan yang disebut getah bening, bukan darah. Pembuluh limfatik ini terhubung ke organ kekebalan kecil yang tersebar di seluruh tubuh, yang disebut kelenjar getah bening. Invasi limfovaskular penting karena memungkinkan sel kanker menyebar ke bagian tubuh lain, termasuk kelenjar getah bening atau hati, melalui darah atau pembuluh limfatik.

margin
Dalam patologi, margin adalah tepi jaringan yang diangkat selama operasi tumor. Status margin dalam laporan patologi penting karena menunjukkan apakah seluruh tumor telah diangkat atau ada yang tertinggal. Informasi ini membantu menentukan perlunya perawatan lebih lanjut.
Ahli patologi biasanya menilai margin setelah prosedur bedah seperti pemotongan or reseksi, yang menghilangkan seluruh tumor. Margin biasanya tidak dievaluasi setelah a biopsi, yang hanya mengangkat sebagian tumor.
Untuk reseksi endoskopi di mana hanya sebagian kecil bagian dalam kerongkongan yang diangkat, marginnya akan mencakup:
- Margin mukosa - Ini adalah jaringan yang melapisi permukaan bagian dalam kerongkongan. Nama lain untuk margin ini adalah margin lateral.
- Margin yang dalam – Jaringan ini berada di dalam dinding kerongkongan. Itu terletak di bawah tumor.
Untuk spesimen esofagektomi di mana seluruh segmen kerongkongan telah dihapus, margin akan mencakup:
- Margin proksimal – Tepi ini terletak di dekat bagian atas kerongkongan, lebih dekat ke mulut.
- Margin distal – Margin ini terletak di dekat bagian bawah kerongkongan. Margin distal bisa di kerongkongan atau perut.
- Margin radial – Ini adalah jaringan di sekitar bagian luar kerongkongan.
Ahli patologi memeriksa tepi jaringan untuk memeriksa apakah ada sel tumor di tepi potongan jaringan. Margin positif, dimana sel tumor ditemukan, menunjukkan bahwa beberapa jenis kanker mungkin masih ada di dalam tubuh. Sebaliknya, margin negatif, tanpa sel tumor di tepinya, menunjukkan bahwa tumor telah diangkat seluruhnya. Beberapa laporan juga mengukur jarak antara sel tumor terdekat dan margin, meskipun semua margin negatif.

Kelenjar getah bening
Organ kekebalan kecil, yang dikenal sebagai kelenjar getah bening, terletak di seluruh tubuh. Sel kanker dapat berpindah dari tumor ke kelenjar getah bening melalui pembuluh limfatik kecil. Oleh karena itu, dokter sering kali mengangkat dan memeriksa kelenjar getah bening secara mikroskopis untuk mencari sel kanker. Proses dimana sel kanker berpindah dari tumor asli ke bagian tubuh lain, seperti kelenjar getah bening, disebut metastasis.

Sel-sel kanker biasanya pertama kali bermigrasi ke kelenjar getah bening di dekat tumor, walaupun kelenjar getah bening yang jauh juga mungkin terpengaruh. Akibatnya, ahli bedah biasanya mengangkat kelenjar getah bening yang paling dekat dengan tumor terlebih dahulu. Mereka mungkin akan mengangkat kelenjar getah bening lebih jauh dari tumor jika kelenjar tersebut membesar dan ada kecurigaan kuat bahwa kelenjar tersebut mengandung sel kanker.
Ahli patologi akan memeriksa kelenjar getah bening yang diangkat di bawah mikroskop, dan temuannya akan dirinci dalam laporan Anda. Hasil “positif” menunjukkan adanya sel kanker pada kelenjar getah bening, sedangkan hasil “negatif” berarti tidak ditemukan sel kanker. Jika laporan tersebut menemukan sel-sel kanker di kelenjar getah bening, laporan tersebut mungkin juga menentukan ukuran kelompok terbesar sel-sel tersebut, yang sering disebut sebagai “fokus” atau “deposit”. Ekstensi ekstranodal terjadi ketika sel tumor menembus kapsul luar kelenjar getah bening dan menyebar ke jaringan di sekitarnya.
Memeriksa kelenjar getah bening penting karena dua alasan. Pertama, membantu menentukan stadium nodal patologis (pN). Kedua, ditemukannya sel kanker di kelenjar getah bening menunjukkan peningkatan risiko ditemukannya sel kanker di bagian tubuh lain di kemudian hari. Informasi ini memandu dokter Anda dalam memutuskan apakah Anda memerlukan perawatan tambahan, seperti kemoterapi, terapi radiasi, atau imunoterapi.
Tahap nodal patologis (pN) untuk adenokarsinoma esofagus:
- N0 – Tidak ada sel tumor yang terlihat di salah satu kelenjar getah bening yang diperiksa.
- N1 – Sel tumor terlihat pada satu atau dua kelenjar getah bening.
- N2 – Sel tumor terlihat pada tiga sampai enam kelenjar getah bening.
- N3 – Sel tumor terlihat di lebih dari enam kelenjar getah bening.
- NX – Tidak ada kelenjar getah bening yang dikirim ke ahli patologi untuk diperiksa.
Efek pengobatan
Jika Anda menerima pengobatan kanker (baik kemoterapi atau terapi radiasi atau keduanya) sebelum tumor diangkat, ahli patologi Anda akan memeriksa dengan cermat area jaringan tempat tumor diidentifikasi sebelumnya untuk melihat apakah ada sel kanker yang masih hidup (dapat hidup). Sistem yang paling umum digunakan menggambarkan efek pengobatan pada skala 0 hingga 3, dengan 0 berarti tidak ada sel kanker yang dapat hidup (semua sel kanker telah mati) dan 3 adalah sisa kanker yang luas tanpa regresi tumor yang nyata (semua atau sebagian besar sel kanker). sel kanker masih hidup).
Tentang artikel ini
Dokter menulis artikel ini untuk membantu Anda membaca dan memahami laporan patologi Anda. Hubungi Kami jika ada pertanyaan tentang artikel ini atau laporan patologi Anda. Membaca artikel ini untuk pengenalan yang lebih umum tentang bagian-bagian laporan patologi yang khas.


