Jason Wasserman MD PhDFRCPCによる
2024 年 1 月 24 日
低悪性度の線維粘液肉腫 (エバン腫瘍としても知られる) は、まれな種類の軟部組織がんです。その名前が示すように、低悪性度の線維粘液肉腫は通常、 低級 肉腫、つまり、他のものに比べて成長と拡散が遅くなる傾向があることを意味します。 高級 腫瘍。ただし、後から再発する可能性もあり、 転移、したがって長期的なフォローアップが不可欠です。
低悪性度の線維粘液肉腫は通常、体のどこに見られますか?
この腫瘍は通常、深部の軟組織に発生し、胴体、腕、脚に発生することが多いですが、体のどこにでも発生する可能性があります。
低悪性度線維粘液腫の症状は何ですか?
低悪性度の線維粘液肉腫の症状は非常に微妙な場合があり、一般に腫瘍の位置によって異なります。最も一般的な症状は、痛みのない、ゆっくりと成長するしこりまたは塊です。成長が遅いため、気づいたり不快感を感じるまでに時間がかかる場合があります。腫瘍が神経や筋肉を圧迫すると、痛みや動きの困難が生じることがあります。
低悪性度線維粘液腫の原因は何ですか?
低悪性度線維粘液腫の正確な原因は明確には理解されていません。多くのがんと同様、制御不能な増殖を引き起こす体の細胞の変化が原因であると考えられます。ただし、これらの変化は通常、遺伝するものではなく、自然発生的に発生します。
低悪性度の線維粘液肉腫ではどのような遺伝子変化が見られますか?
低悪性度の線維粘液肉腫は、染色体再構成として知られる特定の遺伝的変化に関連しています。これには、7 番染色体の一部 (7q33) と 16 番染色体 (16p11) の融合が含まれ、その結果、FUS-CREB3L2 遺伝子融合が生じます。この融合は腫瘍の発生に重要な役割を果たすと考えられています。
この診断はどのように行われますか?
低悪性度の線維粘液肉腫の診断には、MRI や CT スキャンなどの医用画像検査と生検の組み合わせが必要です。画像検査では腫瘤の存在を特定できますが、腫瘍のサンプルを採取して顕微鏡で検査する生検は、診断を確定するために非常に重要です。
低悪性度線維粘液肉腫の病理レポート
低悪性度の線維粘液肉腫の病理報告書に記載される情報は、実行される手術の種類によって異なります。たとえば、レポートで見つかった情報は、 生検 実施される検査は通常は診断に限定されますが、一部の報告では、次のような追加の検査の結果も説明される場合があります。 免疫組織化学(IHC), 蛍光insituハイブリダイゼーション(FISH)または 次世代シーケンス (NGS)。腫瘍全体が切除された後、病理報告書には腫瘍の有無などの追加情報が含まれます。 リンパ血管 の三脚と 神経周囲 侵襲、治療効果、評価 余白。 いずれかの結果 リンパ節 検討された内容もこの最終報告書に含めるべきである。 これらのトピックについては、以下のセクションで詳しく説明します。
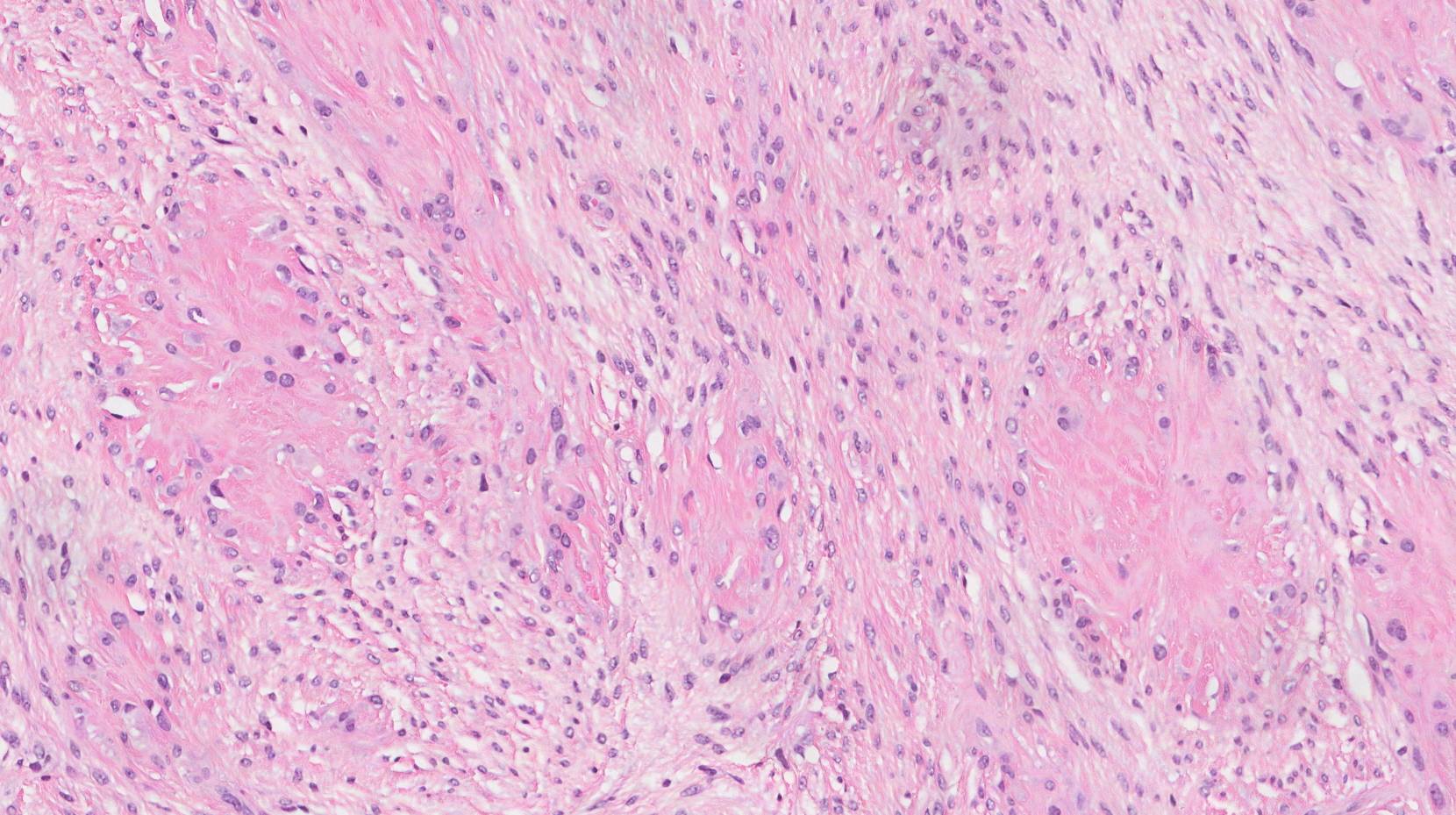
微視的特徴
顕微鏡下では、低悪性度の線維粘液肉腫は明確な特徴を示します。繊維質と繊維質が混在しているのが特徴です。 粘液様 領域 - 線維領域はコラーゲンがより豊富で、粘液領域はよりゲル状です。セルは通常表示されます 紡錘形 渦巻き状または渦巻状のパターンで配置されます。
追加のテスト
免疫組織化学
免疫組織化学(IHC) 腫瘍細胞内の特定のタンパク質と反応する特別な染色剤 (抗体) を使用します。低悪性度の線維粘液肉腫の場合、この検査は腫瘍細胞に通常見られる特定のタンパク質を強調することができ、顕微鏡で検査すると類似しているように見える他の種類の腫瘍から低悪性度の線維粘液肉腫を区別するのに役立ちます。
- MUC4 発現: 低悪性度線維粘液腫の最も重要なマーカーの 4 つは、MUC4 タンパク質です。 MUC4 は低悪性度の線維粘液肉腫で一貫して発現するため、MUCXNUMX の存在は重要な診断特徴です。 MUCXNUMX は高分子量の糖タンパク質であり、低悪性度の線維粘液肉腫が疑われる組織サンプルで MUCXNUMX が検出されることは、この診断を強く示唆します。
その他のマーカー: MUC4 は主要なマーカーですが、低悪性度の線維粘液肉腫では他のタンパク質も発現する可能性がありますが、これらは MUC4 ほど決定的または特異的ではありません。これらには次のものが含まれます。
- EMA (上皮膜抗原): 低悪性度の線維粘液肉腫は、EMA に対して局所陽性を示す場合があります。
- SMA (平滑筋アクチン): 低悪性度の線維粘液肉腫細胞が SMA を発現する場合がありますが、これは一貫した所見ではありません。
陰性マーカー: 低悪性度の線維粘液肉腫は、通常、他のタイプの軟部組織腫瘍で見られる特定のマーカーを発現しません。たとえば、通常、S100 タンパク質、デスミン、または CD34 を発現しないため、他の肉腫との区別に役立ちます。
低悪性度の線維粘液肉腫の免疫組織化学的プロファイル、特に MUC4 の存在は、病理学者にとって、この稀で特定が困難な腫瘍を診断する際の重要なツールです。 IHC の使用は、低悪性度の線維粘液肉腫の診断を確定するのに役立つだけでなく、同様の組織学的特徴を持つ他の軟部組織腫瘍と区別するのにも役立ちます。
分子検査
状況によっては、次のような分子検査が行われます。 次世代シーケンス (NGS) or 蛍光insituハイブリダイゼーション(FISH) も行われます。これらの検査では、特定の FUS-CREB3L2 遺伝子融合を探し、それによって低悪性度の線維粘液肉腫の診断を確認します。
腫瘍グレード
病理学者は、フランスがんセンター肉腫グループ連盟 (FNCLCC) が作成したシステムに基づいて、低悪性度の線維粘液腫を 3 つのグレードに分類します。このシステムは、分化、有糸分裂数、壊死という 3 つの顕微鏡的特徴を使用して腫瘍の悪性度を決定します。これらの機能については、以下で詳しく説明します。悪性度は、腫瘍のサンプルを顕微鏡で検査した後にのみ決定できます。
顕微鏡的特徴 (0 から 3) ごとにポイント (0 から 3) が割り当てられ、ポイントの総数によって腫瘍の最終グレードが決まります。このシステムによれば、滑膜肉腫は低悪性度腫瘍または高悪性度腫瘍のいずれかである可能性があります。高悪性度腫瘍(グレード 2 および 3)は、悪性度の悪化と関連しています。 予後。その名前が示すように、このシステムによれば、低悪性度の線維粘液肉腫の大部分は「低悪性度」とみなされます。
各グレードに関連するポイント:
- グレード1 –2または3ポイント。
- グレード2 –4または5ポイント。
- グレード3 – 6〜8ポイント。
グレードを決定するために使用される微視的特徴:
- 腫瘍の分化 –腫瘍 分化 腫瘍細胞が正常な健康な細胞にどの程度似ているかを表します。正常細胞に非常によく似ている腫瘍細胞には 1 ポイントが与えられ、正常細胞にまったく似ていない腫瘍細胞には 3 ポイントが与えられます。すべての低悪性度の線維粘液肉腫には、腫瘍の鑑別に関して 1 ポイントが与えられます。
- 有糸分裂数 – XNUMXつの新しいセルを作成するために分割中のセルは、 有糸分裂像。 急速に成長している腫瘍は、ゆっくりと成長している腫瘍よりも有糸分裂像が多い傾向があります。 病理医は、顕微鏡を通して見ながら、腫瘍の1の領域の有糸分裂像の数を数えることによって有糸分裂数を決定します。 有糸分裂像がない、または有糸分裂像が非常に少ない腫瘍には10ポイント、有糸分裂像が20〜2の腫瘍には20ポイント、有糸分裂像が3を超える腫瘍にはXNUMXポイントが与えられます。
- 壊死 – 壊死 細胞死の一種です。 急速に増殖している腫瘍は、ゆっくりと増殖している腫瘍よりも壊死する傾向があります。 病理医が壊死を認めない場合、腫瘍には 0 ポイントが与えられます。 壊死が見られるが、腫瘍の 1% 未満を構成する場合、腫瘍は 50 点、または壊死が腫瘍の 2% を超える場合は 50 点が与えられます。
治療効果
腫瘍を切除する手術の前に化学療法および/または放射線療法を受けた場合、病理医は病理学に送られたすべての組織を調べて、腫瘍が体から切除された時点でまだ生きていた量を確認します。 病理学者は、生存可能なという用語を使用して、体から取り出された時点でまだ生きていた組織を説明します。 対照的に、病理学者は、生存不能という用語を使用して、体から取り出されたときに生きていなかった組織を説明します。 最も一般的には、病理医が生存不能な腫瘍の割合を説明します。
神経周囲への侵入
病理学者は、がん細胞が神経に付着または浸潤する状況を説明するために「神経周囲浸潤」という用語を使用します。 「神経内浸潤」は、特に神経内に見られるがん細胞を指す関連用語です。神経は長いワイヤーに似ており、ニューロンとして知られる細胞のグループで構成されています。これらの神経は全身に存在し、体と脳の間で温度、圧力、痛みなどの情報を伝達します。神経周囲浸潤の存在は、がん細胞が神経に沿って近くの臓器や組織に移動することを可能にし、手術後に腫瘍が再発するリスクを高めるため、重要です。

リンパ管浸潤
リンパ管浸潤は、がん細胞が血管またはリンパ管に侵入したときに発生します。全身に血液を運ぶ細い管である血管は、血液の代わりにリンパと呼ばれる液体を運ぶリンパ管とは対照的です。これらのリンパ管は、として知られる小さな免疫器官に接続します。 リンパ節、体中に散りばめられています。リンパ管浸潤は、がん細胞が血管やリンパ管を介してリンパ節や肺などの体の他の部分に広がることを可能にするため、重要です。

マージン
病理学では、マージンとは腫瘍の手術中に切除される組織の端を指します。病理レポートにおける断端の状態は、腫瘍全体が切除されたのか、一部が残されたのかを示すため重要です。この情報は、さらなる治療の必要性を判断するのに役立ちます。
病理学者は通常、次のような外科手術後に断端を評価します。 切除 or 切除、腫瘍全体を切除することを目的としています。通常、マージンは後では評価されません。 生検腫瘍の一部のみを切除します。報告されるマージンの数とそのサイズ (腫瘍と切断端の間に正常組織がどれだけあるか) は、組織の種類と腫瘍の位置によって異なります。
病理学者は、組織の切断端に腫瘍細胞が存在するかどうかを確認するために断端を検査します。腫瘍細胞が見つかる断端陽性は、体内に何らかのがんが残っている可能性があることを示唆しています。対照的に、縁に腫瘍細胞がない陰性断端は、腫瘍が完全に除去されたことを示唆します。一部の報告では、すべての断端が陰性である場合でも、最も近い腫瘍細胞と断端の間の距離も測定します。

リンパ節
リンパ節 体中に存在する小さな免疫器官です。がん細胞は腫瘍から小さなリンパ管を通ってリンパ節に広がることがあります。このため、通常はリンパ節を切除し、顕微鏡で検査してがん細胞を探します。がん細胞が腫瘍からリンパ節などの体の別の部分に移動することを「がん細胞」といいます。 転移.
癌細胞は通常、最初に腫瘍に近いリンパ節に転移しますが、腫瘍から遠く離れたリンパ節にも転移する可能性があります。 このため、通常、最初に切除されるリンパ節は腫瘍の近くにあります。 腫瘍から離れたリンパ節は、通常、リンパ節が肥大しており、リンパ節にがん細胞が存在する可能性が高い臨床的疑いがある場合にのみ切除されます。
身体からリンパ節が切除された場合は、病理医が顕微鏡で検査し、その検査結果が報告書に記載されます。 「陽性」とは、リンパ節にがん細胞が見つかったことを意味します。 「陰性」とは、がん細胞が見つからなかったことを意味します。がん細胞がリンパ節で見つかった場合、がん細胞の最大グループのサイズ(多くの場合、「病巣」または「沈着」と表現されます)もレポートに含まれる場合があります。 節外伸展 これは、腫瘍細胞がリンパ節の外側の被膜を突き破って周囲の組織に広がったことを意味します。
リンパ節の検査は、XNUMX つの理由で重要です。 まず、この情報を使用して病理学的リンパ節段階 (pN) を決定します。 第二に、リンパ節にがん細胞が見つかると、将来、体の他の部位にがん細胞が見つかるリスクが高まります。 その結果、医師はこの情報を使用して、化学療法、放射線療法、免疫療法などの追加治療が必要かどうかを判断します。

病理学的段階
低悪性度の線維粘液肉腫の病理学的段階は、TNM 病期分類システムに基づいています。TNM 病期分類システムは、国際的に認められているシステムです。 アメリカ癌合同委員会。 このシステムは、原発腫瘍(T)に関する情報を使用します。 リンパ節 (N)、そして遠い 転移性の 完全な病期 (pTNM) を決定するための疾患 (M)。 病理医が提出された組織を検査し、各部分に番号を付けます。 一般に、数字が大きいほど病気が進行しており、より悪い状態にあることを意味します。 予後.
腫瘍の病期(pT)
低悪性度の線維粘液肉腫の腫瘍病期は、関与する体の部位によって異なります。たとえば、頭部で発生する 5 センチメートルの腫瘍には、腹部の奥 (後腹膜) で発生する腫瘍とは異なる腫瘍ステージが与えられます。ただし、ほとんどの体の部位では、腫瘍の段階には腫瘍のサイズと、腫瘍が周囲の体の部分にまで成長したかどうかが含まれます。
頭と首
- T1 –腫瘍のサイズは2センチ以下です。
- T2 –腫瘍のサイズは2〜4センチメートルです。
- T3 –腫瘍のサイズが4センチメートルを超えています。
- T4 –腫瘍は、顔や頭蓋骨の骨、目、首の大きな血管、脳などの周囲の組織に成長しています。
胸、背中、または胃と腕または脚(胴体と四肢)
- T1 –腫瘍のサイズは5センチ以下です。
- T2 –腫瘍のサイズは5〜10センチメートルです。
- T3 –腫瘍のサイズは10〜15センチメートルです。
- T4 –腫瘍のサイズが15センチメートルを超えています。
腹部と胸部内臓(胸腔内臓)
- T1 –腫瘍はXNUMXつの臓器にのみ見られます。
- T2 – 腫瘍は、それが始まった臓器を囲む結合組織に成長しています.
- T3 –腫瘍は少なくともXNUMXつの他の臓器に成長しました。
- T4 –複数の腫瘍が見つかりました。
後腹膜(腹腔の一番後ろの空間)
- T1 –腫瘍のサイズは5センチ以下です。
- T2 –腫瘍のサイズは5〜10センチメートルです。
- T3 –腫瘍のサイズは10〜15センチメートルです。
- T4 –腫瘍のサイズが15センチメートルを超えています。
目の周りの組織(眼窩)
- T1 –腫瘍のサイズは2センチ以下です。
- T2 –腫瘍のサイズは2センチメートルを超えていますが、目の周りの骨には成長していません。
- T3 –腫瘍は、眼の周囲の骨または頭蓋骨の他の骨に成長しました。
- T4 –腫瘍が眼(眼球)またはまぶた、副鼻腔、脳などの周囲の組織に成長しました。
ノーダルステージ(pN)
低悪性度の線維粘液肉腫には、0 つ以上の腫瘍細胞の有無に基づいて、結節期 1 または XNUMX が与えられます。 リンパ節。 リンパ節に腫瘍細胞が見られない場合、リンパ節の病期はN0です。 病理検査のためにリンパ節が送られない場合、リンパ節の病期を特定することはできず、リンパ節の病期は次のように記載されます。 NX。 腫瘍細胞がいずれかのリンパ節に見られる場合、リンパ節の病期は次のように記載されています。 N1.


