door Allison Osmond, MD FRCPC
7 June 2023
Wat is Merkelcelcarcinoom?
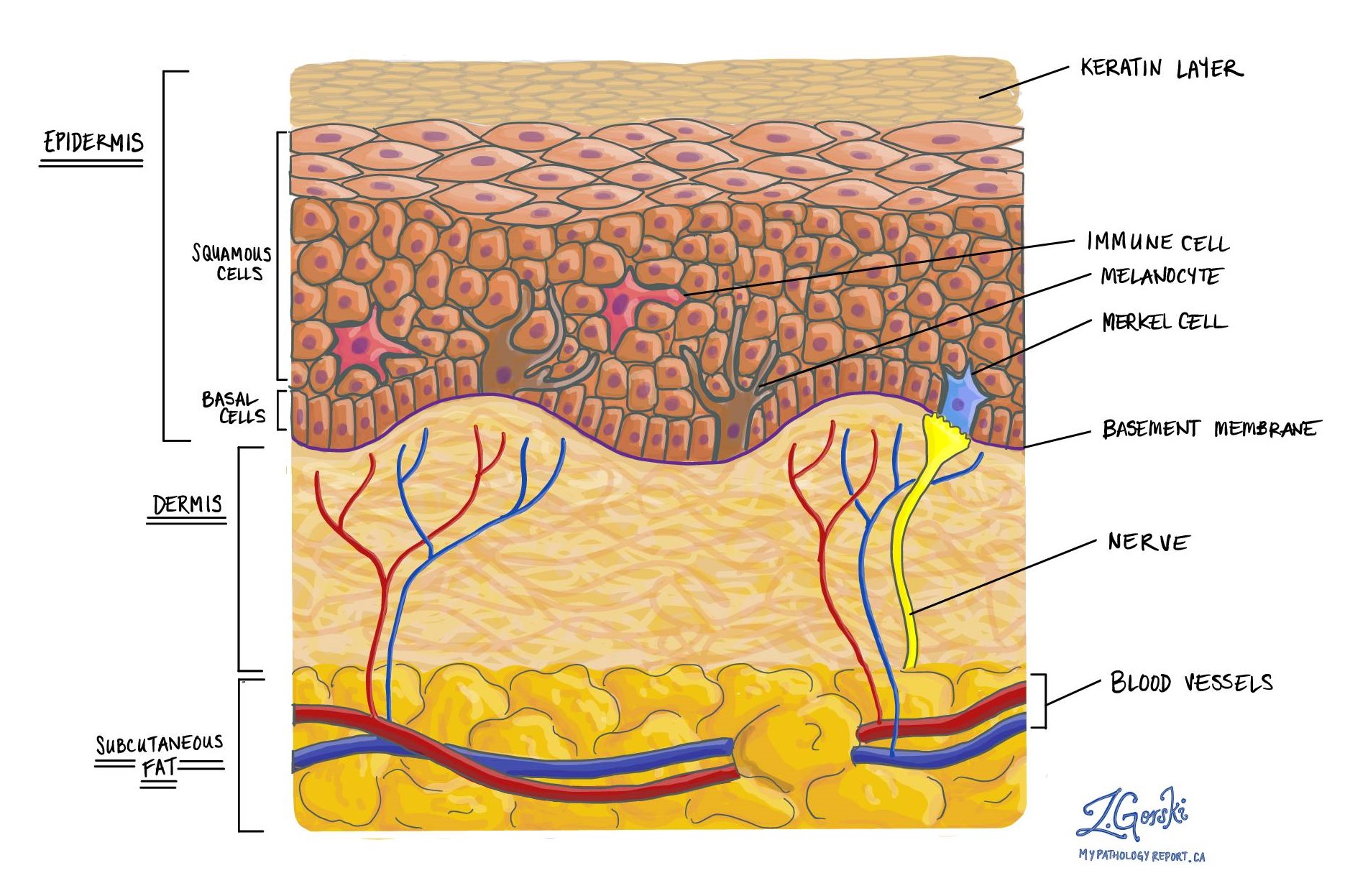
Merkelcelcarcinoom is een vorm van huidkanker. Het ontwikkelt zich uit de Merkel-cellen die normaal in de huid worden aangetroffen. Merkel-cellen zijn: neuro-endocriene cellen en Merkelcelcarcinoom is een type neuro-endocriene tumor. Om deze reden is een andere naam voor Merkelcelcarcinoom primair neuro-endocrien carcinoom van de huid.
Wat veroorzaakt Merkelcelcarcinoom?
Merkelcelcarcinoom komt meestal voor bij oudere personen met een voorgeschiedenis van langdurige blootstelling aan de zon en zonnebrand. Merkelcelcarcinoom kan echter ook voorkomen bij jongere patiënten en dit wordt vaak gezien bij mensen die om verschillende redenen een verzwakt immuunsysteem hebben. Bij jongere patiënten wordt aangenomen dat een virus genaamd Polyomavirus een rol speelt bij de ontwikkeling van Merkelcelcarcinoom.
Hoe stellen pathologen deze diagnose?
De diagnose wordt meestal gesteld nadat een klein weefselmonster is verwijderd in een procedure die a . wordt genoemd biopsie. De diagnose kan ook worden gesteld nadat de gehele tumor is verwijderd in een procedure die an uitsnijding. Als de diagnose wordt gesteld na een biopsie, zal uw arts waarschijnlijk een tweede chirurgische ingreep aanbevelen om de rest van de tumor te verwijderen.
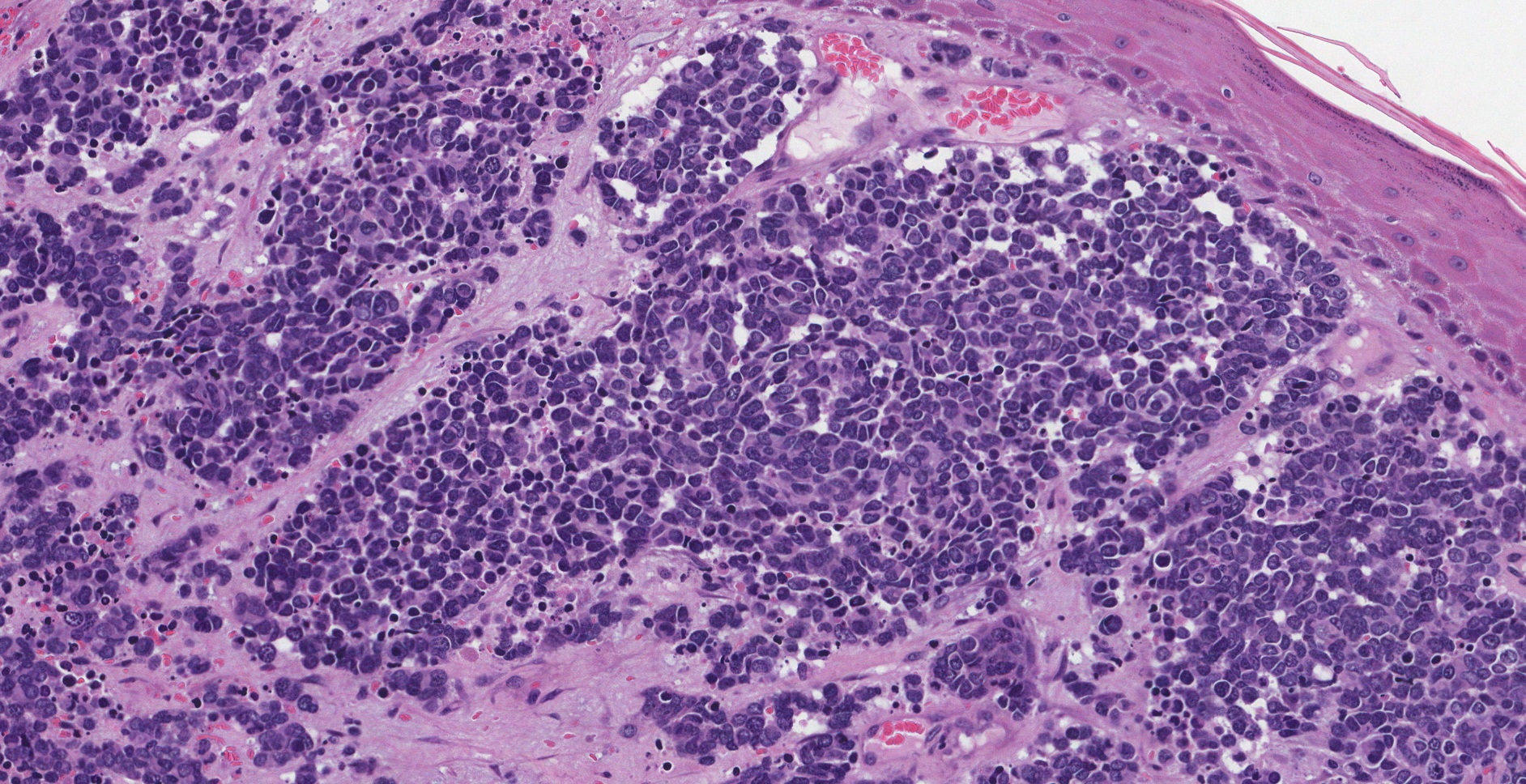
Normale Merkel-cellen zijn lang en dun en zijn niet gemakkelijk te zien door de microscoop. Bij Merkelcelcarcinoom nemen de abnormale Merkelcellen echter zowel in grootte als in aantal toe, waardoor uw patholoog ze gemakkelijk door de microscoop kan zien.
Tumorgrootte
Dit is de grootte van de tumor gemeten in centimeters. Uw rapport beschrijft mogelijk alleen de grootste dimensie. Als de tumor bijvoorbeeld 5.0 cm bij 3.2 cm bij 1.1 cm meet, kan het rapport de tumorgrootte beschrijven als 5.0 cm in de grootste afmeting.
De tumorgrootte wordt gebruikt om het tumorstadium te bepalen (zie Pathologisch stadium hieronder). Tumoren die groter zijn dan 2 centimeter hebben meer kans om opnieuw te groeien na behandeling of om zich naar andere delen van het lichaam te verspreiden.
Diepte van invasie (tumordikte)
Alle Merkelcelcarcinomen beginnen in de epidermis op het buitenoppervlak van de huid. Diepte van invasie beschrijft hoe ver de kankercellen van de epidermis naar het onderliggende weefsel hebben gereisd. De beweging van kankercellen van de epidermis naar het onderliggende weefsel wordt genoemd invasie.
De diepte van invasie wordt gemeten vanaf het huidoppervlak tot het diepste punt van invasie. De diepte van de invasie wordt gemeten in millimeters (mm). Tumoren met een grotere invasiediepte hebben meer kans om zich naar andere delen van het lichaam te verspreiden. De diepte van de invasie wordt ook gebruikt om het tumorstadium te bepalen (zie Pathologisch stadium hieronder). Sommige rapporten gebruiken de term tumordikte om de diepte van de invasie te beschrijven.
Tumor extensie
Grote tumoren kunnen buiten de huid uitgroeien tot botten, spieren of kraakbeen. Pathologen zullen tumorextensie gebruiken om tumoren te beschrijven die zijn uitgegroeid tot een van deze soorten weefsel. Tumoruitbreiding naar bot, spier of kraakbeen gaat gepaard met een verhoogd risico dat de tumor zich na de behandeling naar andere delen van het lichaam zal verspreiden of op dezelfde plaats opnieuw zal groeien. Tumorverlenging wordt ook gebruikt om het tumorstadium te bepalen (zie Pathologisch stadium hieronder).
Tumorpatroon van groei
Pathologen gebruiken de term groeipatroon om te beschrijven hoe de kankercellen eruitzien wanneer ze onder de microscoop worden onderzocht.
Voor Merkelcelcarcinoom zijn er twee hoofdgroeipatronen:
- Nodulair – De kankercellen groeien in één grote groep.
- Infiltratief – De kankercellen groeien als lange rijen kankercellen. Dit patroon kan op een spinnenweb lijken wanneer het onder een microscoop wordt onderzocht.
Tumoren die in een nodulair patroon groeien, worden meestal geassocieerd met een betere prognose vergeleken met tumoren die groeien in een infiltratief patroon.
Tumor infiltrerende lymfocyten
lymfocyten zijn gespecialiseerde cellen die deel uitmaken van het immuunsysteem van het lichaam. Lymfocyten reageren op infecties, verwondingen of kanker. Lymfocyten worden vaak aangetroffen in het weefsel rond Merkelcelcarcinoom en hun aanwezigheid wordt beschouwd als een teken dat het lichaam de verspreiding van de ziekte probeert te voorkomen.
Er zijn twee manieren om de lymfocyten rond de tumor te beschrijven:
- levendig – Dit betekent dat er veel lymfocyten in en rond de tumor zijn gezien.
- Niet-stevig – Dit betekent dat er zeer weinig lymfocyten rond de tumor werden gezien.
Niet-snelle tumor infiltrerende lymfocyten wordt geassocieerd met een slechtere prognose.
Marges
A marge is het normale weefsel dat een tumor omringt en met de tumor wordt verwijderd op het moment van de operatie. In de meeste gevallen zullen chirurgen proberen om 1 cm normaal weefsel rond de gehele tumor te verwijderen.
De normale huid rond de tumor wordt de perifere marge genoemd, terwijl het weefsel onder de tumor de diepe marge wordt genoemd. Beide randen worden onder de microscoop nauwkeurig onderzocht om te zien of er kankercellen in het normaal uitziende weefsel zitten.
Als er geen kankercellen worden gezien aan de snijrand van het weefsel, wordt de marge negatief genoemd. Als kankercellen worden gezien aan de uiterste rand van het gesneden weefsel, wordt de marge positief genoemd. Een positieve marge is belangrijk omdat deze gepaard gaat met een groter risico dat de tumor na behandeling op dezelfde plaats terugkomt (lokaal recidief).

Mitotische snelheid
Cellen delen om nieuwe cellen te maken. Dit proces heet mitosis. Pathologen tellen vaak het aantal mitosen in een tumor en dit aantal wordt de mitotische snelheid genoemd. De meeste pathologierapporten beschrijven de mitotische snelheid als het aantal mitotische cellen per vierkante millimeter. De mitotische snelheid is belangrijk omdat tumoren met meer mitotische figuren hebben meer kans om zich naar andere delen van het lichaam te verspreiden.
Lymfovasculaire invasie
Bloed beweegt door het lichaam door lange dunne buizen die bloedvaten worden genoemd. Een ander type vloeistof dat lymfe wordt genoemd en dat afval en immuuncellen bevat, beweegt door het lichaam via lymfatische kanalen.
Kankercellen kunnen bloedvaten en lymfevaten gebruiken om van de tumor naar andere delen van het lichaam te reizen. De verplaatsing van kankercellen van de tumor naar een ander deel van het lichaam wordt genoemd uitzaaiing. Voordat kankercellen kunnen uitzaaien, moeten ze een bloedvat of lymfestelsel binnendringen. Dit heet lymfovasculaire invasie. Lymfovasculaire invasie verhoogt het risico dat kankercellen worden gevonden in a lymfeklier of een verafgelegen deel van het lichaam, zoals de longen.

Metastase tijdens het transport
Kankercellen die de hoofdtumor verlaten en naar een ander deel van het lichaam reizen, worden genoemd uitzaaiing. Kankercellen reizen vaak naar een lymfeklier wat een lymfekliermetastase wordt genoemd (zie Lymfeklieren hieronder). Merkelcelcarcinoom kankercellen die tussen de hoofdtumor en een lymfeklier worden gevonden, worden genoemd onderweg metastase. Het vinden van een in-transit-metastase is belangrijk omdat het het nodale stadium verhoogt (zie Pathologisch stadium hieronder) en geassocieerd is met een slechtere prognose.
Lymfeklieren
Lymfeklieren zijn kleine immuunorganen die zich door het hele lichaam bevinden. Kankercellen kunnen van de tumor naar een lymfeklier reizen via lymfatische kanalen die zich in en rond de tumor bevinden (zie Lymfovasculaire invasie hierboven). De verplaatsing van kankercellen van de tumor naar een lymfeklier heet uitzaaiing.
Als uw tumor zich op uw gezicht of hoofd bevond, worden lymfeklieren uit de nek soms tegelijkertijd met de hoofdtumor verwijderd in een procedure die een nekdissectie wordt genoemd. De verwijderde lymfeklieren komen meestal uit verschillende delen van de nek en elk gebied wordt een niveau genoemd. De niveaus in de nek omvatten 1, 2, 3, 4 en 5. Lymfeklieren aan dezelfde kant als de tumor worden ipsilateraal genoemd, terwijl die aan de andere kant van de tumor contralateraal worden genoemd.

Een schildwachtklier is de lymfeklier die het dichtst bij de tumor ligt. Wanneer Merkelcelcarcinoom naar een lymfeklier reist, gaat het meestal eerst naar de schildwachtklier. Alle andere lymfeklieren in het gebied van de tumor worden eenvoudigweg regionale lymfeklieren genoemd. Uw pathologierapport geeft aan om welke lymfeklieren het gaat.
De meeste rapporten bevatten het totale aantal onderzochte lymfeklieren en het aantal kankercellen. Lymfeklieren die kankercellen bevatten, worden vaak positief genoemd, terwijl lymfeklieren die geen kankercellen bevatten negatief worden genoemd.
Uw patholoog kan speciale tests gebruiken, zoals: immunohistochemie om te zien of er kankercellen in de onderzochte lymfeklieren zitten. Merkelcellen maken bijvoorbeeld eiwitten die cytokeratines worden genoemd en immunohistochemie kan pathologen helpen cellen te zien die cytokeratines maken.
Lymfeklieren worden gebruikt om het nodale stadium te bepalen (zie Pathologisch stadium hieronder). Uw artsen zullen het nodale stadium samen met het tumorstadium gebruiken om de beste behandelingsopties voor u te bepalen.
Pathologisch stadium
Het pathologische stadium voor Merkelcelcarcinoom is gebaseerd op het TNM-stadiëringssysteem, een internationaal erkend systeem dat oorspronkelijk door de Amerikaans Gemengd Comité voor Kanker. Dit systeem gebruikt informatie over de primaire tumor (T), lymfeklieren (N), en verre metastatische ziekte (M) om het volledige pathologische stadium (pTNM) te bepalen. Uw patholoog onderzoekt het ingeleverde weefsel en geeft elk onderdeel een nummer. Over het algemeen betekent een hoger aantal een meer gevorderde ziekte en een slechtere prognose.
Tumorstadium (pT) voor Merkelcelcarcinoom
Merkelcelcarcinoom krijgt een tumorstadium tussen 1 en 4 op basis van de grootte van de tumor en of de tumor al dan niet uitgroeit tot andere weefsels zoals bot, spier, fascia of kraakbeen.
- T1 – De tumor is niet groter dan 2 cm.
- T2 – De tumor is groter dan 2 cm maar niet groter dan 5 cm.
- T3 – De tumor is groter dan 5 cm, maar breidt zich niet uit in andere weefsels onder de huid.
- T4 – De tumor breidt zich uit tot in bot, spier, fascia of kraakbeen.
Knoopstadium (pN) voor Merkel-celcarcinoom
Merkelcelcarcinoom krijgt een nodaal stadium van 0 tot 3 op basis van de aanwezigheid van kankercellen in a lymfeklier en in transit metastasen.
- Nee – In geen van de onderzochte lymfeklieren werden kankercellen gezien.
- N1 – Kankercellen worden gezien in een lymfeklier.
- N2 – Kankercellen worden buiten de hoofdtumor gezien, maar niet in een lymfeklier (in-transmit-metastasen).
- N3 – Kankercellen worden gezien in een lymfeklier EN buiten de hoofdtumor (metastasen tijdens het transport).
Als er geen lymfeklieren worden opgestuurd voor pathologisch onderzoek, kan het knoopstadium niet worden bepaald en wordt het knoopstadium vermeld als pNX.
Gemetastaseerd stadium (pM) voor Merkelcelcarcinoom:
Merkelcelcarcinoom krijgt een gemetastaseerd stadium van M0 of M1 op basis van de aanwezigheid van kankercellen buiten de hoofdtumor. Kankercellen die naar een verre lichaamsplaats zijn gereisd, worden ook als gemetastaseerde ziekte beschouwd, maar krijgen een lager metastatisch stadium dan kankercellen die naar de longen zijn gereisd.
Het metastatische stadium kan alleen worden bepaald als weefsel van een verre locatie wordt opgestuurd voor pathologisch onderzoek. Omdat dit weefsel zelden aanwezig is, kan het metastatische stadium niet worden bepaald en wordt het vermeld als pMX.


