door Jason Wasserman MD PhD FRCPC
28 april 2023
Wat is plaveiselcelcarcinoom van de mondholte?
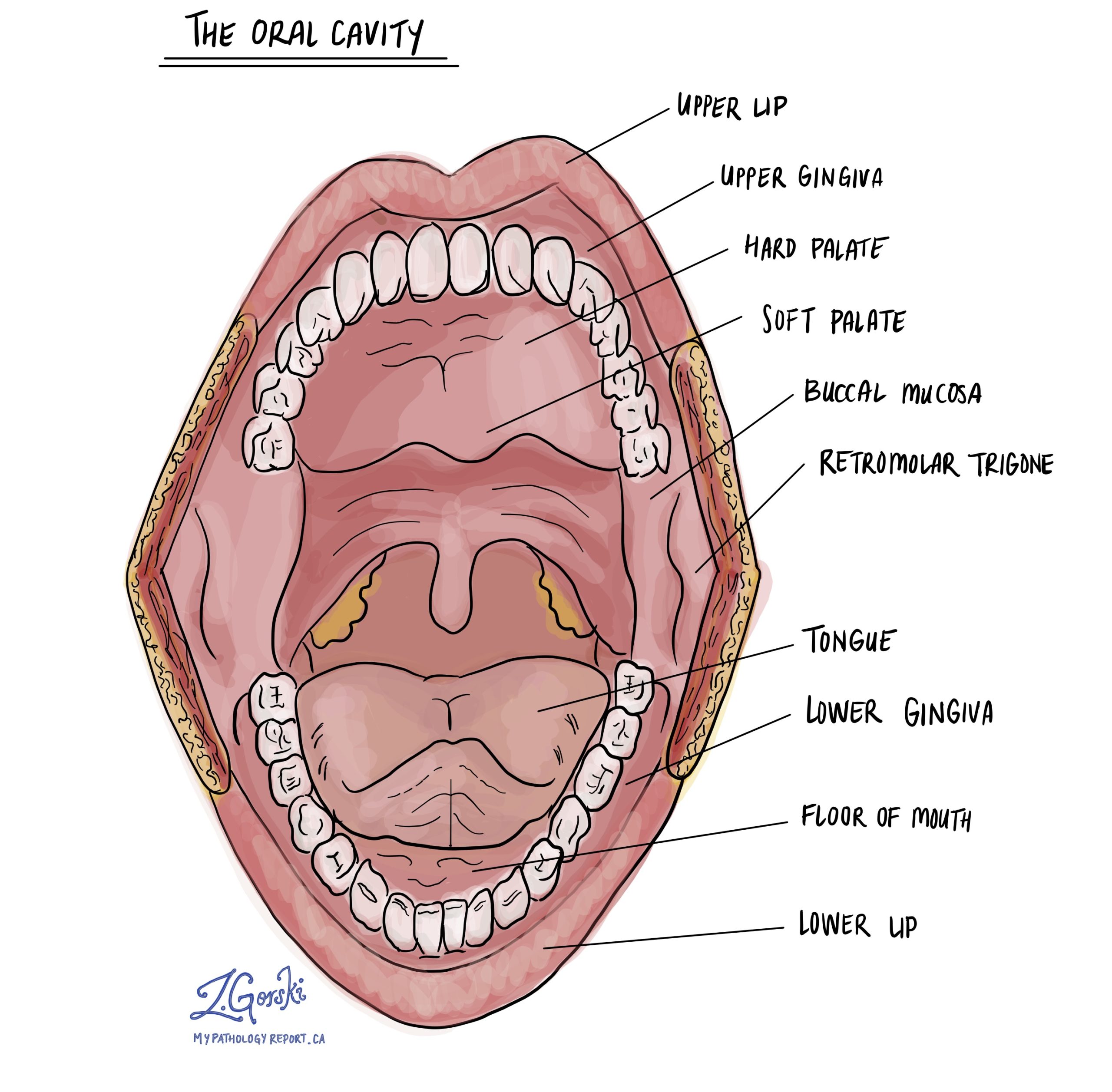
Plaveiselcelcarcinoom (SCC) is de meest voorkomende vorm van kanker in de mondholte. De mondholte omvat de lippen, tong, mondbodem, gingiva (tandvlees), mondslijmvlies (binnenwangen) en gehemelte (dak van de mond). Plaveiselcelcarcinoom ontstaat vaak uit een precancereuze ziekte genaamd squameuze dysplasie die vele jaren aanwezig kunnen zijn voordat ze veranderen in plaveiselcelcarcinoom.
Wat veroorzaakt plaveiselcelcarcinoom van de mondholte?
Roken, hoge alcoholconsumptie, chronische ontstekingsaandoeningen zoals lichen planus en immunosuppressie verhogen allemaal het risico op het ontwikkelen van zowel plaveiselcelcarcinoom als squameuze dysplasie. Zeldzame gevallen worden veroorzaakt door infectie met risicovolle soorten humaan papillomavirus (HPV).
Hoe wordt de diagnose plaveiselcelcarcinoom in de mondholte gesteld?
De diagnose wordt meestal gesteld nadat een klein weefselmonster is verwijderd in een procedure die a . wordt genoemd biopsie. Het weefselmonster wordt vervolgens naar een patholoog gestuurd die het onder de microscoop onderzoekt. De meeste patiënten zullen dan een tweede procedure ondergaan om de gehele tumor te verwijderen. Dat weefsel wordt ook naar een patholoog gestuurd voor onderzoek onder de microscoop.
Wat betekent het als het plaveiselcelcarcinoom van de mondholte ook, matig of slecht gedifferentieerd wordt beschreven?
Pathologen verdelen plaveiselcelcarcinoom van de mondholte in drie graden - goed, matig en slecht gedifferentieerd - op basis van hoeveel de tumorcellen er normaal uitzien plaveiselcellen bij onderzoek onder de microscoop. De graad is belangrijk omdat tumoren van een hogere graad (matig en slecht gedifferentieerde tumoren) zich agressiever gedragen en zich eerder naar andere delen van het lichaam verspreiden.
Plaveiselcelcarcinoom van de mondholte wordt als volgt ingedeeld:
- Goed gedifferentieerd plaveiselcelcarcinoom van de mondholte – Een goed gedifferentieerde tumor (ook bekend als graad 1) bestaat uit tumorcellen die er bijna hetzelfde uitzien als normale plaveiselcellen.
- Matig gedifferentieerd plaveiselcelcarcinoom van de mondholte – Een matig gedifferentieerde tumor (ook wel graad 2 genoemd) bestaat uit tumorcellen die er duidelijk anders uitzien dan normale plaveiselcellen, maar toch als plaveiselcel kunnen worden herkend.
- Slecht gedifferentieerd plaveiselcelcarcinoom van de mondholte - Een slecht gedifferentieerde tumor (ook bekend als graad 3) bestaat uit tumorcellen die heel weinig lijken op normale plaveiselcellen. Deze cellen kunnen er zo abnormaal uitzien dat uw patholoog mogelijk een aanvullende test moet bestellen, zoals immunohistochemie om de diagnose te bevestigen.
Wat betekent het als plaveiselcelcarcinoom van de mondholte wordt beschreven als keratiniserend?
Keratinisatie is een term die pathologen gebruiken om cellen te beschrijven die roze lijken wanneer ze onder de microscoop worden onderzocht, omdat de cytoplasma (lichaam) van de cel bevat grote hoeveelheden van een gespecialiseerd eiwit genaamd keratine. Zoals normaal plaveiselcellen, de tumorcellen in plaveiselcelcarcinoom van de mondholte produceren grote hoeveelheden keratine en zullen worden beschreven als keratiniserend.

Wat betekent de diepte van de invasie?
Alle plaveiselcelcarcinomen in de mondholte beginnen met een dunne laag weefsel genaamd de epitheel dat het gehele binnenoppervlak van de mondholte bedekt. Onder het epitheel bevinden zich andere soorten weefsel die vaak samen worden beschreven als stroma of submucosa. Pathologen gebruiken het woord invasie om de beweging van tumorcellen van het epitheel naar het onderliggende weefsel en de diepte van invasie te beschrijven, is een meting van de verste weg die de tumorcellen hebben afgelegd.
De invasiediepte is belangrijk omdat tumoren met een invasiediepte van meer dan 0.5 centimeter meer kans hebben om zich te verspreiden naar: lymfeklieren in de nek. De invasiediepte wordt ook gebruikt om het pathologische tumorstadium te bepalen (zie Pathologisch stadium hieronder).

Wat is lymfovasculaire invasie en waarom is het belangrijk?
Lymfovasculaire invasie betekent dat kankercellen werden gezien in een bloedvat of lymfevat. Bloedvaten zijn lange dunne buizen die bloed door het lichaam vervoeren. Lymfevaten zijn vergelijkbaar met kleine bloedvaten, behalve dat ze een vloeistof vervoeren die lymfe wordt genoemd in plaats van bloed. De lymfevaten verbinden zich met kleine immuunorganen genaamd lymfeklieren die door het hele lichaam voorkomen. Lymfovasculaire invasie is belangrijk omdat kankercellen bloedvaten of lymfevaten kunnen gebruiken om zich naar andere delen van het lichaam te verspreiden, zoals lymfeklieren of de longen. Als lymfovasculaire invasie wordt gezien, wordt dit in uw rapport opgenomen.

Wat is perineurale invasie en waarom is het belangrijk?
Perineurale invasie is een term die pathologen gebruiken om kankercellen te beschrijven die aan of in een zenuw zijn bevestigd. Een vergelijkbare term, intraneurale invasie, wordt gebruikt om kankercellen in een zenuw te beschrijven. Zenuwen zijn als lange draden die bestaan uit groepen cellen die neuronen worden genoemd. Zenuwen bevinden zich over het hele lichaam en zijn verantwoordelijk voor het verzenden van informatie (zoals temperatuur, druk en pijn) tussen uw lichaam en uw hersenen. Perineurale invasie is belangrijk omdat de kankercellen de zenuw kunnen gebruiken om zich naar omliggende organen en weefsels te verspreiden. Dit verhoogt het risico dat de tumor na de operatie teruggroeit. Als perineurale invasie wordt gezien, wordt dit in uw rapport opgenomen.

Werden lymfeklieren onderzocht en bevatten deze kankercellen?
Lymfeklieren zijn kleine immuunorganen die door het hele lichaam worden aangetroffen. Kankercellen kunnen zich van een tumor naar de lymfeklieren verspreiden via kleine bloedvaten die lymfevaten worden genoemd. Lymfeklieren worden niet altijd tegelijk met de tumor verwijderd. Wanneer lymfeklieren echter worden verwijderd, worden ze onder een microscoop onderzocht en worden de resultaten beschreven in uw rapport.

Kankercellen verspreiden zich meestal eerst naar lymfeklieren dicht bij de tumor, hoewel lymfeklieren ver weg van de tumor ook betrokken kunnen zijn. Om deze reden bevinden de eerste verwijderde lymfeklieren zich meestal dicht bij de tumor. Lymfeklieren verder weg van de tumor worden meestal alleen verwijderd als ze vergroot zijn en er een groot klinisch vermoeden bestaat dat er kankercellen in de lymfeklier zitten. De meeste rapporten bevatten het totale aantal onderzochte lymfeklieren, waar in het lichaam de lymfeklieren werden gevonden en het aantal (indien aanwezig) dat kankercellen bevat. Als er kankercellen werden gezien in een lymfeklier, wordt ook de grootte van de grootste groep kankercellen (vaak beschreven als "focus" of "afzetting") opgenomen.
Waarom is het onderzoek van lymfeklieren belangrijk?
Het onderzoek van lymfeklieren is om twee redenen belangrijk. Eerst wordt deze informatie gebruikt om het pathologische nodale stadium (pN) te bepalen. Ten tweede verhoogt het vinden van kankercellen in een lymfeklier het risico dat kankercellen in de toekomst in andere delen van het lichaam worden gevonden. Als gevolg hiervan zal uw arts deze informatie gebruiken bij de beslissing of aanvullende behandeling zoals chemotherapie, bestralingstherapie of immunotherapie nodig is.
Wat betekent het als een lymfeklier als positief wordt beschreven?
Pathologen gebruiken de term 'positief' vaak om een lymfeklier te beschrijven die kankercellen bevat. Een lymfeklier die kankercellen bevat, kan bijvoorbeeld 'positief voor maligniteit' of 'positief voor uitgezaaid carcinoom' worden genoemd.
Wat betekent het als een lymfeklier als negatief wordt beschreven?
Pathologen gebruiken de term 'negatief' vaak om een lymfeklier te beschrijven die geen kankercellen bevat. Een lymfeklier die geen kankercellen bevat, kan bijvoorbeeld "negatief voor maligniteit" of "negatief voor gemetastaseerd carcinoom" worden genoemd.
Wat betekent extranodale extensie?
Alle lymfeklieren zijn omgeven door een dunne laag weefsel die een capsule wordt genoemd. Extranodale extensie betekent dat kankercellen in de lymfeklier door het kapsel zijn gebroken en zich hebben verspreid in het weefsel buiten de lymfeklier. Extranodale extensie is belangrijk omdat het het risico vergroot dat de tumor na de operatie op dezelfde locatie teruggroeit. Voor sommige vormen van kanker is extranodale extensie ook een reden om aanvullende behandeling te overwegen, zoals chemotherapie of bestraling.
Wat is een marge?
In de pathologie is een marge de rand van een weefsel dat wordt gesneden bij het verwijderen van een tumor uit het lichaam. De marges die in een pathologierapport worden beschreven, zijn erg belangrijk omdat ze je vertellen of de hele tumor is verwijderd of dat er een deel van de tumor is achtergebleven. De margestatus bepaalt welke (eventuele) aanvullende behandeling u nodig heeft.
De meeste pathologierapporten beschrijven alleen marges na een chirurgische ingreep genaamd an uitsnijding or resectie is uitgevoerd om de gehele tumor te verwijderen. Om deze reden worden marges meestal niet beschreven na een procedure die a . wordt genoemd biopsie wordt uitgevoerd om slechts een deel van de tumor te verwijderen.
Pathologen onderzoeken zorgvuldig de marges om te zoeken naar tumorcellen aan de snijrand van het weefsel. Als er tumorcellen worden gezien aan de snijrand van het weefsel, wordt de marge als positief beschreven. Als er geen tumorcellen worden gezien aan de snijrand van het weefsel, wordt een marge als negatief beschreven. Zelfs als alle marges negatief zijn, zullen sommige pathologierapporten ook een meting geven van de tumorcellen die zich het dichtst bij de snijrand van het weefsel bevinden.
Een positieve (of zeer nauwe) marge is belangrijk omdat dit betekent dat er tumorcellen in uw lichaam kunnen zijn achtergebleven toen de tumor operatief werd verwijderd. Om deze reden kan aan patiënten met een positieve marge een andere operatie worden aangeboden om de rest van de tumor te verwijderen of bestralingstherapie naar het deel van het lichaam met de positieve marge.

Hoe bepalen pathologen het pathologische stadium (pTNM) voor plaveiselcelcarcinoom van de mondholte?
Het pathologische stadium voor plaveiselcelcarcinoom is gebaseerd op het TNM-stadiëringssysteem, een internationaal erkend systeem dat oorspronkelijk door de Amerikaans Gemengd Comité voor Kanker. Dit systeem gebruikt informatie over de primaire tumor (T), lymfeklieren (N), en verre metastatische ziekte (M) om het volledige pathologische stadium (pTNM) te bepalen. Uw patholoog onderzoekt het ingeleverde weefsel en geeft elk onderdeel een nummer. Over het algemeen betekent een hoger aantal een meer gevorderde ziekte en een slechtere prognose.
Tumorstadium (pT) voor plaveiselcelcarcinoom van de mondholte
Uw patholoog zoekt naar drie kenmerken om het tumorstadium te bepalen:
- De grootte van de tumor.
- De diepte van invasie.
- De aanwezigheid van kankercellen in nabijgelegen weefsels.
Op basis van deze kenmerken krijgt het plaveiselcelcarcinoom een tumorstadium tussen 1 en 4:
- Tis – De kankercellen zijn alleen te zien in het epitheel aan het oppervlak van het weefsel. Ze vallen het stroma niet binnen.
- T1 – De tumor is kleiner dan of gelijk aan 2 centimeter groot EN de diepte van de invasie is niet groter dan 0.5 centimeter.
- T2 – De tumor is groter dan 2 centimeter maar kleiner dan 4 centimeter OR de invasiediepte is groter dan 0.5 centimeter maar kleiner dan of gelijk aan 1 centimeter.
- T3 – De tumor is groter dan 4 centimeter OR de diepte van de invasie groter is dan 1 centimeter.
- T4 - De tumor dringt weefsels buiten de mondholte binnen, zoals de botten van de kaak of de sinussen.
Nodaal stadium (pN) voor plaveiselcelcarcinoom van de mondholte
Uw patholoog zoekt naar vier kenmerken om het knoopstadium te bepalen:
- De grootte van de tumorafzetting.
- Het aantal lymfeklieren die kankercellen bevatten.
- De aanwezigheid van extranodale extensie.
- Of de lymfeklieren met kankercellen zich aan dezelfde of aan de andere kant van de nek bevinden als de hoofdtumor (lateraliteit).
Op basis van deze kenmerken krijgt het plaveiselcelcarcinoom een knoopstadium tussen 0 en 3. De N2- en N3-stadia zijn onderverdeeld in kleinere groepen met letters (a, b of c) achter het cijfer. Als er geen lymfeklieren worden aangeboden voor pathologisch onderzoek, kan het N-stadium niet worden bepaald en wordt het N-stadium als X vermeld.
Gemetastaseerd stadium (pM) voor plaveiselcelcarcinoom van de mondholte
Plaveiselcelcarcinoom krijgt een gemetastaseerd stadium van 0 of 1 op basis van de aanwezigheid van kankercellen op een afgelegen plaats in het lichaam (bijvoorbeeld de longen). Het metastatische stadium kan alleen worden toegewezen als weefsel van een verre locatie wordt verzonden voor pathologisch onderzoek. Omdat dit weefsel zelden aanwezig is, kan het metastatische stadium niet worden bepaald en wordt het vermeld als MX.


