de Jason Wasserman MD PhD FRCPC
Aprilie 25, 2023
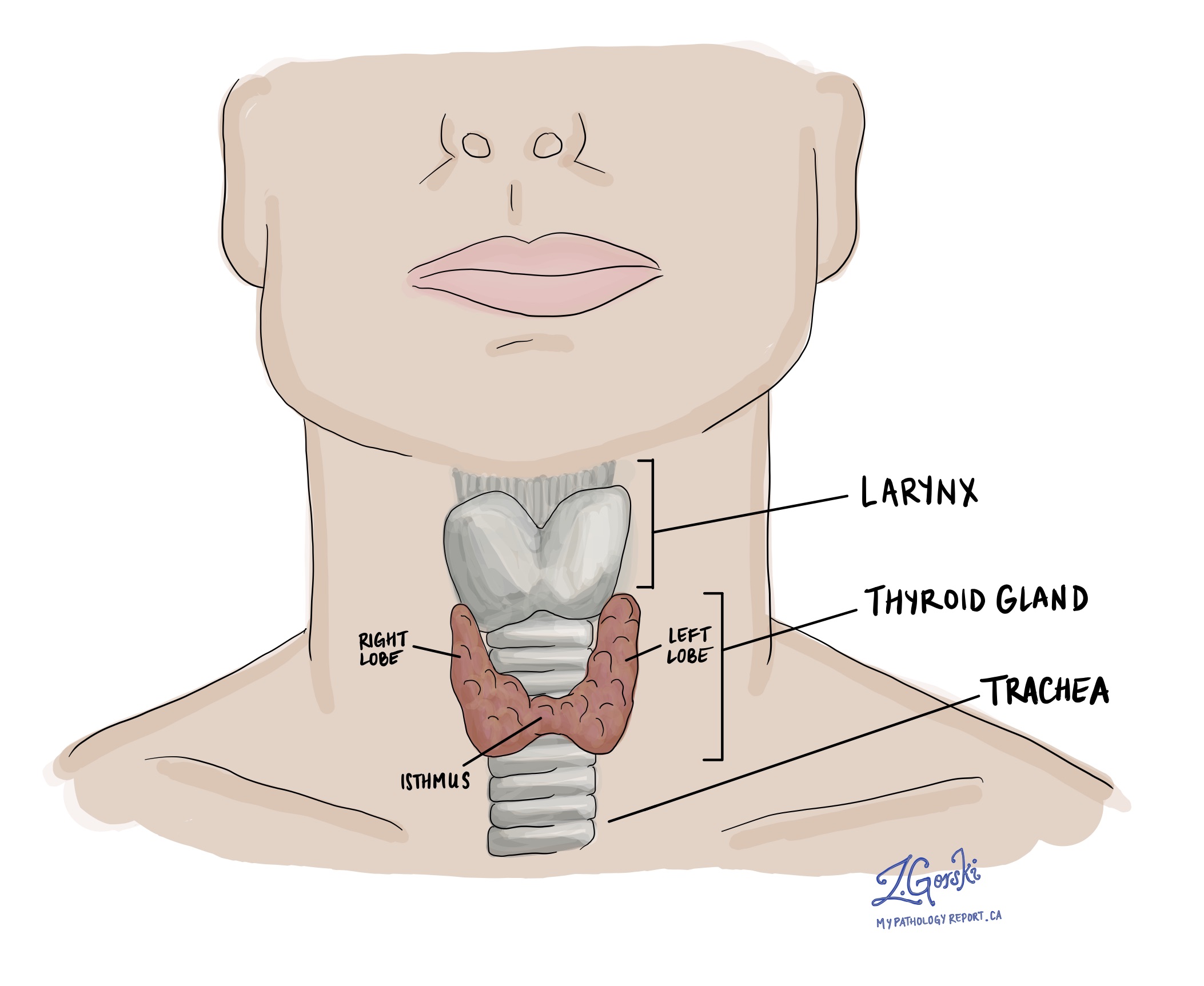
Ce este carcinomul medular tiroidian?
Carcinomul medular tiroidian este un tip de cancer tiroidian. Tumora pornește de la celulele C specializate care se găsesc în mod normal în glanda tiroidă.
Ce sunt celulele C?
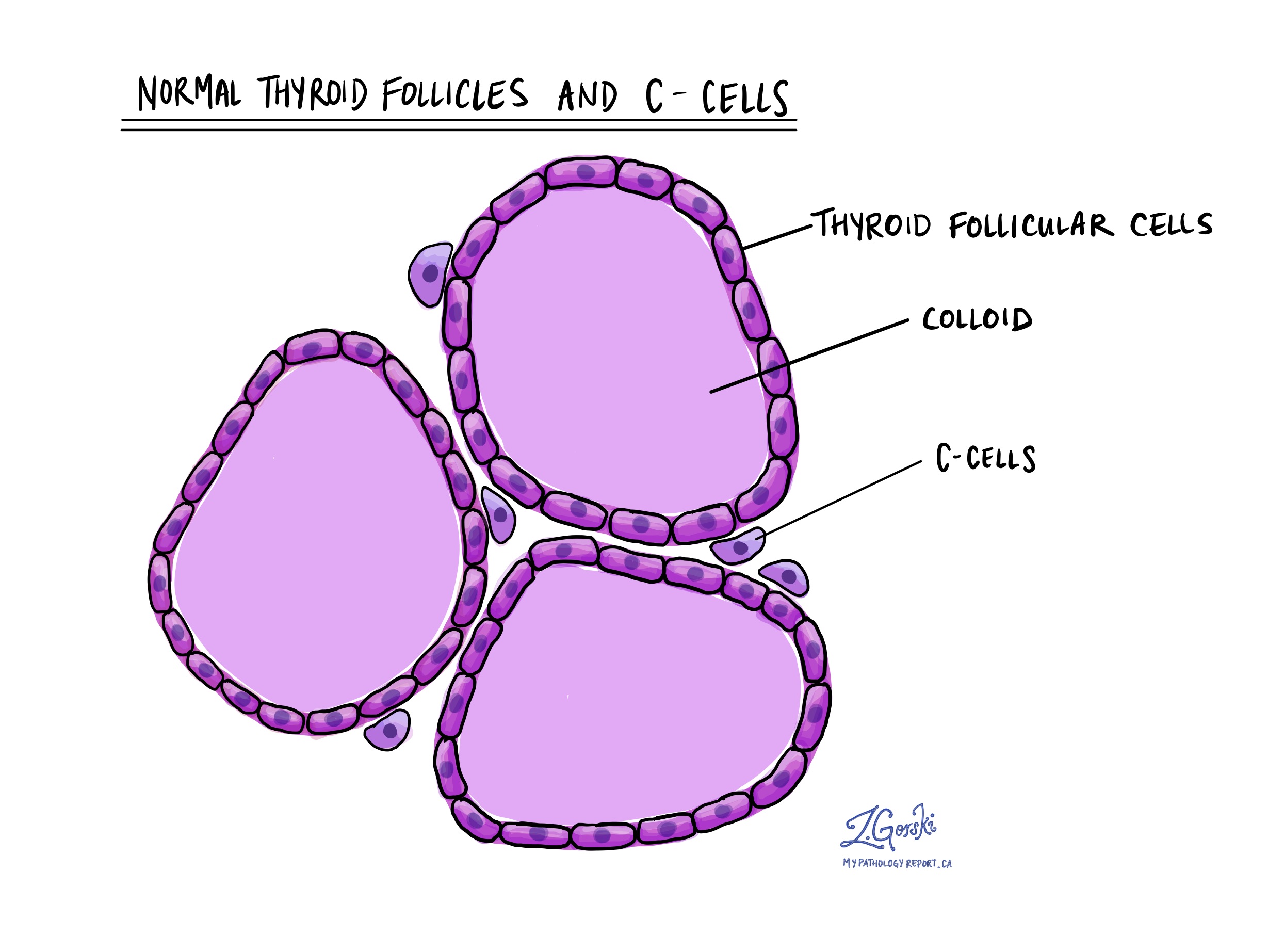
Celulele C (numite și celule parafoliculare) sunt un tip de celula neuroendocrină care produc un hormon numit calcitonină. Calcitonina este foarte importantă deoarece ajută organismul să regleze nivelul de calciu din sânge. Celulele C se găsesc în toată glanda tiroidă ca celule unice sau în grupuri mici.
Care sunt simptomele carcinomului tiroidian medular?
Cel mai frecvent simptom al carcinomului tiroidian medular este un nodul nedureros la nivelul gatului. La fel ca celulele C normale, celulele C din carcinomul medular tiroidian produc un hormon numit calcitonină. Producția crescută de calcitonină de către tumoră poate determina unii pacienți să aibă niveluri scăzute de calciu în sânge. Pacienții cu niveluri crescute de calcitonină pot prezenta simptome precum diaree și înroșirea feței.
Ce cauzează carcinomul medular tiroidian?
Pentru majoritatea pacienților diagnosticați cu carcinom tiroidian medular, cauza rămâne necunoscută, deși o combinație de modificări genetice și factori de mediu joacă probabil un rol. Unii pacienți, totuși, se nasc cu modificări genetice specifice despre care se știe că cauzează carcinom tiroidian medular. Deoarece aceste modificări genetice pot provoca și alte tipuri de tumori, ele se numesc a Sindromul.
Cel mai frecvent sindrom asociat cu carcinomul medular tiroidian este neoplazia endocrină multiplă (MEN). Există trei tipuri de sindrom MEN (numerotate 1, 2 și 4) și carcinomul medular tiroidian este mai probabil să se dezvolte la pacienții cu tip 2.
Neoplazia endocrină multiplă este cauzată de mutații ale genelor MEN, RET sau CDKN1B. Aceste gene oferă celulei informații pentru a-i spune când să crească și să se dividă pentru a crea celule noi. O mutație este o modificare a genei care o împiedică să funcționeze normal. Celulele cu gena anormală cresc și se divid mult mai repede decât celulele normale. În timp, aceasta duce la dezvoltarea unei tumori formate din celule C.
Persoanele cu sindrom MEN au un risc crescut de a dezvolta carcinom medular tiroidian. Din acest motiv, toți pacienții cu sindrom MEN trebuie îndrumați către un medic specializat în prevenirea și tratamentul cancerului tiroidian.
Cum pun patologii acest diagnostic?
Diagnosticul de carcinom tiroidian medular poate fi pus după ce o probă mică de țesut tiroidian este îndepărtată printr-o procedură numită aspirație cu ac fin sau după ce o parte a întregii glande tiroide este îndepărtată chirurgical printr-o procedură numită rezecţie.
Cum arată carcinomul medular tiroidian la microscop?
Când sunt examinate la microscop, celulele tumorale din carcinomul medular tiroidian pot varia în dimensiune și formă de la mici și rotunde la lungi și subțiri. Această varietate înseamnă că carcinomul medular tiroidian poate arăta uneori ca un alt tip de tumoră. Pentru a pune diagnosticul corect, patologii vor efectua adesea teste suplimentare, cum ar fi imunohistochimie.
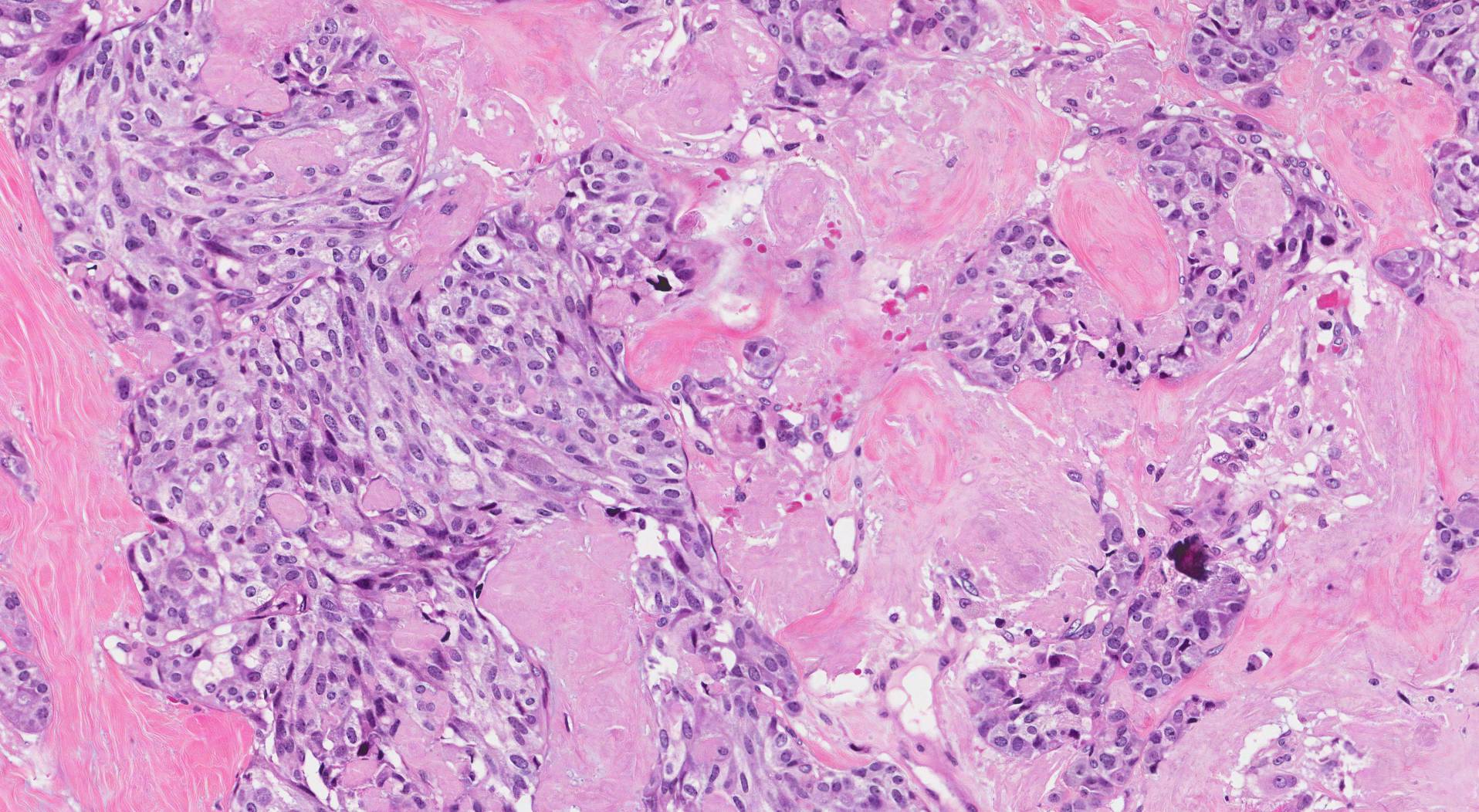
Când se efectuează imunohistochimia pe carcinomul medular tiroidian, celulele tumorale arată de obicei următoarele rezultate:
- Calcitonina – Pozitiv.
- PAX-8 – Negativ.
- TTF-1 – Pozitiv.
- CK7 – Pozitiv.
- Sinaptofizina – Pozitiv.
- Cromogranina – Pozitiv.
- Tiroglobulina – Negativ.
Ce este amiloidul și de ce se observă în carcinomul medular tiroidian?
De asemenea, patologii pot recunoaște carcinomul medular tiroidian deoarece produce o substanță numită amiloid care poate fi văzută la microscop. Amiloidul este cauzat de acumularea de proteine anormale în organism. În cazul carcinomului tiroidian medular, amiloidul este alcătuit din cantități mari de calcitonină produsă de celulele tumorale. Medicii patologi efectuează a pată specială numit rosu Congo care evidentiaza amiloidul.
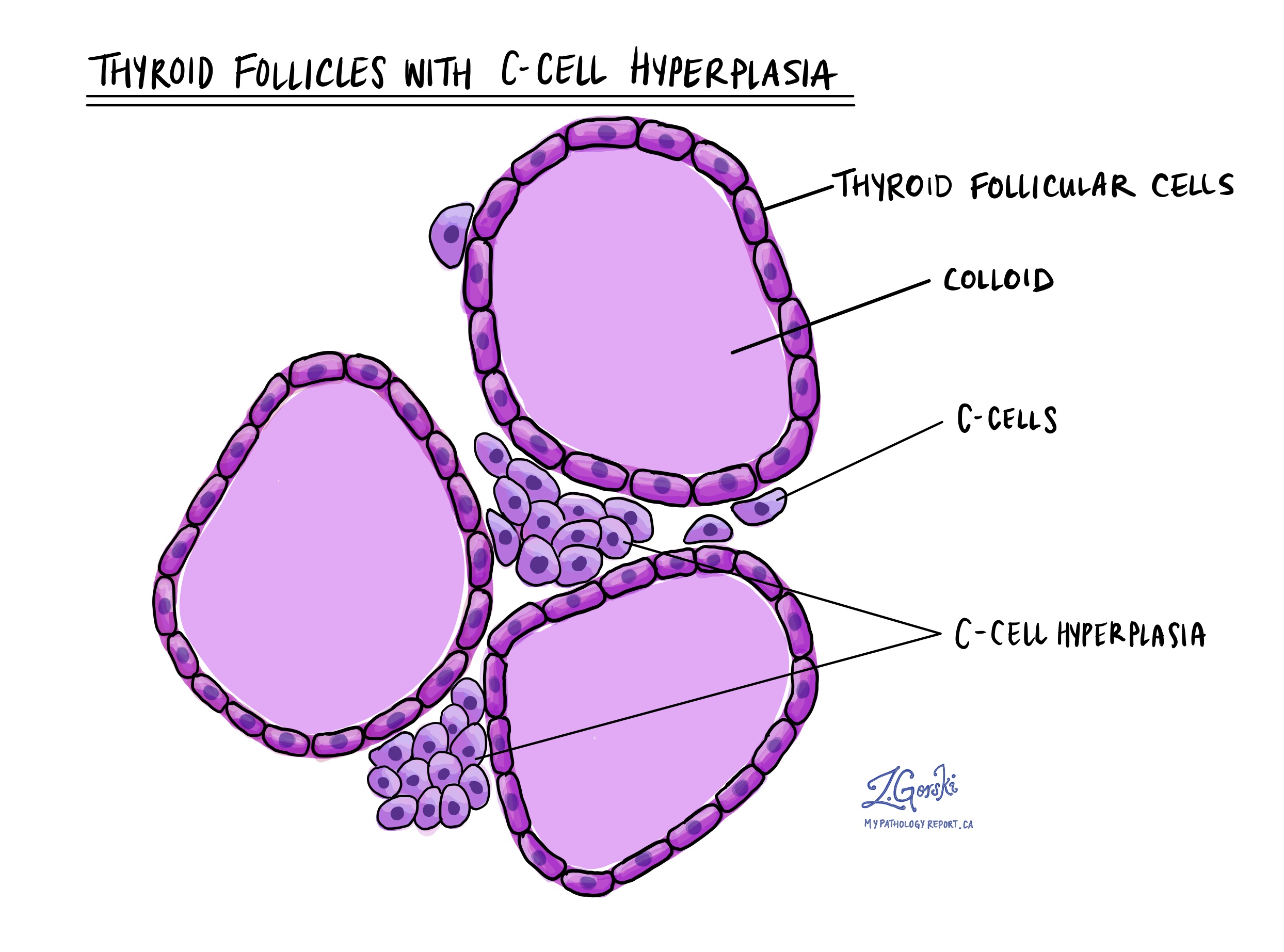
Ce înseamnă hiperplazia celulelor C?
Când sunt examinate la microscop, celulele C normale sunt greu de găsit fără utilizarea unor teste speciale, cum ar fi imunohistochimie. Hiperplazia celulelor C înseamnă că există un număr crescut de celule C în glanda tiroidă în afara tumorii. Numărul crescut de celule C arată de obicei ca grupuri mari de celule așezate lângă un folicul.
Hiperplazia celulelor C este asociată cu un risc crescut de dezvoltare a carcinomului tiroidian medular și este mai frecventă la pacienții cu un sindrom genetic, cum ar fi neoplazia endocrină multiplă (MEN). Pacienții cu carcinom tiroidian medular și hiperplazie a celulelor C trebuie îndrumați către un genetician medical pentru consiliere.
Cum este clasificat carcinomul tiroidian medular și de ce este important gradul?
Patologii împart carcinomul medular tiroidian în două grade – de grad scăzut și de grad înalt – pe baza a trei caracteristici microscopice: figuri mitotice, indicele de proliferare Ki67 și necroză.
- Figuri mitotice - A figura mitotică este o celulă care se împarte pentru a crea o nouă celulă. Patologul dumneavoastră va căuta figuri mitotice în interiorul tumorii și va descrie rata ca număr pe 2 mm pătrat sau 20 de câmpuri de mare putere (zone de țesut examinate cu o lentilă de mare putere).
- indicele proliferativ Ki67- Ki67 este un marker folosit pentru a identifica celulele care se pot diviza pentru a crea celule noi. Indicele proliferativ Ki67 este procentul de celule care exprimă Ki67 într-o zonă specificată de țesut, de obicei 2 mm pătrați sau 20 de câmpuri de mare putere.
- necroza - Necroză este un tip de moarte celulară. Tumorile care cresc rapid au mai multe șanse să prezinte zone de necroză.
Carcinom medular tiroidian de grad scăzut
Carcinomul medular tiroidian se numește grad scăzut atunci când sunt observate toate următoarele caracteristici microscopice: mai puțin de 5 figuri mitotice într-o zonă care măsoară 2 mm pătrați sau 20 de câmpuri de mare putere, Ki67 indice proliferativ mai mic de 5%, iar nr necroză.
Carcinom medular tiroidian de grad înalt
Carcinomul medular tiroidian se numește grad înalt atunci când se observă oricare dintre următoarele caracteristici microscopice: 5 sau mai multe figuri mitotice într-o zonă care măsoară 2 mm pătrați sau 20 de câmpuri de mare putere, Ki67 indice de proliferare egal sau mai mare de 5%, sau necroză.
De ce este importantă dimensiunea tumorii pentru carcinomul medular tiroidian?
Majoritatea rapoartelor de patologie vor descrie dimensiunea tumorii, măsurată fie în centimetri, fie în milimetri. Dacă sunt găsite mai multe tumori, raportul dumneavoastră de patologie poate oferi o gamă de dimensiuni sau poate descrie doar cea mai mare tumoră. Dimensiunea tumorii este importantă deoarece este utilizată pentru a determina stadiul tumoral patologic (pT) pentru carcinomul medular tiroidian. Tumorile mari au mai multe șanse să se răspândească în alte părți ale corpului. Cu toate acestea, chiar și tumorile mici (1 cm sau mai puțin) sunt asociate cu un risc de 20% de răspândire la noduli limfatici și alte părți ale corpului.
Ce înseamnă carcinomul tiroidian micromedular?
Unele rapoarte de patologie vor folosi termenul „micro” pentru a descrie un carcinom tiroidian medular dacă tumora măsoară mai puțin de 1.0 cm. Persoanele cu un sindrom genetic, cum ar fi neoplazia endocrină multiplă (MEN) au mai multe șanse de a dezvolta mai multe carcinoame tiroidiene micromedulare.
Ce înseamnă extensia extratiroidiană și de ce este importantă?
Extensia extratiroidiana inseamna ca celulele canceroase s-au raspandit dincolo de glanda tiroida normala in tesutul din jur. Celulele canceroase se pot răspândi și direct în organele din apropiere, cum ar fi mușchii, esofagul sau traheea.
Exista doua tipuri de extensie extratiroidiana:
- Microscopic – Celulele canceroase din afara glandei tiroide au fost găsite numai după ce tumora a fost examinată la microscop.
- Macroscopic (brut) – Tumoarea poate fi văzută crescând în țesuturile din jur fără utilizarea unui microscop. Acest tip de extensie extratiroidiana poate fi vazut de chirurgul dumneavoastra in momentul interventiei chirurgicale sau de asistentul medicului patolog care efectueaza examinarea bruta a tesutului trimis in patologie.
Extensia macroscopică (brută) extratiroidiană crește stadiul tumorii (pT) și este asociată cu o afecțiune mai gravă. prognoză. În schimb, extensia extratiroidiană microscopică nu modifică stadiul tumorii.
Ce înseamnă invazia vasculară (angioinvazie) și de ce este importantă?
Invazia vasculară (numită și angioinvazie) este răspândirea celulelor tumorale într-un vas de sânge. Vasele de sânge transportă sânge în jurul corpului. Celulele tumorale care intră într-un vas de sânge se pot răspândi în părți îndepărtate ale corpului, cum ar fi plămânii și oasele.
Cele mai multe rapoarte vor descrie invazia vasculară ca fiind negativă dacă nu se observă celule tumorale în interiorul unui vas de sânge sau pozitivă dacă celulele tumorale sunt văzute în cel puțin un vas de sânge. Invazia vasculară este importantă deoarece celulele tumorale care intră într-un vas de sânge au mai multe șanse să se răspândească în alte părți ale corpului.
Ce înseamnă invazia limfatică și de ce este importantă?
Invazia limfatică înseamnă că celulele tumorale au fost văzute în interiorul unui vas limfatic. Vasele limfatice sunt mici tuburi goale care permit curgerea unui fluid numit limfa din tesuturi la organele imune numite noduli limfatici. Invazia limfatică este importantă deoarece celulele tumorale pot folosi vasele limfatice pentru a se răspândi în alte părți ale corpului, cum ar fi ganglionii limfatici sau plămânii. Dacă se vede invazia limfatică, aceasta va fi numită pozitivă. Dacă nu se vede nicio invazie limfatică, aceasta va fi numită negativă.
Ce este o marjă și de ce sunt importante marjele?
O margine este țesutul care trebuie tăiat de chirurg pentru a îndepărta tumora împreună cu orice țesut normal din corpul dumneavoastră. Patologii examinează toate marginile pentru a vedea dacă există celule tumorale la marginea tăiată a țesutului. O marjă este considerată pozitivă atunci când există celule tumorale chiar la marginea țesutului tăiat. O marjă negativă înseamnă că nu au fost observate celule tumorale la marginea tăiată a țesutului. Marginile pot fi evaluate numai după ce întreaga tumoră a fost îndepărtată.

Au fost examinați ganglionii limfatici și au conținut celule canceroase?
Ganglionii limfatici sunt mici organe imunitare situate pe tot corpul. Celulele canceroase pot călători de la tiroida la un ganglion limfatic prin canalele limfatice situate în și în jurul tumorii (vezi Invazia limfatică de mai sus). Se numește mișcarea celulelor canceroase de la tiroida la un ganglion limfatic metastază. Riscul de metastazare a ganglionilor limfatici depinde de varianta PTC.

Patologul dumneavoastră va examina cu atenție fiecare ganglion limfatic pentru celule canceroase. Ganglionii limfatici care conțin celule canceroase sunt adesea numiți pozitivi, în timp ce cei care nu conțin celule canceroase sunt numiți negativi. Cele mai multe rapoarte includ numărul total de ganglioni limfatici examinați și numărul, dacă există, care conțin celule canceroase.
Ce este o disecție a gâtului?
Ganglionii limfatici de la gât sunt uneori îndepărtați în același timp cu tiroida printr-o procedură numită disecție a gâtului. Ganglionii limfatici îndepărtați provin de obicei din diferite zone ale gâtului și fiecare zonă se numește nivel. Nivelurile din gât sunt numerotate de la 1 la 7. Raportul dumneavoastră de patologie va descrie adesea câți ganglioni limfatici au fost observați la fiecare nivel trimis pentru examinare. Ganglionii limfatici de pe aceeași parte cu tumora sunt numiți ipsilaterali, în timp ce cei de pe partea opusă a tumorii sunt numiți contralaterali.
Ce este un depozit tumoral?
Un grup de celule canceroase în interiorul unui ganglionilor limfatici se numește a depozit tumoral. Dacă se găsește un depozit tumoral, patologul dumneavoastră va măsura depozitul și cel mai mare depozit tumoral găsit va fi descris în raportul dumneavoastră.
Ce înseamnă extensia extraganglionară (ENE)?
TOATE noduli limfatici sunt înconjurate de un strat subțire de țesut numit capsulă. Celulele canceroase care s-au răspândit la un ganglion limfatic pot pătrunde prin capsulă și în țesutul din jurul ganglionului limfatic. Aceasta se numește extensie extranodal (ENE). Extensia extraganglionară nu schimbă stadiul patologic, dar medicii dumneavoastră pot folosi aceste informații atunci când decid care tratament este cel mai bun pentru dumneavoastră.
Care este stadiul patologic (pTNM) pentru carcinomul medular tiroidian?
Stadiul patologic al carcinomului tiroidian medular se bazează pe sistemul de stadializare TNM, un sistem recunoscut la nivel internațional, creat inițial de către Comitetul mixt american pentru cancer. Acest sistem utilizează informații despre tumora primară (T), ganglionii limfatici (N) și boala metastatică la distanță (M) pentru a determina stadiul patologic complet (pTNM). Patologul dumneavoastră va examina țesutul prezentat și va da fiecărei părți un număr. În general, un număr mai mare înseamnă o boală mai avansată și un prognostic mai prost.
Stadiul tumoral (pT) pentru carcinomul medular tiroidian
Carcinomului tiroidian medular i se atribuie un stadiu tumoral între 1 și 4 în funcție de dimensiunea tumorii și de prezența celulelor canceroase în afara tiroidei (extensie extratiroidiană).
- T1 – Tumora este mai mică sau egală cu 2 cm și celulele canceroase nu se extind dincolo de glanda tiroidă.
- T2 – Tumora este mai mare de 2 cm dar mai mică sau egală cu 4 cm și celulele canceroase nu se extind dincolo de glanda tiroidă.
- T3 – Tumora este mai mare de 4 cm SAU celulele canceroase se extind în mușchii din afara glandei tiroide.
- T4 - Celulele canceroase se extind la structuri sau organe din afara glandei tiroide, inclusiv traheea, laringele sau esofagul.
Stadiul nodal (pN) pentru carcinomul medular tiroidian
Carcinomului tiroidian medular i se acordă un stadiu nodal de 0 sau 1 pe baza prezenței sau absenței celulelor canceroase într-un ganglionilor limfatici și localizarea ganglionilor limfatici implicați.
- N0 – Nu au fost găsite celule canceroase în niciunul dintre ganglionii limfatici examinați.
- N1a – Celulele canceroase au fost găsite în unul sau mai mulți ganglioni limfatici de la nivelurile 6 sau 7.
- N1b – Celulele canceroase au fost găsite în unul sau mai mulți ganglioni limfatici de la nivelurile 1 până la 5.
- NX – Niciun ganglion limfatic nu a fost trimis la patologie pentru examinare.
Stadiul metastatic (pM) pentru carcinomul medular tiroidian
Carcinomului tiroidian medular i se administrează un stadiu metastatic de 0 sau 1 pe baza prezenței celulelor canceroase la un loc îndepărtat din organism (de exemplu plămânii). Stadiul metastatic poate fi determinat numai dacă țesutul dintr-un loc îndepărtat este trimis pentru examinare patologică. Deoarece acest țesut este trimis rar, stadiul metastatic nu poate fi determinat și este listat ca MX.



