作者:Jason Wasserman 醫學博士、FRCPC 博士和 Zuzanna Gorski 醫學博士
2024 年 1 月 15 日
侵襲性腺癌(也稱為結腸腺癌)是最常見的結腸癌類型。它由通常覆蓋結腸內表面的細胞組成。這種類型的癌症通常始於息肉,例如息肉 管狀腺瘤, 管狀絨毛狀腺瘤, 或者 絨毛狀腺瘤.
本文將幫助您了解侵襲性結腸腺癌的診斷和病理報告。
結腸
結腸是消化系統的一部分,也是大腸的第一部分。它是一根長的中空管,起始於小腸末端,終止於直腸。結腸分為四個部分:升結腸(右)、橫結腸、降結腸(左)和乙狀結腸。它在廢物的處理以及水、電解質和一些維生素的吸收中起著至關重要的作用。侵襲性腺癌可發生在結腸的任何部位。
結腸侵襲性腺癌的病因是什麼?
結腸侵襲性腺癌被認為是由環境和遺傳因素共同造成的。已確定的危險因子包括過量食用加工肉類、紅肉和酒精。體內脂肪過多的人罹患此類癌症的風險也會增加。延長 炎 結腸中的細菌,常見於發炎性腸道疾病(潰瘍性結腸炎和克隆氏症),也與侵襲性腺癌的風險增加有關。
結腸浸潤性腺癌有哪些症狀?
侵襲性腺癌的症狀取決於腫瘤在結腸內的位置。左結腸(降結腸)或直腸腫瘤可導致排便習慣改變、血便、腹痛或腹脹。右結腸(升結腸)的腫瘤可能不會引起任何症狀,直到腫瘤非常大或擴散到身體的其他部位。
侵襲性腺癌從結腸的哪個部位開始?
結腸侵襲性腺癌源自 上皮細胞 通常發現於結腸的內表面。這些上皮細胞連接形成稱為 腺體。腺體與下面的固有層和黏膜肌層一起形成一層薄薄的組織,稱為黏膜。當腫瘤細胞完全位於黏膜內時,這種情況稱為 高度異型增生.
高度不典型增生被認為是一種非侵襲性癌前病變,腫瘤細胞不能 轉移 (傳播)到身體的其他部位。然而,隨著腫瘤生長並且細胞侵入下面的組織層,診斷變為侵襲性腺癌。與高度不典型增生相反,浸潤性癌症中的腫瘤細胞可以轉移(擴散)至 淋巴結 和身體的其他部位。

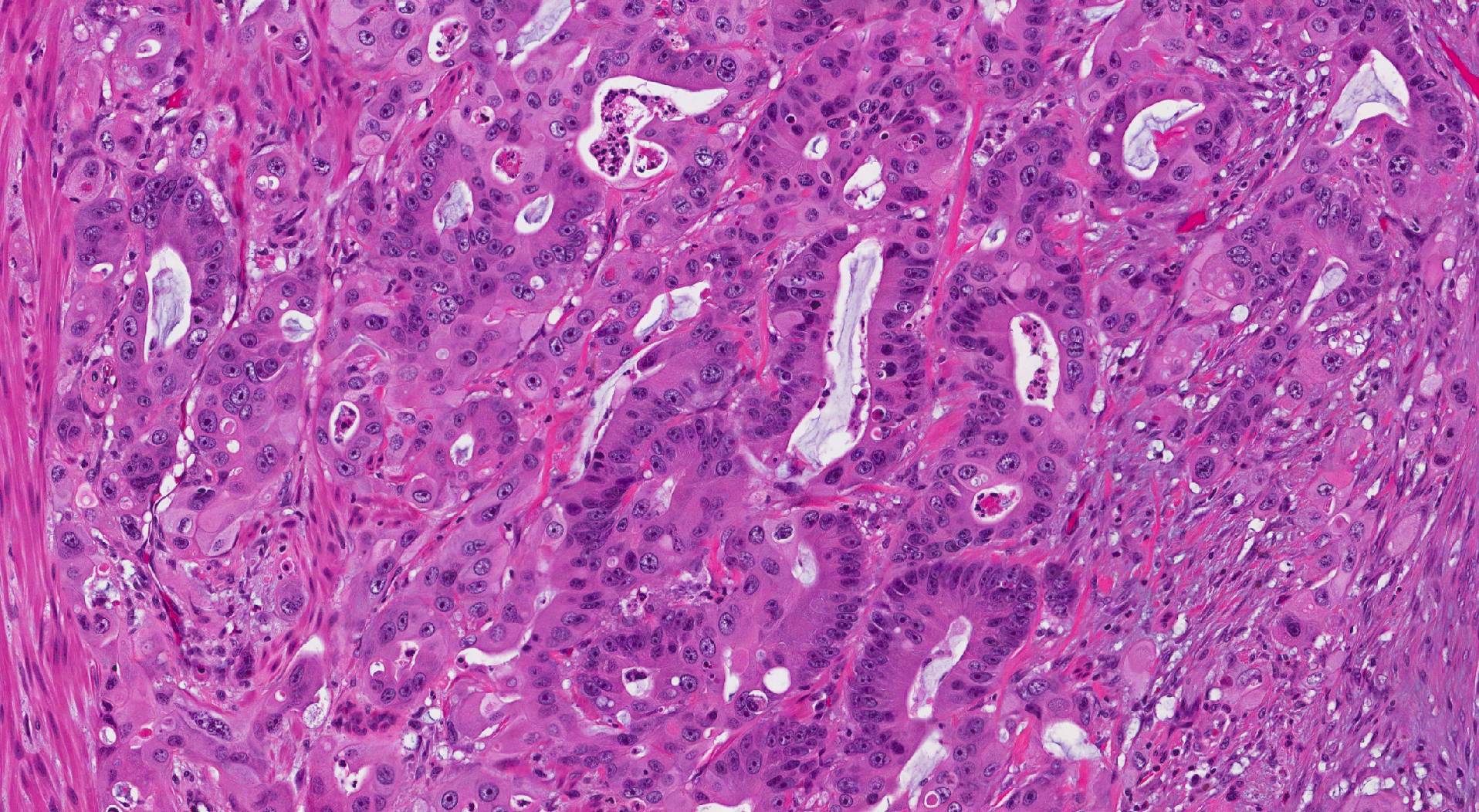
該腫瘤的微觀特徵
在顯微鏡檢查下,結腸浸潤性腺癌由異常的群體組成 上皮細胞 通常排列尺寸不變 腺體 (看起來可能與結腸中的正常腺體相似)、巢狀或片狀。
在結腸侵襲性腺癌的病理報告中應注意什麼:
黏液分化
病理學家使用術語「黏液分化」來描述含有大量細胞外細胞的腫瘤。 粘蛋白. 粘蛋白是一種由正常細胞和腫瘤細胞製造的特殊蛋白質。 細胞外是指在腫瘤細胞外看到粘蛋白。 如果超過 50% 的腫瘤由粘蛋白組成,則該腫瘤稱為 粘液性腺癌.
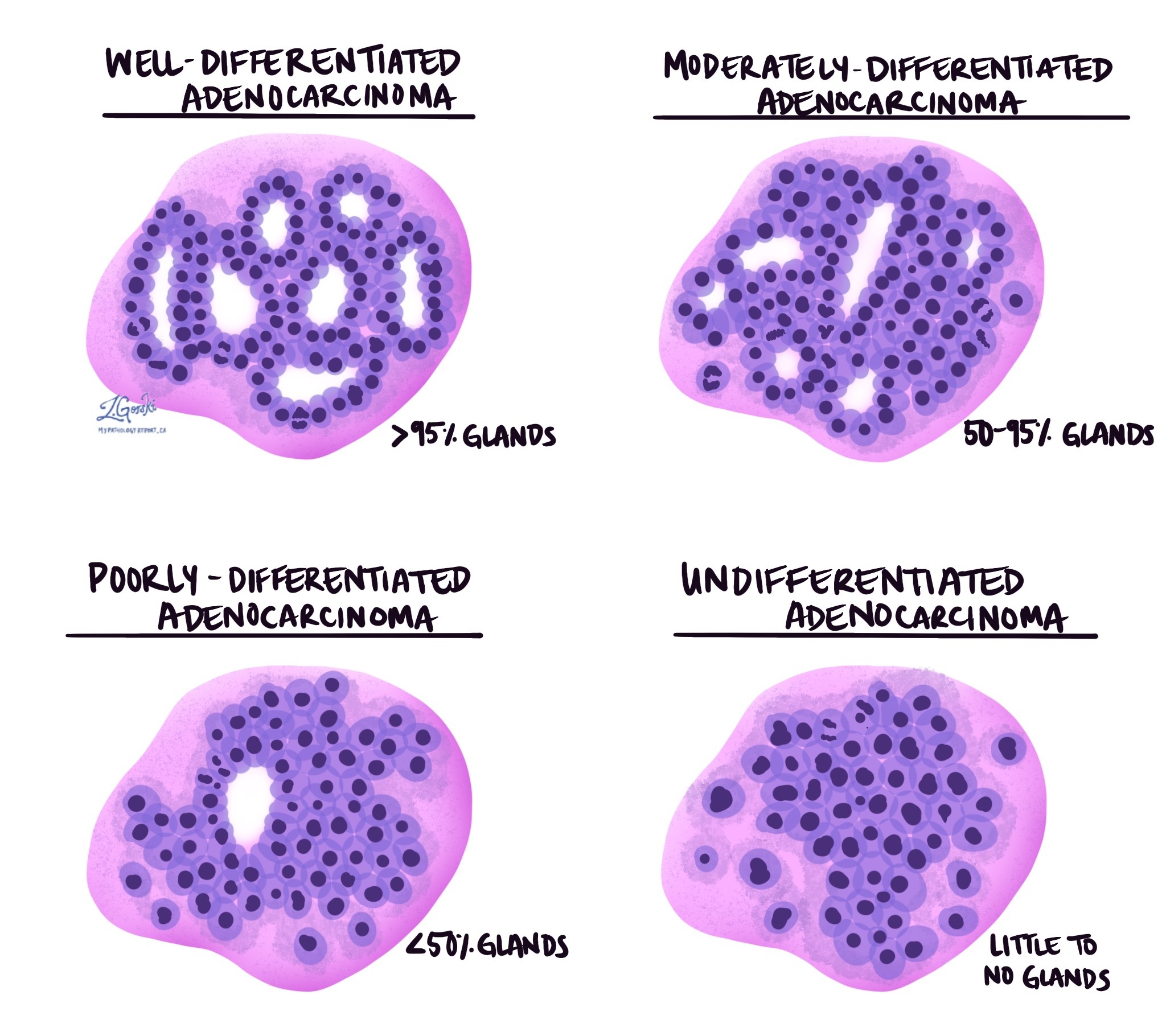
組織學分級
結腸浸潤性腺癌分為高分化、中分化、低分化三級。此等級是基於形成圓形結構(稱為圓形結構)的腫瘤細胞的百分比 腺體。不形成任何腺體的腫瘤稱為未分化。分級很重要,因為低分化和未分化的腫瘤往往表現得更具侵襲性;例如,這些腫瘤更有可能擴散到 淋巴結 和身體的其他部位。
- 分化良好:95%以上的腫瘤由腺體組成。病理學家也將這些腫瘤描述為 1 級。
- 中度分化:50%至95%的腫瘤由腺體組成。病理學家也將這些腫瘤描述為 2 級。
- 低分化:少於 50% 的腫瘤由腺體組成。病理學家也將這些腫瘤描述為 3 級。
- 未分化:腫瘤中幾乎看不到任何腺體。
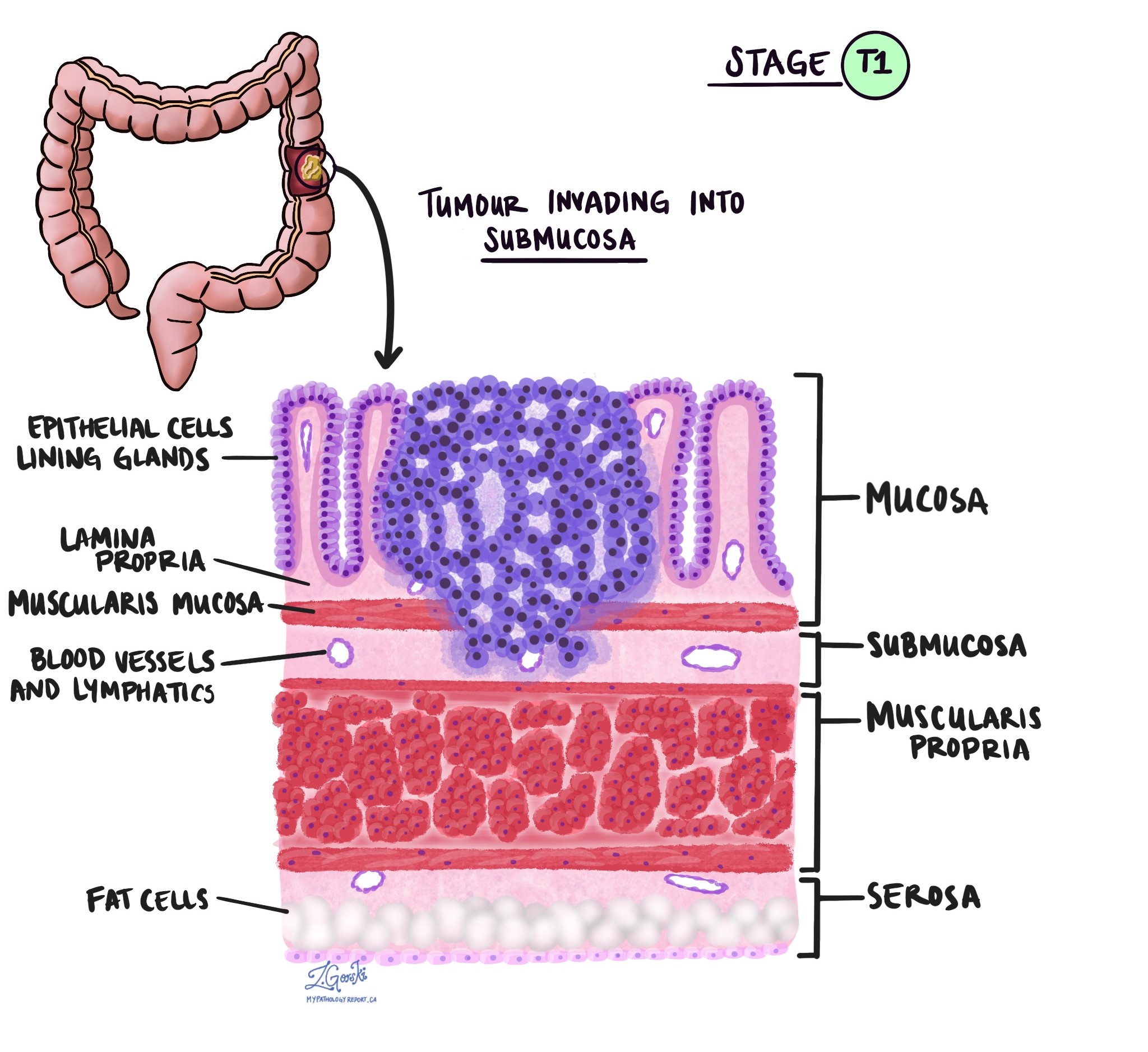
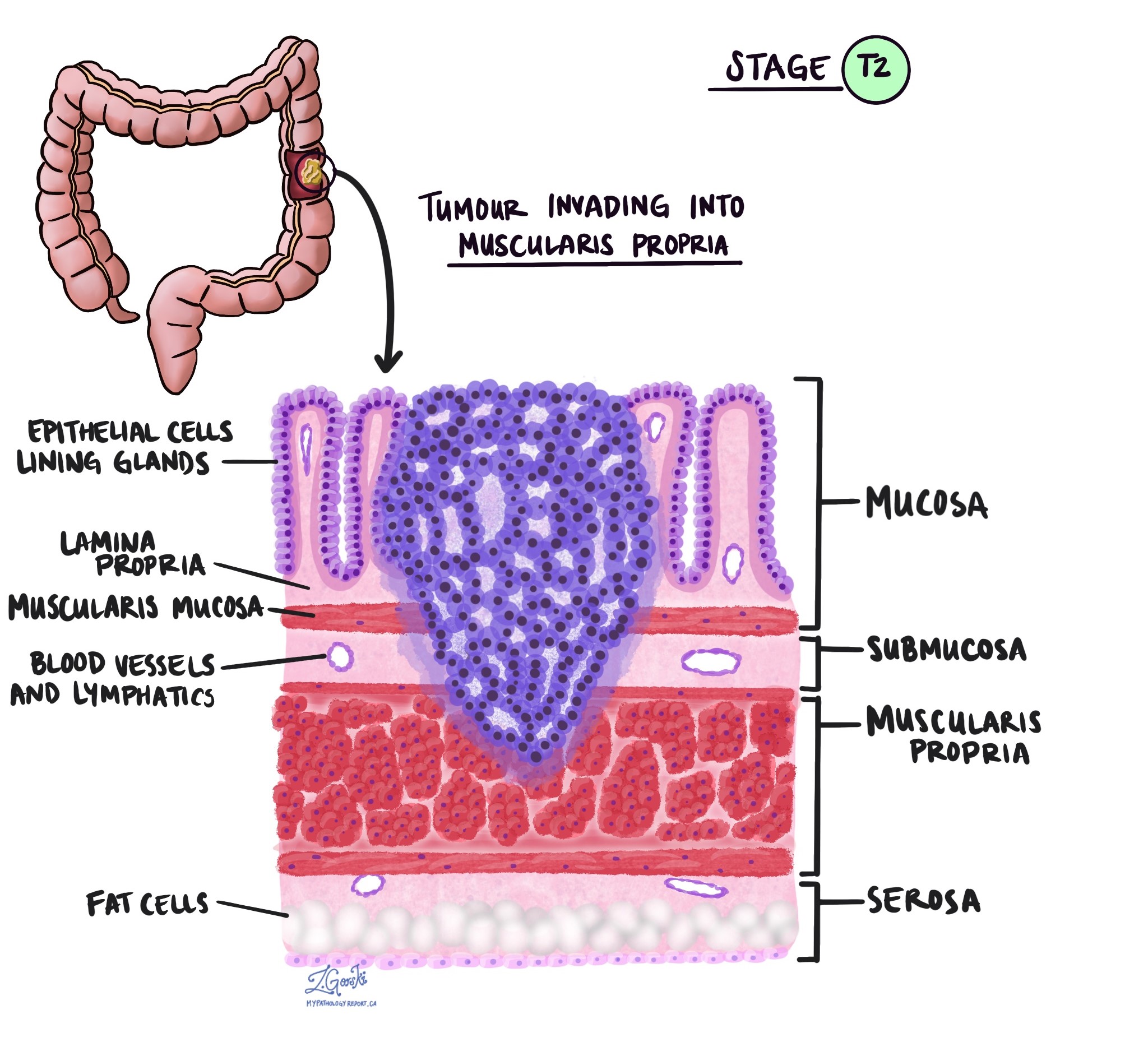
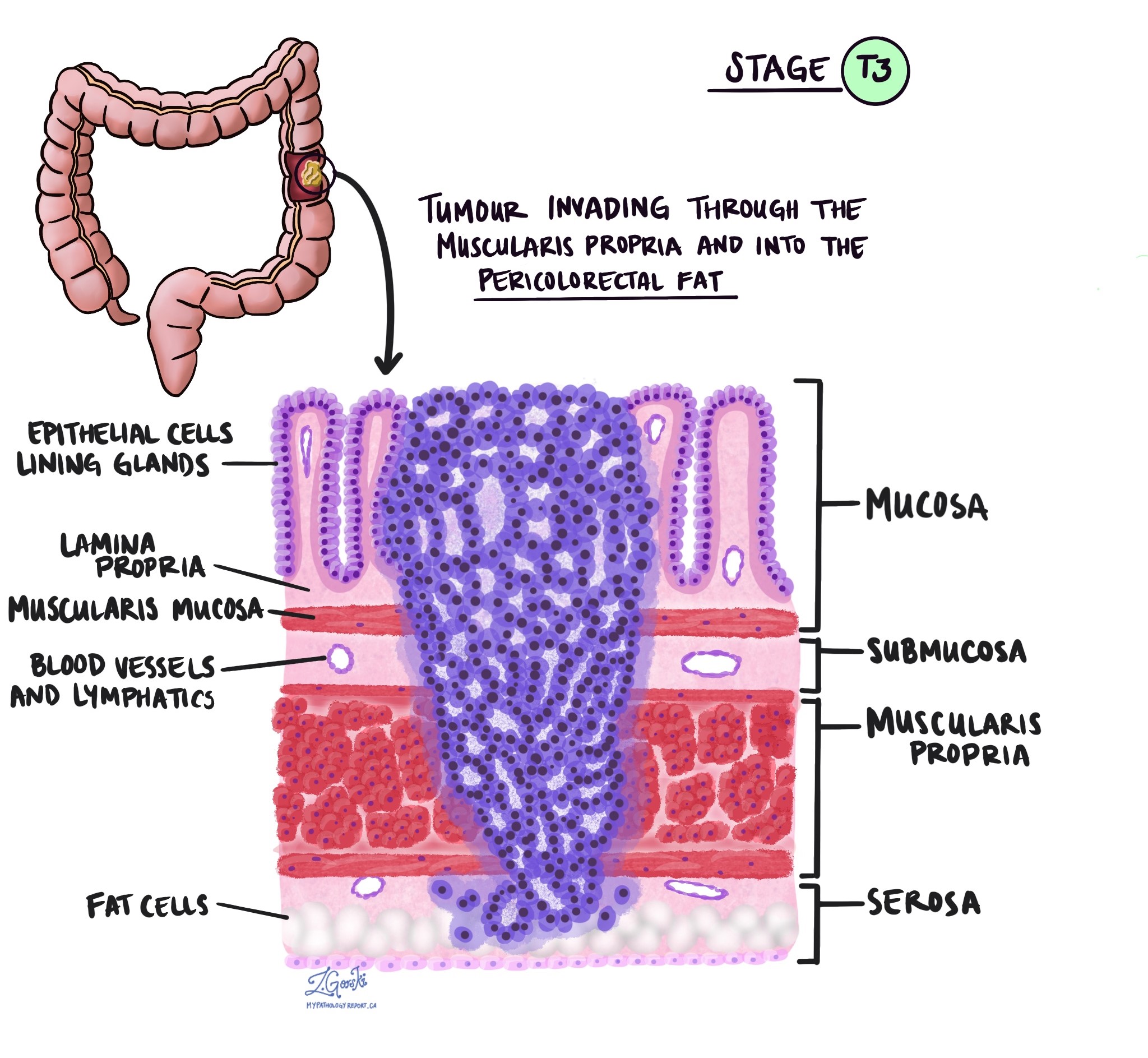
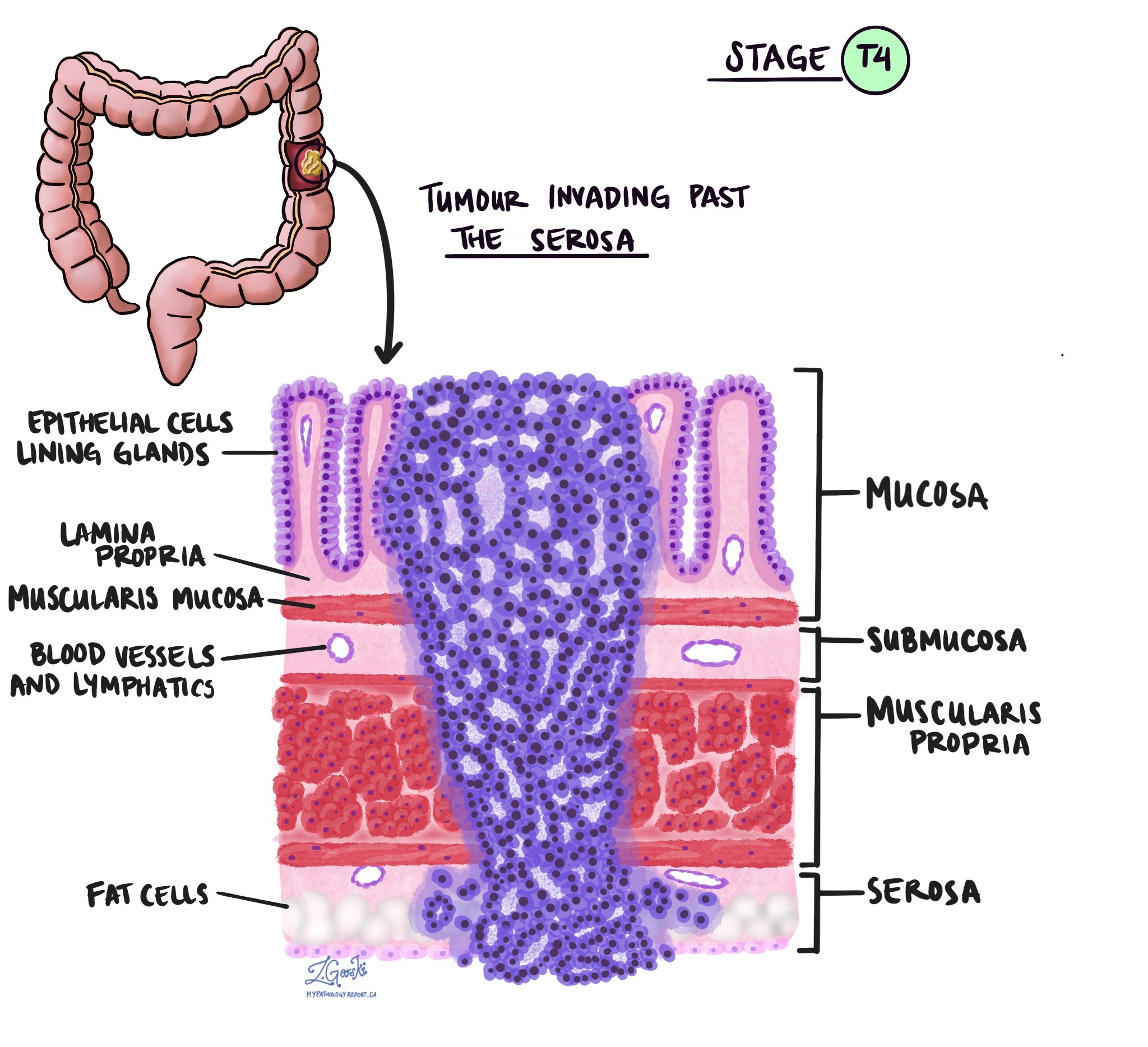
浸潤深度和病理腫瘤分期 (pT)
在病理學中,術語 侵略 描述癌細胞擴散到腫瘤起始位置周圍的器官或組織。因為結腸的侵襲性腺癌始於結腸內表面的一層薄薄的組織,稱為結腸 黏膜,侵襲被定義為癌細胞擴散到結腸的其他組織層或結腸外的任何其他器官。 只有病理學家在顯微鏡下檢查腫瘤後才能看到侵襲。
在顯微鏡下檢查腫瘤時,病理學家會看到癌細胞從黏膜擴散到周圍組織的程度。這稱為入侵的深度或水平。侵襲深度很重要,因為侵入結腸壁較深處的腫瘤更有可能擴散到身體的其他部位,例如 淋巴結、肝臟或肺。侵襲水平也用於確定病理腫瘤分期(pT)。下圖顯示了浸潤深度與腫瘤病理分期之間的關係。
神經周圍侵犯
病理學家使用「神經周圍侵襲」一詞來描述癌細胞附著或侵入神經的情況。 「神經內侵入」是一個相關術語,特別指神經內發現的癌細胞。神經類似長電線,由稱為神經元的細胞群組成。這些神經遍布全身,在身體和大腦之間傳遞溫度、壓力和疼痛等訊息。神經周圍浸潤的存在很重要,因為它允許癌細胞沿著神經進入附近的器官和組織,增加手術後腫瘤復發的風險。

淋巴血管侵犯
當癌細胞侵入血管或淋巴管時,就會發生淋巴管侵襲。血管是將血液輸送到全身的細管,而淋巴管則輸送稱為淋巴的液體而不是血液。這些淋巴管連接到分散在全身的小型免疫器官,稱為 淋巴結.
淋巴血管侵襲很重要,因為它使癌細胞透過血液或淋巴管擴散到其他身體部位,包括淋巴結或肝臟。此外,結腸壁外(厚肌肉束外部)大靜脈內存在的癌細胞與最終在肝臟中發現癌細胞的高風險有關。

邊距
在病理學中,邊緣是腫瘤手術期間切除的組織的邊緣。病理報告中的切緣狀態很重要,因為它表明是否整個腫瘤已被切除或是否留下了一些腫瘤。這些資訊有助於確定是否需要進一步治療。
病理學家通常會評估外科手術後的邊緣,例如 切除 or 切除,旨在切除整個腫瘤。利潤率通常不會在 活檢,僅切除部分腫瘤。報告的邊緣數量及其大小(腫瘤和切緣之間有多少正常組織)會根據組織類型和腫瘤位置而變化。
病理學家檢查邊緣以檢查組織切割邊緣是否有腫瘤細胞。發現腫瘤細胞的切緣呈陽性,表示體內可能殘留某些癌症。相反,邊緣為陰性(邊緣沒有腫瘤細胞)表示腫瘤已完全切除。一些報告還測量最近的腫瘤細胞與邊緣之間的距離,即使所有邊緣均為負值。

腫瘤出芽
腫瘤出芽是病理學家用來描述在腫瘤邊緣看到的單一癌細胞或小群癌細胞的術語。這被認為是腫瘤分化程度降低的跡象。根據在顯微鏡下看到的芽的數量,分配低、中或高的分數。高分與癌細胞擴散到身體其他部位的風險增加有關。
治療效果
如果您在切除腫瘤之前接受了癌症治療(化療或放療或兩者兼而有之),您的病理學家將仔細檢查先前發現腫瘤的組織區域,看看是否有任何癌細胞仍然存活(存活) 。最常用的系統以 0 到 3 的等級描述治療效果,0 表示沒有存活的癌細胞(所有癌細胞都死亡),3 表示廣泛殘留癌症,腫瘤沒有明顯消退(全部或大部分)癌細胞是活的)。
腫瘤沉積
腫瘤沉積物是一組癌細胞,它們與主要腫瘤分開,但不在一個 淋巴結。腫瘤沉積與治療後腫瘤細胞擴散到身體其他部位(例如肝臟或肺部)的風險較高有關。腫瘤沉積也決定腫瘤病理分期(pT)。
淋巴結
小型免疫器官,稱為 淋巴結,分佈於全身。癌細胞可以透過微小的淋巴管從腫瘤轉移到這些淋巴結。因此,醫生經常切除淋巴結並用顯微鏡檢查以尋找癌細胞。癌細胞從原始腫瘤轉移到淋巴結等另一個身體部位的過程稱為 轉移.
癌細胞通常首先遷移到腫瘤附近的淋巴結,儘管遠端的淋巴結也可能受到影響。因此,外科醫師通常會先切除最靠近腫瘤的淋巴結。如果淋巴結腫大並且強烈懷疑其中含有癌細胞,他們可能會切除距離腫瘤較遠的淋巴結。
病理學家將在顯微鏡下檢查任何切除的淋巴結,結果將在您的報告中詳細說明。 「陽性」結果顯示淋巴結中存在癌細胞,而「陰性」結果則意味著未發現癌細胞。如果報告在淋巴結中發現癌細胞,它還可能指定這些細胞最大簇的大小,通常稱為「病灶」或「沉積物」。當腫瘤細胞穿透淋巴結外被膜並擴散到鄰近組織時,就會發生結外擴散。
檢查淋巴結很重要,原因有二。首先,它有助於確定病理淋巴結階段(pN)。其次,在淋巴結中發現癌細胞顯示以後在身體其他部位發現癌細胞的風險增加。這些資訊可以指導您的醫生決定您是否需要額外的治療,例如化療、放射治療或免疫治療。

錯配修復蛋白
錯配修復 (MMR) 是所有正常、健康細胞內的一個系統,可修復遺傳物質 (DNA) 的錯誤。該系統由不同的蛋白質組成,最常見的四種是 MSH2、MSH6、MLH1 和 PMS2。
四種錯配修復蛋白 MSH2、MSH6、MLH1 和 PMS2 成對修復受損 DNA。具體來說,MSH2 與 MSH6 搭配使用,MLH1 與 PMS2 搭配使用。如果一種蛋白質流失,這對蛋白質就無法正常發揮作用,罹患癌症的風險就會增加。
病理學家如何測試錯配修復蛋白?
測試錯配修復蛋白最常見的方法是 免疫組化。這項測試使病理學家能夠了解腫瘤細胞是否產生所有四種錯配修復蛋白。此測試的結果通常報告如下:
- 正常結果:保留蛋白質表現。
- 異常結果:蛋白質表現缺失。
為什麼錯配修復蛋白的測試很重要?
錯配修復測試很重要,因為它可以幫助預測某些治療的效果如何。例如,錯配修復蛋白表達缺失的癌症更有可能對 PD-1 或 PD-L1 抑制劑等免疫療法產生反應。這是因為在缺陷腫瘤中經常發現的大量突變可以產生新的抗原,使腫瘤更加明顯且更容易受到免疫系統的攻擊。
也進行錯配修復測試來識別可能患有林奇症候群(也稱為遺傳性非息肉性結直腸癌 (HNPCC))的患者。林奇症候群是一種遺傳性疾病,會增加各種癌症的風險,包括食道癌、結腸癌、子宮內膜癌、卵巢癌和胃癌。
結腸和直腸侵襲性腺癌中發現的其他基因變化
- APC(腺瘤性結腸息肉病)基因突變:APC 基因突變在散發性結腸癌病例中幾乎普遍存在,通常是結直腸癌發展的早期事件。 APC基因是一種抑癌基因,其失活會導致細胞生長異常。
- KRAS 和 NRAS 突變:KRAS 和 NRAS 基因(屬於 RAS 基因家族的一部分)的突變發生在大約 40-45% 的結直腸癌中。這些突變導致細胞分裂和生長不受控制。 KRAS 突變的存在尤其與某些抗 EGFR(表皮生長因子受體)療法的抗藥性有關。
- BRAF 突變:BRAF 基因突變,特別是 V600E,存在於約 10% 的大腸直腸癌中。它通常與預後不良和對某些療法產生抗藥性有關。 BRAF 突變在經由鋸齒狀途徑發展的癌症中較為常見。
- PIK3CA 突變:編碼磷脂酰肌醇 3 激酶 (PI3K) 亞基的 PIK3CA 基因突變發生在大約 10-20% 的結直腸癌中。這些突變可以活化AKT訊號通路,促進細胞增殖和存活。
用於檢測基因變化的測試
- 下一代定序 (NGS):NGS 允許同時檢查多個基因以檢測突變、缺失和擴增。這種綜合方法可以評估大腸直腸癌中所有常見的基因改變,包括 APC、KRAS、NRAS、BRAF 和 PIK3CA 突變。
- 聚合酶鍊式反應 (PCR):此技術可擴增 DNA 片段,從而可以分析特定的遺傳變化,例如 KRAS、NRAS 和 BRAF 突變。
- 螢光原位雜交 (FISH):FISH 可以識別遺傳異常,例如特定基因內的擴增或缺失。它不太常用於上述基因變化的常規檢測,但在特定情況下可能會有所幫助。
關於這篇文章
醫生寫這篇文章是為了幫助您閱讀和理解您的病理報告。 聯絡我們 如果您對本文或您的疾病報告有疑問。 有關病理報告的完整介紹,請閱讀 這篇文章.